心脏再同步化治疗宽QRS波慢性心力衰竭出现超反应的影响因素及预后
鄞诚光,梁翠,张彦周
(郑州大学第一附属医院 心血管内科,河南 郑州 450052)
心脏再同步化治疗(cardiac resynchronization therapy,CRT)在慢性心力衰竭(chronic heart failure,CHF)患者中的治疗作用已经得到充分证实[1-4]。CRT通过纠正双心室间及室内收缩不同步恢复心室的有效收缩,从而逆转心肌重构,尤其可以改善左心室电和机械活动的不同步情况。虽然CRT对CHF的效果得到了充分的肯定,但仍有1/3的患者治疗效果欠佳[5]。有研究显示,CHF患者接受CRT后左心室功能恢复正常或接近正常的占10%~38%,被称为CRT超反应者[4,6]。CRT超反应者生存质量和生存预后的改善较非超反应者更明显。因此,如何在CRT术前严格筛选合适的患者,以达到有反应甚至超反应的治疗预期效果,是临床工作中面对的难题。本研究旨在探讨CRT在宽QRS波CHF患者中出现超反应的影响因素及预后。
1 资料与方法
1.1 研究对象回顾性分析2016年1月至2019年12月于郑州大学第一附属医院接受CRT的106例宽QRS波CHF患者的临床资料。纳入标准:(1)经充分抗心力衰竭药物治疗后,纽约心脏病协会(New York Heart Association,NYHA)心功能分级为Ⅱ~Ⅳ级的慢性充血性心力衰竭患者;(2)心脏彩超提示左室射血分数(left ventricular ejection fraction,LVEF)≤35%;(3)QRS波群时限(QRS duration,QRSd)≥130 ms;(4)完全左束支传导阻滞(complete left bundle branch block,CLBBB)或非完全左束支传导阻滞。在CLBBB的基础上满足下面几个条件则定义为真性左束支传导阻滞(true left bundle branch block,t-LBBB)[7]:(1)男性QRSd≥140 ms,女性QRSd≥130 ms;(2)V1、V2、V5、V6或I、aVL导联中有2个以上导联存在QRS波顿挫或切迹;(3)V1、V2的QRS波形态呈rS或QS形,且V1、V2的r波振幅<0.1 mV,aVL的q波振幅<0.1 mV。排除标准:(1)急性心力衰竭;(2)肝肾功能严重损伤;(3)合并严重活动性出血或凝血功能障碍;(4)严重心脏瓣膜病;(5)随访时长短于6个月。
1.2 观察指标通过电子病历系统收集术前人口学信息、基础疾病、十二导联心电图、LVEF、左心室舒张末期内径(left ventricular end-diastolic diameter,LVEDD)、左心房内径(left atrial diameter,LAD)、NYHA心功能分级、二尖瓣反流(mitral regurgitation,MR)分级、肺动脉收缩压(pulmonary artery systolic pressure,PASP)、血生化指标[N端脑钠肽前体(N-terminal pro-brain natriuretic peptide,NT-proBNP)、白蛋白、红细胞分布宽度变异系数、肌酐]、用药情况等基本信息。通过门诊电子病历系统或电话随访收集相关资料,如LVEF、LVEDD、MR分级、NYHA心功能分级、主要终点事件(全因死亡或心力衰竭恶化住院事件)。MR分级包括0级(无反流)、1级(轻度反流)、2级(中度反流)、3级(重度反流)。超反应为术后6个月出现NYHA心功能分级改善≥1级且LVEF绝对值增加≥15%[8],不满足上述标准者为非超反应。
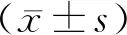
2 结果
2.1 临床特征根据筛选标准最终纳入106例患者。按照随访结果将患者分为超反应组(45例,占42.5%)和非超反应组(61例,占57.5%)。与非超反应组比较,超反应组心力衰竭病程较短,NT-proBNP水平较低,LVEDD、LAD、PASP较小,MR≥2级占比较低,t-LBBB占比较高,QRS波时限差较大(P<0.05)。两组年龄、性别、高血压占比、糖尿病占比、慢性心房颤动占比、扩张型心肌病占比、缺血性心肌病占比、NYHA心功能分级、白蛋白、红细胞分布宽度变异系数、肌酐、LVEF、CLBBB、基线QRSd、用药情况比较,差异无统计学意义(P>0.05)。见表1。
2.2 疗效与术前比较,两组术后6个月LVEF增加,LVEDD变小,MR≥2级占比和NYHA分级降低(P<0.05);术后6个月,与非超反应组比较,超反应组LVEF较大,LVEDD较小,MR≥2级占比和NYHA分级较低(P<0.05)。见表2。
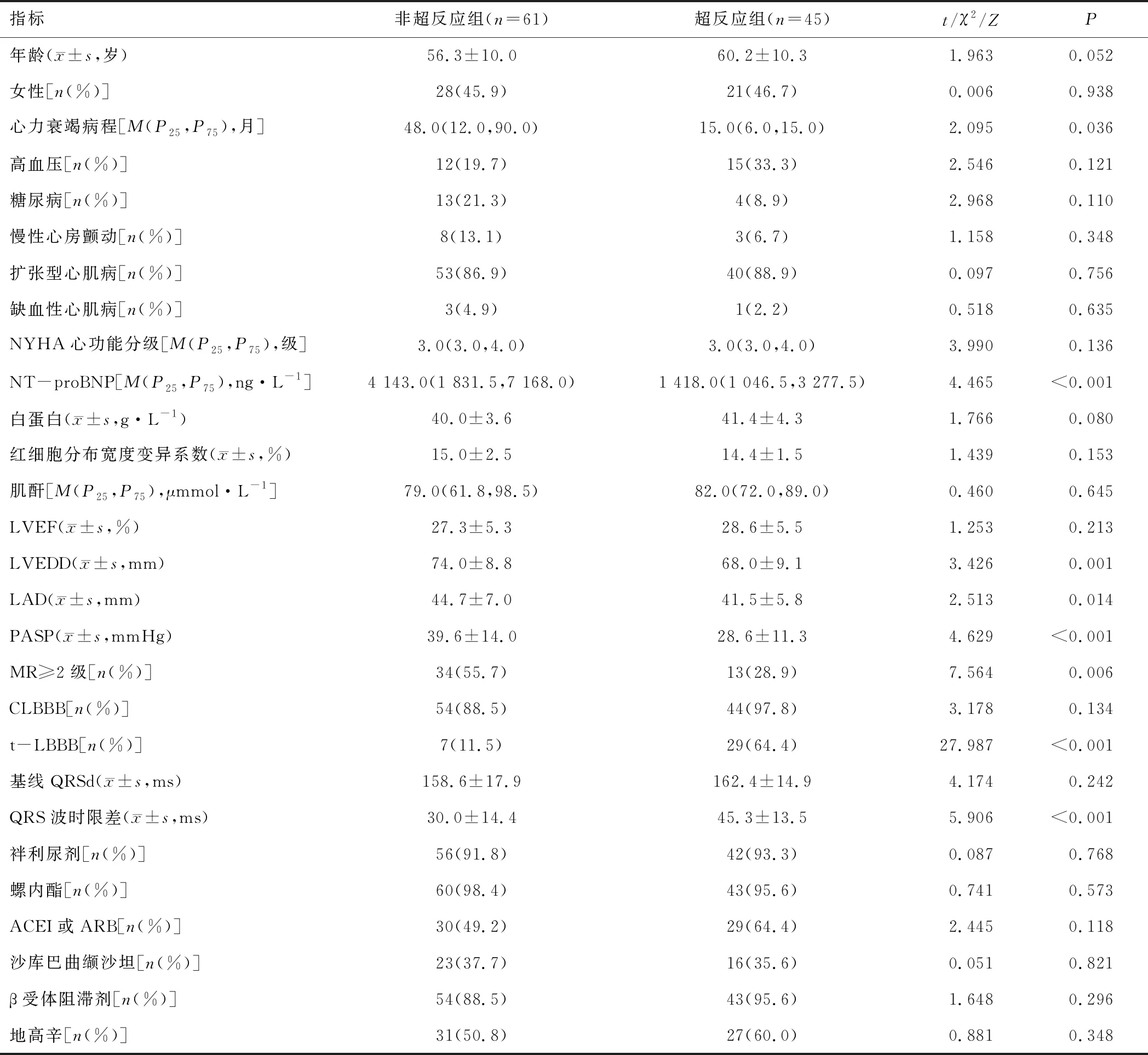
表1 超反应组与非超反应组临床特征比较

表2 两组术前和术后6个月指标比较
2.3 CRT超反应的相关因素多因素logistic回归分析显示,t-LBBB、较大的QRS波时限差以及较低的基线PASP是CRT超反应的独立预测因子(P<0.05)。见表3。
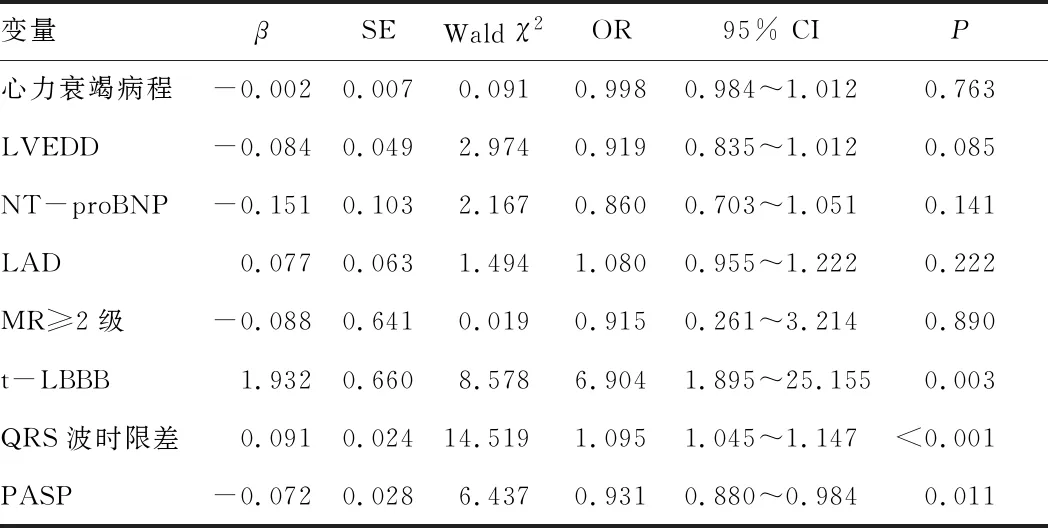
表3 多因素logistic回归分析CRT超反应的预测因素
2.4 PASP、QRS波时限差及联合检测对CRT超反应的预测价值PASP、QRS波时限差及两者联合预测的ROC曲线下面积分别为0.769、0.814、0.858。ROC曲线见图1。PASP≤26.5 mmHg或QRS波时限差≥39.5 ms对预测CRT超反应的发生有一定价值,两者联合检测时预测效能更高(P<0.05)。各个指标在截断值时预测CRT超反应的敏感性、特异性、约登指数见表4。
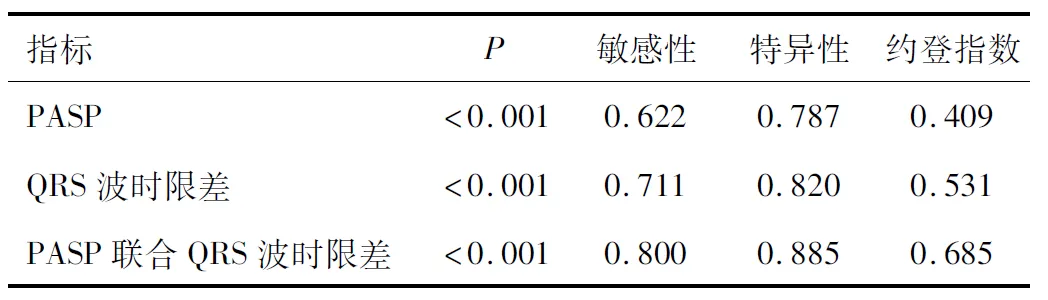
表4 PASP、QRS波时限差及联合检测对CRT超反应的预测价值
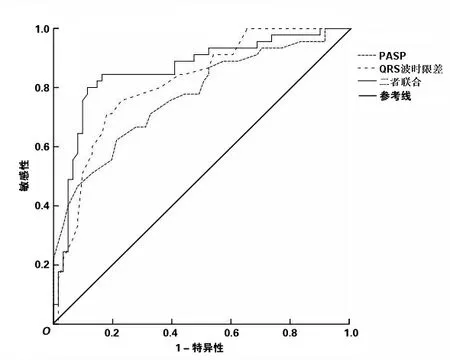
图1 PASP、QRS波时限差及联合检测评估CRT超反应的ROC曲线
2.5 预后随访6~57个月,中位随访时间24个月。两组主要终点事件共20例,其中18例因心力衰竭恶化住院(均发生在非超反应组,1例进展为终末期心力衰竭接受心脏移植),2例全因死亡(超反应组1例死于肺癌,非超反应组1例死于重症心肌炎)。共有3例患者失访,均发生在非超反应组。超反应组主要终点事件发生率低于非超反应组(χ2=14.676,P<0.001)。见图2。

图2 两组随访结束时主要终点事件发生率比较
3 讨论
CRT能够有效减轻宽QRS波的CHF患者的MR程度,逆转左心室重塑,改善心功能及预后。在本研究中,超反应组从CRT中获益更加显著。LBBB可由多种疾病引起,如梗死相关的心肌瘢痕或原发心肌疾病等,反映了电与机械的不同步原因存在较为显著的个体差异。因此,有研究提出了t-LBBB的概念,以更准确地反映左心室心内膜及左心室后外侧壁心包脏层的延迟电活动,这与目前理想的左心室电极放置部位相吻合[7]。心脏MRI显示,t-LBBB患者存在异常的收缩模式,纠正这种收缩模式可以有效逆转左心室重塑,预测CRT超反应情况[9]。Iiya等[10]研究发现,SPECT显示t-LBBB患者心脏非同步化相对更为严重,从CRT中获益情况会更好。Mascioli等[11]将111例心力衰竭患者分为t-LBBB组和假性LBBB组,结果提示合并t-LBBB的患者预后更佳,t-LBBB与CRT术后LVEF的改善相关。本研究中t-LBBB是CRT超反应的独立预测因子,这与Tian等[12]研究相符。
QRSd≥150 ms的患者接受CRT的临床效果显著[4,13]。本研究未得到同样的结果,原因可能是对QRSd在一定范围内延长的患者进行CRT仍可逆转左心室重塑,而严重的QRSd延长是终末期心力衰竭表现之一,往往提示着左心室严重失同步化,此时CRT纠正失同步化的效果欠佳。QRS波时限差是评估心脏电活动再同步化的纠正效果指标之一,反映了CRT术后更窄的起搏QRS时限,从一定程度上可间接反映机械活动非同步化的纠正效果[2]。QRS波时限差是CRT反应性的独立预测因子[2,14],与本研究结果相似,但也有研究[15]得出不同的结论。因此,QRS波时限差是否可以预测CRT反应性尚存在争议,仍需要进一步研究证实。
慢性左心衰竭可导致左心房压力增加,从而致使肺循环淤血,PASP升高。因此,PASP往往随着心力衰竭的加重而升高。右心室功能障碍是影响CRT患者预后不良的危险因素,主要与肺血管阻力增加、心力衰竭后液体潴留及心房钠尿肽的释放有关[16-17]。有研究显示,在接受CRT的患者中,约50.0%的患者合并PASP升高,PASP升高的患者较PASP正常的患者在CRT逆转左心室重塑方面获益更小,预后更差[18-19]。Killu等[20]研究得出,较低的术前PASP能独立预测CRT术后超反应。基线PASP正常的患者较PASP升高的患者更可能出现超反应[21-22]。但有研究认为PASP与左心室重塑无关[19,23]。本研究提示更低的基线PASP是CRT超反应的预测因素之一,基线PASP≤26.5 mmHg对预测CRT超反应的发生有一定价值。
本研究通过绘制ROC曲线后分析得出,PASP与QRS波时限差联合检测对CRT超反应的预测效能均高于单独检测。目前关于PASP与QRS波时限差联合预测CRT超反应的相关文献较少,结果有待进一步验证。
本研究为单中心回顾性临床研究,纳入患者例数少,研究结果具有局限性,有待更多的临床研究来证实。目前超反应的定义无统一标准[14]。本研究采用的超反应定义标准也可能在一定程度上影响研究结果。
针对CHF患者,CRT超反应能够减轻MR,逆转左心室重塑,改善心功能及预后。t-LBBB、较大的QRS波时限差以及较低的基线PASP可以预测CRT超反应。PASP≤26.5 mmHg或QRS波时限差≥39.5 ms对预测CRT超反应的发生有一定价值,两者联合检测时预测效果更佳。

