内观疗法结合度洛西汀对抑郁症患者临床疗效及社会功能的影响
段 娜 张绿凤 王春芳
(驻马店市第二人民医院临床心理科,河南驻马店463000)
抑郁症主要原因为中枢去甲肾上腺素(NE)和5-羟色胺(5-HT)神经递质水平过低并使受体功能受损,且随着病情不断发展,导致患者功能残疾甚至出现自杀行为,具有高发病与高致残的特点,临床给予药物或心理治疗可降低抑郁症慢性化并控制其持续发展,减少患者疾病负担,盐酸度洛西汀作为新型抗抑郁药,在治疗抑郁症有较高安全性,且能通过选择性地抑制相关功能,从而起到显著抗抑郁作用[1]。抑郁症患者除接受药物治疗外,开展心理治疗也尤为重要,内观疗法通过引导患者观察自我和认识自我,减轻烦恼并重新适应社会适应自我,解决由于非理性因素导致的心理困扰,继而促进患者恢复社会功能。因此本研究采用内观疗法结合度洛西汀对抑郁症患者进行治疗,取得一定成果,现报告如下。
1 资料与方法
1.1 一般资料:选取我院2016 年1 月至2017 年12 月收治的68 例抑郁症患者为受试对象,按照随机数表分为研究组和对照组,各34 例。两组患者性别、年龄、病程等一般临床资料比较均无统计学意义(P>0.05),具有可比性。
1.2 纳入标准:①符合国际疾病分类第10 次修订版本《疾病和有关健康问题的国际统计分类》(ICD-10)抑郁症的诊断标准[2];②年龄45~64 岁;③病程>2 周;④患者及家属对研究知情同意。
1.3 排除标准:①伴有重度器官疾病;②对研究内药物有过敏反应者;③合并肝肾功能不全者;④伴应激性危重疾病;⑤期间服用研究以外抑制剂药物;⑥精神状态不受控无法配合治疗及研究者;⑦具有严重自杀冲动行为者。
1.4 治疗方法:对照组予以口服度洛西汀20~30mg/次,2 次/d,治疗4 周。研究组在其基础上联合内观疗法在度洛西汀治疗第3 周后给予心理治疗,将患者安排于独立房间,保持安静避免外界干扰,给予常规进食及排泄,期间内禁止心理治疗以外任何操作。对患者的心理治疗包括:①引导患者回忆身边亲近的家属或朋友,从近期开始逆行回忆;②对其具体生活细节作出详细问答,认为自身所付出、对别人造成困扰或所添麻烦以及被回应的事件;③带领患者思维考虑对立方感受,体验并指导其正确思考;④主张以人际关系为切入点,帮助减轻心理负担;⑤避免治疗师所问问题触及患者敏感地带导致其精神刺激。治疗每天上下午分别沟通4h,持续1 周。
1.5 评估标准:①匹兹堡睡眠质量指数量表(PSQI)[3]由7 个维度18 个条目组成,记分为0~21分,负性条目反向计分,得分越高表示睡眠质量越差;②抑郁自评量表(SDS)与焦虑自评量表(SAS)[4]两方面评估患者心理变化,分为20 个条目,4 级评分制计分的,共有15 个正向评分与5 个反向评分,负性条目反向计分,得分越高表示焦虑抑郁心理越严重。SDS≥53 分表示有抑郁症状、SAS≥50 分表示有明显焦虑症状;③社会功能量表(SFRS)[5]评估患者社会功能改善情况,按照0~7 分作为8 级评分指标,0 分为无资料,1~7 分为极好~极差。
1.6 观察指标:比较治疗前及治疗4 周后,两组患者主观睡眠质量(PSQI)、临床症状(SDS、SAS)以及患者社会功能改善情况(SFRS)。
1.7 统计学方法:运用SPSS 21.0 进行统计分析,定量数据用(±s)表示,采用t 检验,两组定性数据比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组主观睡眠质量比较:治疗4 周后,研究组PSQI 较治疗前有显著降低,且研究组低于同期对照组(P<0.05),详见表1。
表1 两组患者PSQI 变化 (±s)
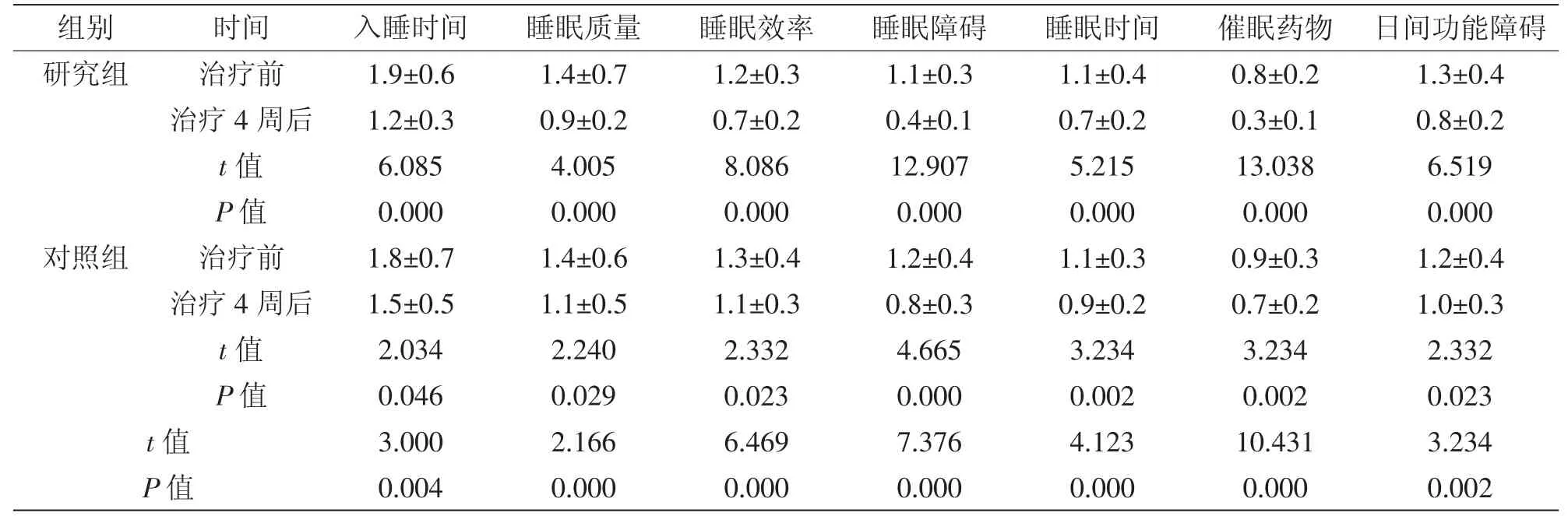
表1 两组患者PSQI 变化 (±s)
组别 时间 入睡时间 睡眠质量研究组 治疗前 1.9±0.6 1.4±0.7治疗4 周后 1.2±0.3 0.9±0.2 t 值 6.085 4.005 P 值 0.000 0.000对照组 治疗前 1.8±0.7 1.4±0.6治疗4 周后 1.5±0.5 1.1±0.5 t 值 2.034 2.240 P 值 0.046 0.029 t 值 3.000 2.166 P 值 0.004 0.000睡眠效率1.2±0.3 0.7±0.2 8.086 0.000 1.3±0.4 1.1±0.3 2.332 0.023 6.469 0.000睡眠障碍 睡眠时间 催眠药物 日间功能障碍1.1±0.3 1.1±0.4 0.8±0.2 1.3±0.4 0.4±0.1 0.7±0.2 0.3±0.1 0.8±0.2 12.907 5.215 13.038 6.519 0.000 0.000 0.000 0.000 1.2±0.4 1.1±0.3 0.9±0.3 1.2±0.4 0.8±0.3 0.9±0.2 0.7±0.2 1.0±0.3 4.665 3.234 3.234 2.332 0.000 0.002 0.002 0.023 7.376 4.123 10.431 3.234 0.000 0.000 0.000 0.002
2.2 两组患者临床症状变化:治疗4 周后,研究组SDS、SAS 评定分数均明显低于对照组,且研究组低于同期对照组(P<0.05),详见表2。
2.3 两组患者社会功能改善情况:治疗4 周后,研究组患者SFRS 评定分数明显低于对照组,且研究组低于同期对照组(P<0.05),详见表3。
表2 两组患者治疗前后SDS、SAS 评分比较 (±s)
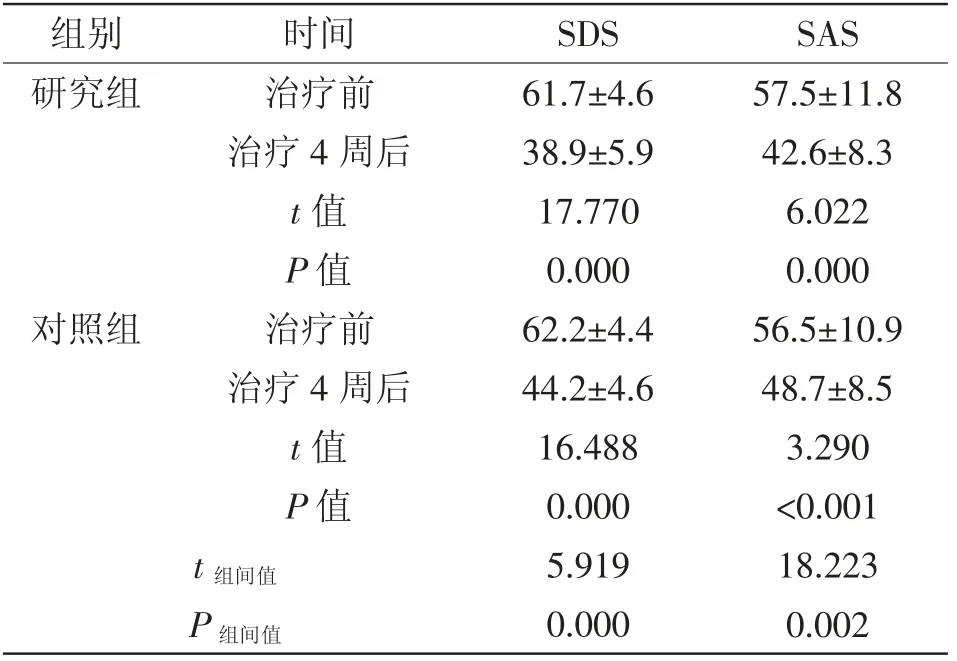
表2 两组患者治疗前后SDS、SAS 评分比较 (±s)
组别 时间 SDS SAS研究组 治疗前 61.7±4.6 57.5±11.8治疗4 周后 38.9±5.9 42.6±8.3 t 值 17.770 6.022 P 值 0.000 0.000对照组 治疗前 62.2±4.4 56.5±10.9治疗4 周后 44.2±4.6 48.7±8.5 t 值 16.488 3.290 P 值 0.000 <0.001 t 组间值 5.919 18.223 P 组间值 0.000 0.002
表3 两组患者社会功能评分变化 (±s)
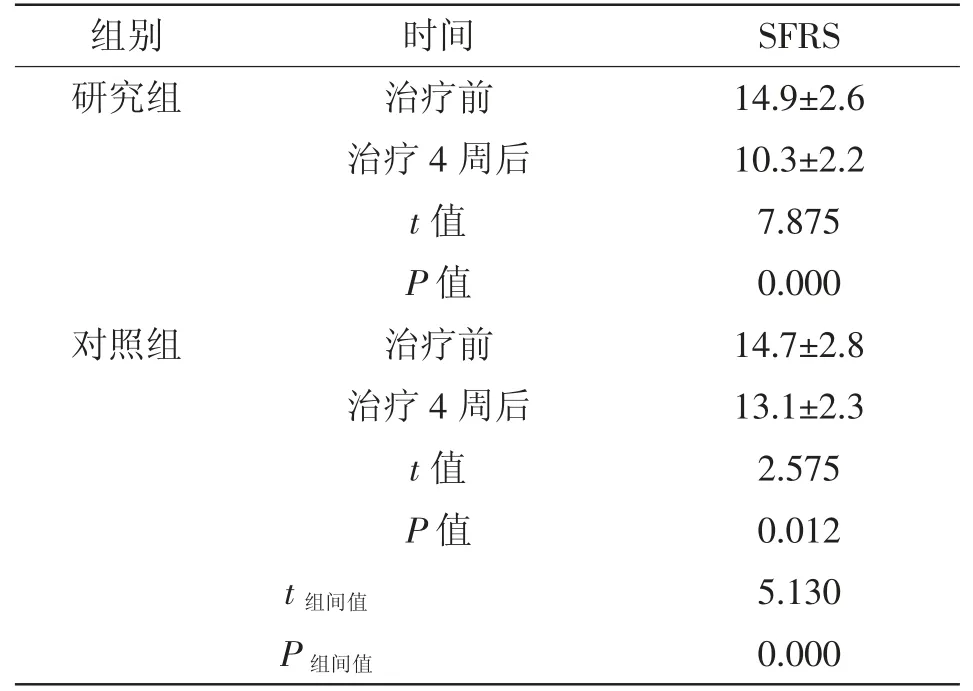
表3 两组患者社会功能评分变化 (±s)
组别 时间 SFRS研究组 治疗前 14.9±2.6治疗4 周后 10.3±2.2 t 值 7.875 P 值 0.000对照组 治疗前 14.7±2.8治疗4 周后 13.1±2.3 t 值 2.575 P 值 0.012 t 组间值 5.130 P 组间值 0.000
3 讨论
心理治疗在抑郁症治疗中尤为重要,作为治疗过程的重点,可通过控制情绪和应激源来增强患者免疫,治疗在改善睡眠的同时降低儿茶酚胺分泌起抗抑郁作用。本研究通过内观疗法与度洛西汀联合应用于抑郁症患者临床治疗,达到激发患者正视自己,摆脱精神重担,改善其心理状态并使自主性得重建自我形象意识的目的。
度洛西汀可抑制5-HT 与NE 的双重再摄取,由抑制神经突触前膜以达到此效,增强NE 递质系统,增加5-HT1 受体介导递质系统的神经传导双重作用,达到抗抑郁作用。内观疗法通过洞察患者内心,从回顾被爱的感情体验,引导内观者的自信感,回顾其对旁人所添麻烦,指导其正视羞愧感与非病理性罪感。两种切入方法互补,丰富患者情感,为其打破原始认知创造基础,对抑郁患者自我革新有重大意义。由于抑郁患者脑内生化物质紊乱造成睡眠模式改变,以及过量服用抑制药物刺激神经紊乱导致睡眠障碍。本研究通过对抑郁症患者主观睡眠质量进行对比,发现PSQI 较治疗前明显降低,表明通过内观疗法可改善抑郁症患者睡眠质量,提升睡眠效率的同时还可减少睡眠障碍,同时说明内观疗法对患者治疗时使其心态平和。
由于抑郁症具有高复发性且患者药物费用负担较大,对其本身与家庭影响严重,因此选用内观疗法对抑郁症患者进行心理引导,不仅降低患者自身压力并可帮助提升治疗效果以及预后。相关研究表明,内观疗法通过患者的自我认知与觉察,可明显改善其临床消极态度与应对方式,对抑郁患者临床症状可产生一定正面影响[6]。抑郁患者由于对自身疾病长期得不到有效医治,感到痛苦和焦虑,通常受自身性格与生活环境因素较多,性格内向孤僻,工作环境压抑紧张导致精神上长期紧绷并逐渐恶化,看待事物思想较扭曲极端,使其社会功能受损。研究通过观察患者临床症状变化,研究组患者较治疗前SDS、SAS 指数均明显降低,说明内观疗法对改善患者抑郁焦虑状态有一定帮助,究其原因与内观疗法通过审视患者内心,帮助其回忆既往经历找出抑郁与焦虑根源,对其专治指导与分析,客观认识自身病情起因,达到接受自我接受他人的的目的。本研究从社会功能方面展开调查,得出SFRS评定分数较治疗前降低,提示内观疗法指导患者理性认知,消除其自我观念,提升对社会及他人的包容度,促进抑郁症状的改善并提高生活质量,感悟性治疗效果取得显著改善。
综上所述,对抑郁症患者实施内观疗法与度洛西汀联合治疗,对改善患者临床症状、睡眠质量以及社会功能有积极意义,有较高临床应用价值。

