子宫颈癌筛查结果异常人群社区管理专家建议
中国医师协会全科医师分会,北京妇产学会社区与基层分会
子宫颈癌是最常见的妇科恶性肿瘤,也是完全可以预防的恶性肿瘤。2000年后我国子宫颈癌发病率总体呈上升趋势[1],规范子宫颈癌筛查,发现异常者及时处理,是避免病变进一步进展、降低子宫颈癌发生率的关键。目前子宫颈癌筛查方法比较成熟,在我国大部分地区均可以采用子宫颈脱落细胞学检查和人乳头状瘤病毒(HPV)检测,筛查结果异常人群下一步处理和长期管理是子宫颈癌防治最重要的环节,也是基层医生在子宫颈癌防控中最困惑的地方,为规范基层医疗机构子宫颈癌筛查结果异常人群社区管理工作,中国医师协会全科医师分会与北京妇产学会社区与基层分会组织妇产科领域和全科医学领域专家多次讨论,基于国内外最新循证医学证据,结合基层诊疗情况,针对子宫颈癌筛查结果异常人群社区管理提出建议,旨在提高基层医生对子宫颈癌防控的认识,加强子宫颈癌筛查结果异常人群和宫颈病变治疗人群的规范管理与随访,最终实现降低子宫颈癌的发生率。
1 管理对象
1.1 25岁及以上的子宫颈癌筛查结果异常人群
1.1.1 子宫颈脱落细胞学检查提示异常者 子宫颈脱落细胞学检查可采用液基薄层细胞检测(TCT)和传统宫颈刮片,细胞学异常包括鳞状上皮细胞异常和腺上皮细胞异常。(1)鳞状上皮细胞异常包括4种类型:①不典型鳞状细胞(atypical squamous cell,ASC),其又可分为未明确诊断意义的不典型鳞状上皮细胞(atypical squamous cells of undetermined significance,ASCUS)和不能排除高级别鳞状上皮内病变的不典型鳞状细胞(atypical squamous cells,cannot exclude high-grade squamous intraepithelial lesion,ASC-H);②低度鳞状上皮内病变(low-grade squamous intraepithelial lesion,LSIL);③高度鳞状上皮内病变(high-grade squamous intraepithelial lesion,HSIL);④鳞状细胞癌(squamous cell carcinoma,SCC)。(2)腺上皮细胞异常包括3种类型:①不典型腺上皮细胞(atypical glandular cell,AGC),其又可分为宫颈管细胞AGC和子宫内膜细胞AGC;②原位腺癌(adenocarcinoma in situ,AIS);③腺癌。
1.1.2 HPV阳性者 包括HPV16、18 型阳性及其他高危型阳性。
1.1.3 临床检查时发现肉眼可见的子宫颈溃疡、包块(肿物)或赘生物、肉眼可疑癌者和反复接触性出血者。
上述异常人群可以通过门诊妇科检查及两癌(子宫颈癌、乳腺癌)筛查发现,并进行追踪管理。
1.2 组织病理学确诊LSIL、HSIL、AIS并接受治疗后的人群 指经过上级医院阴道镜检查,组织病理学确诊为LSIL〔即宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)1级 〕,HSIL( 即CIN2级或CIN3级)和AIS。
2 管理目的
加强子宫颈癌筛查结果异常人群和宫颈病变治疗人群的规范管理与随访,尽可能早期筛查出CIN2级及更高级别人群,包括CIN2级、CIN3级、AIS和子宫颈癌,给予干预治疗和随访,最终降低子宫颈癌发生率。
3 管理内容
3.1 建立健康档案 为方便管理,对管理对象建立健康档案,并在健康档案基础上增加妇科检查和子宫颈癌筛查相关内容,包括妇科检查情况,细胞学、HPV筛查情况,有异常已经完成阴道镜检查的要写明阴道镜检查印象及阴道镜活检病理结果(子宫颈癌筛查结果异常人群健康档案详见文题处二维码)。
3.2 健康教育 提高妇女对子宫颈癌筛查的认知是提高子宫颈癌筛查率和防治子宫颈癌的基础[2],接受子宫颈癌防治知识途径越多,知识掌握程度越高,参与子宫颈癌筛查的主动性越强[3]。健康教育可以帮助管理对象正确认识子宫颈癌发生、发展过程,减少焦虑,提高进一步检查率和治疗率。健康教育主要内容包括:高危型HPV感染和子宫颈癌的关系;子宫颈癌发生、发展过程;筛查结果异常人群的管理和随访,以及关于子宫颈癌的一些常见认识误区等。健康教育形式以个体化健康教育为主,辅助健康教育知识讲座、发放健康教育资料等,保证子宫颈癌筛查结果异常者均能接受到专业的健康教育指导。
3.3 分类管理
3.3.1 筛查结果异常人群管理
3.3.1.1 细胞学阴性,HPV阳性,根据是否分型和分型结果进行分类管理 细胞学阴性,HPV阳性的管理流程见图1。(1)细胞学阴性,HPV不分型阳性或者除HPV16、18型以外其他高危型阳性:①初次发现HPV阳性,嘱患者采取措施提高机体免疫力,包括均衡营养、规律作息、适当运动、放松心情等,可试行抗HPV治疗辅助治疗,如重组人干扰素[4]和中药保妇康栓[5-6]等;于12个月后复查细胞学和HPV[7]。②复查细胞学异常或HPV阳性者,行阴道镜检查并根据结果进一步处理[8]:阴道镜检查经组织病理学确诊为HSIL(即CIN2级或CIN3级),转诊上级医院治疗;阴道镜检查结果提示子宫颈未见上皮内病变或恶性变(NILM),或者组织病理学确诊为LSIL(即CIN1级),观察6~12个月联合检测细胞学和HPV[9]。③6~12个月联合检测结果细胞学阴性和HPV阴性,于12个月后再次联合检测结果仍为细胞学阴性和HPV阴性,患者即达到3年随访监测的标准,之后根据现有检查结果的风险评估继续监测,不再考虑既往病史[10];随访观察过程中任何一次筛查结果有异常,即细胞学ASCUS及以上异常或HPV阳性,均行阴道镜检查。④阴道镜检查结果提示子宫颈NILM,6~12个月后联合检测细胞学和HPV;阴道镜检查经组织病理学确诊为HSIL进行转诊,上级医院根据患者情况决定是否手术和手术方式;阴道镜检查经组织病理学确诊为LSIL持续2年内继续随访,于6~12个月后联合检测细胞学和HPV;阴道镜检查经组织病理学确诊为LSIL持续2年或以上首选观察,但也可以接受治疗,若选择治疗,如果阴道镜下鳞柱交界和所有病变完全可见,那么切除术和消融术均可以接受[11-14]。(2)细胞学阴性,高危型HPV16、18型阳性,行阴道镜检查并根据结果进一步处理,管理流程与(1)中②、③、④相同。
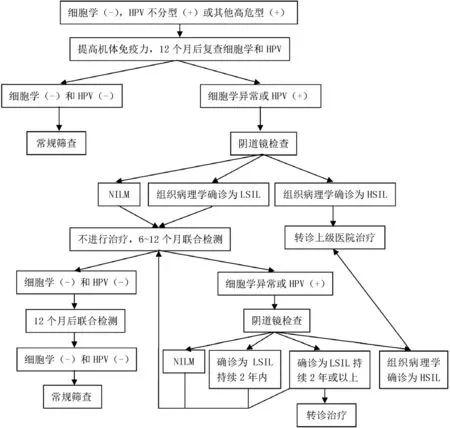
图1 细胞学阴性和HPV阳性的管理流程图Figure 1 Management flow chart of cytology negative and HPV positive
3.3.1.2 细胞学为ASCUS,根据高危型HPV检查结果分类管理 (1)细胞学为ASCUS,高危型HPV阳性,行阴道镜检查并根据结果进一步处理,管理流程见图2。(2)细胞学为ASCUS,HPV阴性,12个月后复查细胞学和HPV[7],之后根据现有检查结果的风险评估继续监测。(3)细胞学为ASCUS,无条件行HPV检查者,可直接行阴道镜检查,或者6~12月复查细胞学,细胞学为阴性,恢复常规筛查,细胞学ASCUS及以上异常,行阴道镜检查并根据结果进一步处理,管理流程见图2。
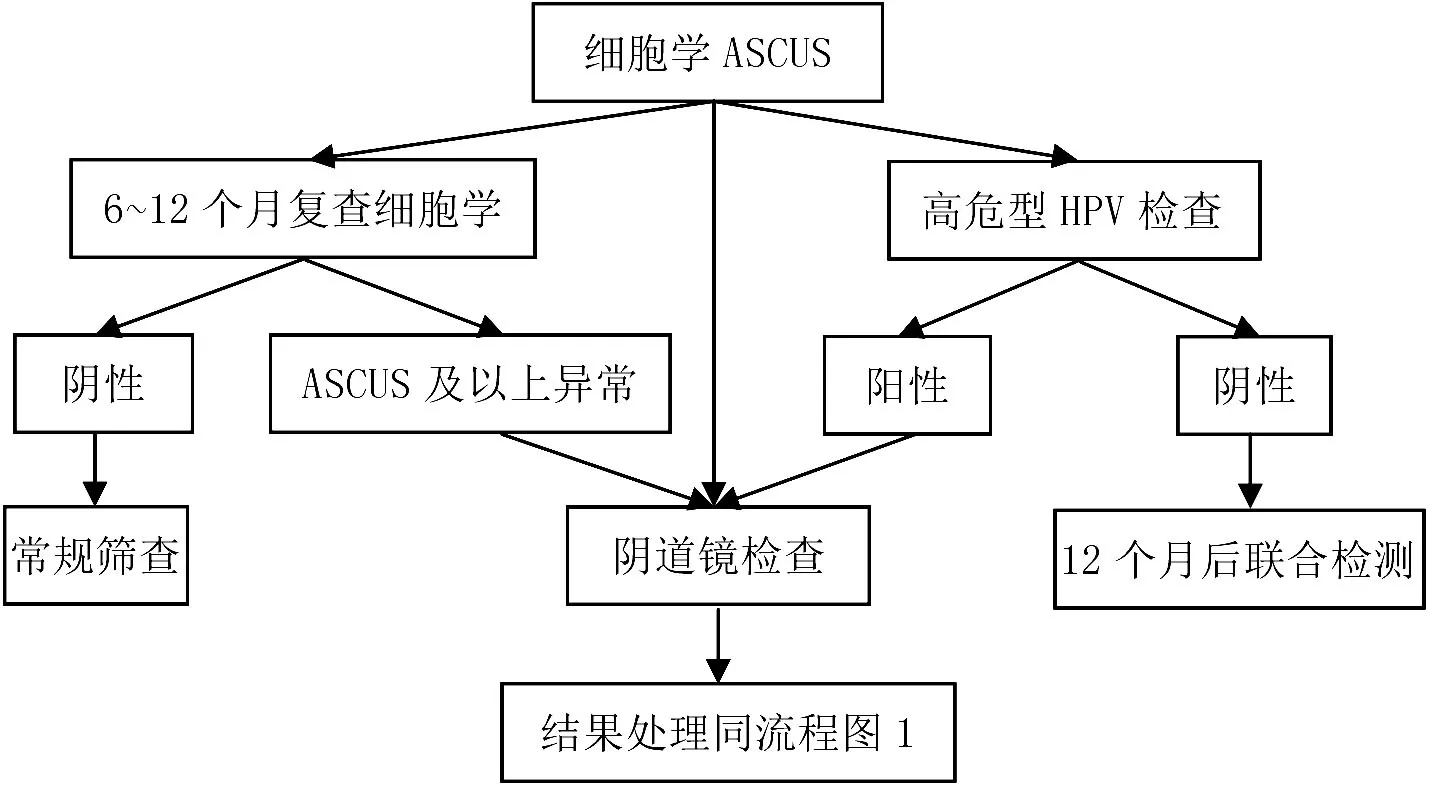
图2 细胞学为ASCUS的管理流程图Figure 2 Management flow chart of ASCUS cytology
3.3.1.3 细胞学为LSIL的管理 细胞学为LSIL,无论HPV结果如何,均应行阴道镜检查并根据结果进一步处理,管理流程同图1。
3.3.1.4 细胞学为ASC-H的管理 细胞学为ASC-H,无论HPV结果如何,均应行阴道镜检查并根据结果进一步处理,管理流程见图3。阴道镜检查经组织病理学确诊为HSIL(即CIN2级或CIN3级),转诊上级医院治疗。阴道镜检查未确认存在HSIL(包括CIN1级或更低级别)时,应转诊重新评估细胞学、组织病理学和阴道镜检查结果,重新评估仍未提示存在HSIL(包括CIN1级或更低级别)时,如果阴道镜检查鳞柱交界和病变上缘完全可见,且子宫颈管取样低于CIN2级(如果收集到的话),则推荐每年复查细胞学和HPV。不推荐进行诊断性切除手术[8,10-11]。连续3次随访细胞学和HPV均为阴性,每3年复查1次细胞学和HPV,持续25年。阴道镜检查经组织病理学确诊为HSIL(即CIN2级或CIN3级),转诊上级医院治疗。
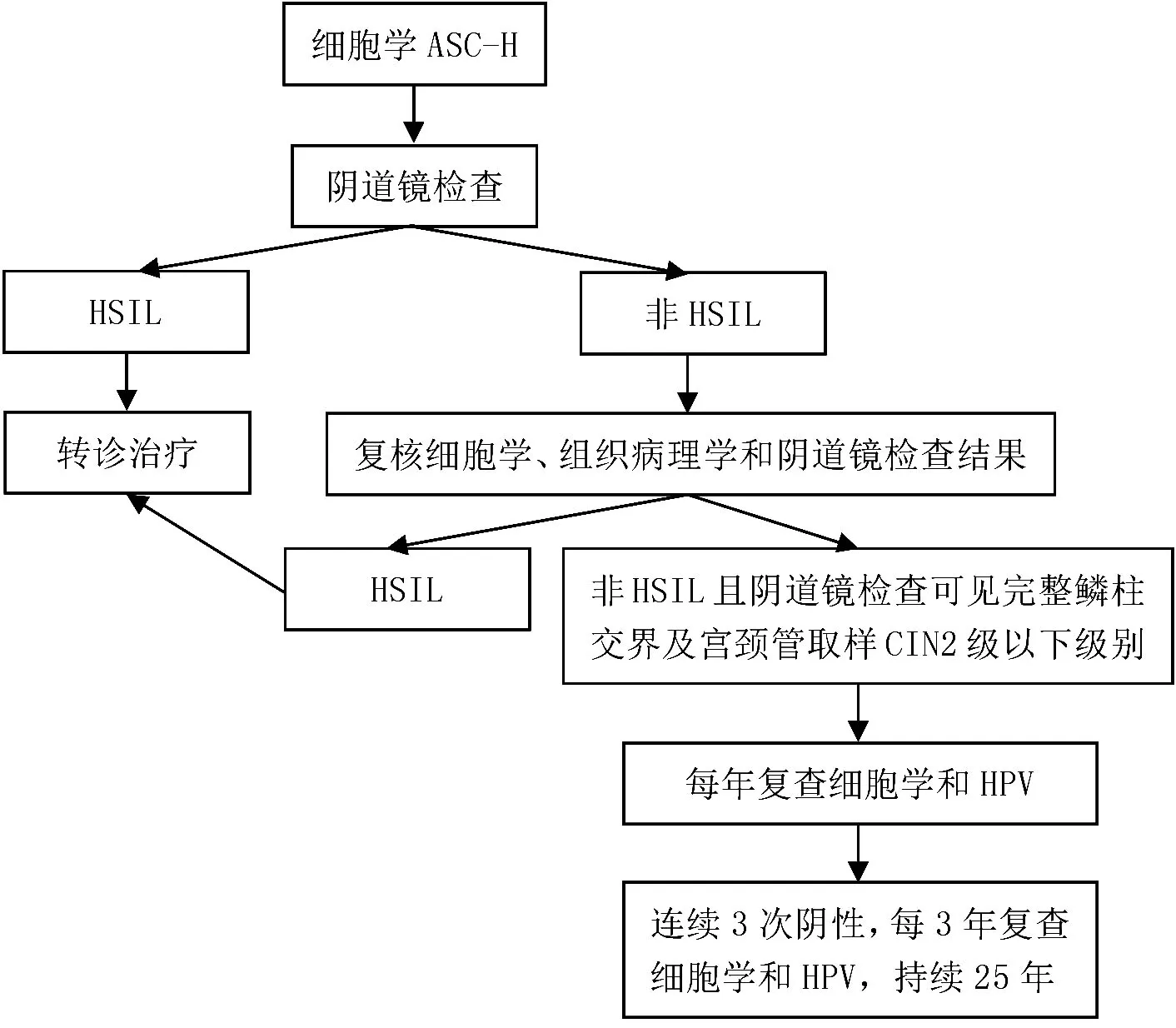
图3 细胞学为ASC-H的管理流程图Figure 3 Management flow chart of ASC-H cytology
3.3.1.5 细胞学为HSIL的管理 细胞学为HSIL,无论HPV结果如何,均应行阴道镜检查并根据结果进一步处理。阴道镜检查经组织病理学确诊为HSIL(即CIN2级或CIN3级),转诊上级医院治疗。阴道镜检查未确认存在HSIL(包括CIN1级或更低级别)时,应转诊重新评估细胞学、组织病理学和阴道镜检查结果,重新评估仍未提示存在HSIL(包括CIN1级或更低级别)时,推荐立即进行诊断性切除手术。如果阴道镜检查鳞柱交界和病变上缘完全可见,且子宫颈管取样(如果收集到的话)为阴性,每年复查HPV和进行阴道镜检查观察病情也可以接受。如果阴道镜检查和HPV检查均正常,1年后复查细胞学和HPV,连续2次随访细胞学和HPV均为阴性,每3年复查1次细胞学和HPV,持续25年[8,10-11]。
3.3.1.6 细胞学为SCC或腺上皮细胞异常的管理 细胞学为SCC或腺上皮细胞异常(AGC、AIS和腺癌)均应进一步检查,检查方法包括阴道镜检查、影像学检查以及子宫颈、子宫颈管或子宫内膜活检等。必要时转诊上级医院。
3.3.1.7 临床检查时发现肉眼可见的子宫颈溃疡、包块(肿物)或赘生物、肉眼可疑癌者和反复接触性出血者的管理 临床检查时发现肉眼可见的子宫颈溃疡、包块(肿物)或赘生物、肉眼可疑癌者和反复接触性出血者应根据临床情况进一步评估,评估方法包括细胞学检查、HPV检测、阴道镜检查、影像学检查以及子宫颈、子宫颈管或子宫内膜活检等。根据评估结果进一步处理。
3.3.2 子宫颈筛查结果异常人群术后管理
3.3.2.1 HSIL治疗后的管理 治疗后,无论手术切缘状态如何,首选6个月时联合检测细胞学和HPV,如果检测结果均为阳性,应进行阴道镜检查和恰当的活检。如果检测结果均为阴性,以后每年进行1次联合检测细胞学和HPV,直到获得连续3次阴性结果,之后每3年复查1次细胞学和HPV,持续25年;任何一次检测结果为阳性,行阴道镜检查和活检[11,15]。管理流程见图4。如随访过程中发现组织学确诊为HSIL(即CIN2级或CIN3级),可行重复性切除术,如不能重复性切除或不愿意再次切除者可考虑行全子宫切除术[11]。
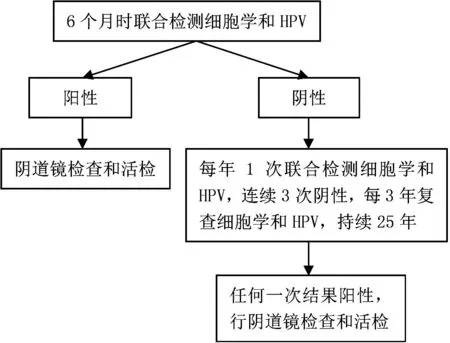
图4 HSIL治疗后的管理流程图Figure 4 Management flow chart of HSIL after treatment
3.3.2.2 组织病理学确诊为AIS的管理 组织病理学确诊为AIS后,应行冷刀锥切术明确病变范围,切缘阴性,不要求保留生育功能者行子宫全切除术,术后每年联合检测细胞学和HPV,连续3年,之后每3年复查1次细胞学和HPV,持续25年。要求保留生育功能者每6个月联合检测细胞学和HPV,连续3年,之后每年复查1次细胞学和HPV,持续2年。如果检查结果有异常,根据异常情况进一步处理,完成生育后,切除子宫。如果观察期间所有检查结果为阴性,每3年复查1次细胞学和HPV,直到子宫切除或持续至少25年。切缘受累或宫颈管搔刮(ECC)阳性,应首选重复冷刀锥切术以获得阴性切缘,明确病变范围,即使下一步计划要行子宫切除术,之前也要重复切除;如果子宫颈已经无法重复切除,单纯子宫切除或者改良根治子宫切除也可以接受[11,16]。管理流程见图5。
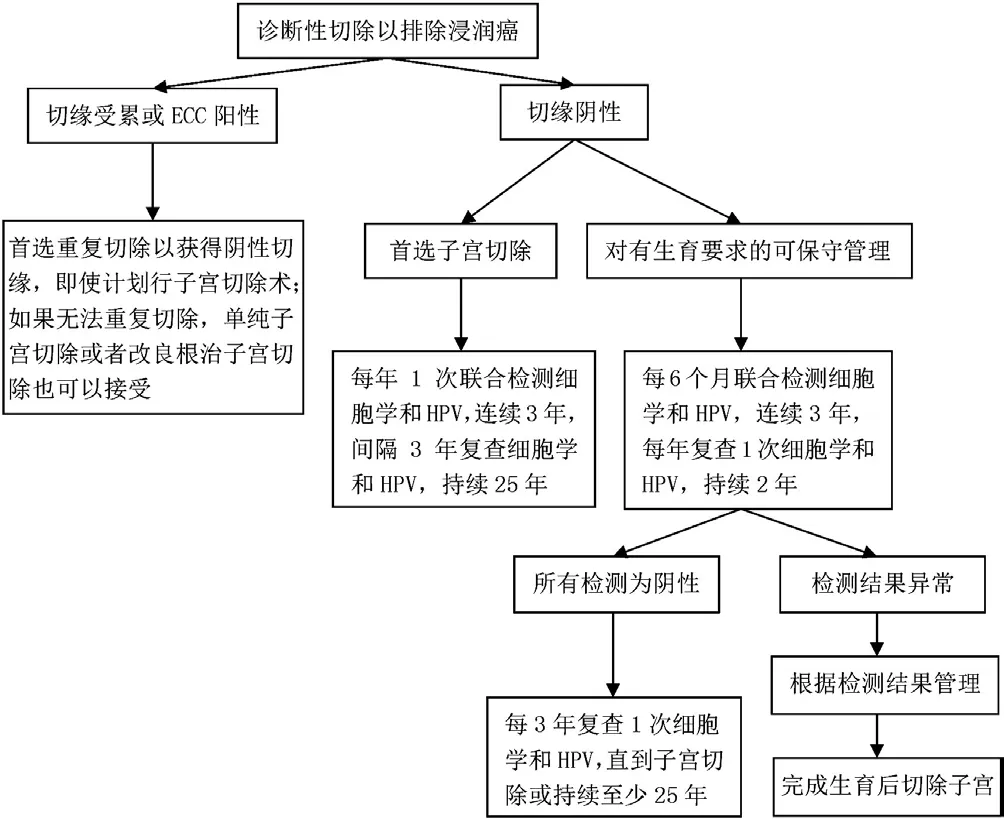
图5 组织病理学确诊为AIS的管理流程图Figure 5 Management flow chart of AIS confirmed by histopathology
3.4 转诊
3.4.1 上转转诊指征 (1)细胞学提示SCC或腺上皮细胞异常需进一步检查者,建议转诊至上级医院由有经验的专科医生进行检查;(2)子宫切除术后或宫颈锥切术后细胞学检查提示细胞学异常和/或HPV阳性;(3)妊娠期妇女和21~24岁女性子宫颈癌筛查结果异常者;(4)细胞学提示鳞状细胞异常和/或HPV阳性需行阴道镜检查,因设备或技术原因无法在基层医疗机构进行检查者;(5)组织病理学确诊为宫颈病变或子宫颈癌需进一步治疗者。
3.4.2 转回转诊指征 (1)阴道镜检查未发现宫颈病变或LSIL不需要手术治疗者,可转回基层医疗机构随访;(2)组织病理学确诊为LSIL或HSIL或AIS患者在上级医院接受治疗后,可转回基层医疗机构进行管理,定期随访。
4 小结
子宫颈癌筛查结果异常人群作为子宫颈癌高风险人群,其采取规范化管理对子宫颈癌防控极为重要。基层医疗机构是居民接触最密切的医疗单位,基层医生与居民关系紧密,能够做好该人群的随访和管理工作。《子宫颈癌筛查结果异常人群社区管理专家建议》的制定,对于基层医生明确基层医疗机构管理人群和管理目标、细化管理流程、掌握基层医疗机构与二三级医院的双向转诊指征有重要指导价值。
《子宫颈癌筛查结果异常人群社区管理专家建议》编写组名单:
组长:孙艳格,赖爱鸾,阮祥燕,杜雪平
副组长:张李松,王以新,马秀华,刘阳
执笔人:孙艳格,宋梅英,闫岩,李婧
成员(按姓氏笔画排):马秀华(北京市大兴区人民医院妇产科),王以新(首都医科大学附属北京安贞医院全科医疗科),王莉珉(石家庄市桥西区裕西社区卫生服务中心全科),孔为民(首都医科大学附属北京妇产医院妇瘤科),代荫梅(首都医科大学附属北京妇产医院内分泌科),刘阳(北京市垂杨柳医院妇产科),闫岩(首都医科大学附属复兴医院 月坛社区卫生服务中心),闫学明(北京市西城区妇幼保健院),阮祥燕(首都医科大学附属北京妇产医院内分泌科),孙艳格(首都医科大学附属复兴医院 月坛社区卫生服务中心),杜雪平(首都医科大学附属复兴医院 月坛社区卫生服务中心),李婧(首都医科大学附属复兴医院妇科),李超(首都医科大学附属复兴医院 月坛社区卫生服务中心),李斌(中国医学科学院肿瘤医院 妇瘤科),宋梅英(首都医科大学附属复兴医院妇科),张李松(首都医科大学附属复兴医院妇科),陈小劲(北京市朝阳区妇幼保健院妇产科),邵文杰(北京市西城区妇幼保健院妇女保健科),贾宝兰(北京市平谷区妇幼保健院健康教育科),赖爱鸾(首都医科大学附属复兴医院妇科)
本文无利益冲突。

