肺肠同治法治疗肺脾气虚型儿童哮喘慢性持续期疗效观察
王 琦,李 硕,伊文芳,张 鹏
(珠海市人民医院(暨南大学附属珠海医院),广东 珠海 519000)
支气管哮喘是儿科常见的呼吸道疾病,在世界范围内具有较高发病率。哮喘反复发作,严重影响儿童的身心健康。临床观察发现,哮喘缓解期儿童平素多汗易感、纳差便溏、面色苍白或萎黄、气短乏力,中医辨证属于肺脾气虚型。我院中医科借鉴历代中医治疗小儿哮喘的经验,根据肺肠同治理论,自拟补肺涩肠汤应用于肺脾气虚型儿童哮喘的治疗,临床取得良好效果。益生菌调节肠道菌群治疗儿童哮喘已经过众多临床研究证明效佳[1-3]。肺肠同治法得到中医、西医的广泛认可。为明确中医的肺肠同治和西医的肺肠同治法哪个效果更优,进一步验证补肺涩肠汤的临床疗效,本研究进行了临床随机对照试验,现将结果报道如下。
1 资料与方法
1.1诊断标准
1.1.1西医诊断标准 参照《儿童支气管哮喘诊断与防治指南(2016版)》[4]中哮喘的诊断标准,慢性持续期是指近3个月内不同频度和/或不同程度地出现过喘息、咳嗽、气促、胸闷等症状。
1.1.2中医诊断标准 符合《小儿哮喘中医诊疗指南》[5]中哮喘的诊断标准,并辨证属肺脾气虚型,症见反复咳嗽、气喘,面色苍白无华或萎黄,食少便溏,倦怠乏力,气短,自汗;舌脉:舌淡、苔白,脉细无力。
1.2纳入标准 符合上述西医和中医诊断标准,辨证属肺脾气虚型;年龄6~12岁;患儿入组前1个月内未使用过中医或西医的免疫调节药物;患儿及其法定监护人知情并同意受试。
1.3排除标准 研究开始即处于哮喘急性发作期的患儿;不能坚持中药治疗的患儿,或对此研究所使用的药物过敏者;伴有支气管扩张、肺结核等其他呼吸系统疾病的患儿;伴严重的心、肝、肾、脑、血液系统疾病的患儿;患有精神疾病的患儿;不符合上述纳入标准患儿。
1.4一般资料 选择2018年11月—2019年6月在珠海市人民医院中医科、儿科门诊就诊且符合诊断及纳入标准的6~12岁哮喘慢性持续期患儿108例,按照随机数字法,每个患儿分别对应一个随机数,每个患儿的随机数除以3,余数是1的归入对照组、2的归入中药组、整除的归入益生菌组,每组36例。中药组退出2例(不愿继续服用)、失访2例(1例不能配合完成随访,1例离开珠海),益生菌组失访1例(离开珠海),对照组退出1例(要求退出拒诉理由)、失访2例(1例不能按时完成随访,1例离开珠海)。3组患儿年龄、性别、病程、家族哮喘史情况比较差异均无统计学意义(P均>0.05),具有可比性,见表1。此研究通过珠海市人民医院伦理委员会审查同意[【2018】第(6)号]。
1.5治疗方法 所有患儿在入组前经过2周的药物洗脱期。入组后,对照组每日给予布地奈德粉吸入剂(瑞典阿斯利康制药公司,批准文号H20080249)100~400 μg吸入,根据患儿病情来确定用量,治疗持续试验全过程。益生菌组在对照组治疗基础上加用双歧杆菌乳杆菌三联活菌片(内蒙古双奇药业股份有限公司,国药准字S19980004),每次2片,3次/d,治疗2个月。中药组在对照组治疗基础上加服补肺涩肠汤,方剂组成:黄芪15 g、防风7 g、白术10 g、桂枝7 g、白芍10 g、龙骨15 g、牡蛎15 g、五味子3 g、橘红7 g、大枣10 g、生姜6 g、甘草5 g。采用广东一方制药厂机配颗粒,每日1剂,分2次服用,150 mL开水冲泡并充分搅拌、完全溶解后服用,治疗2个月。治疗过程中哮喘急性发作时,根据哮喘发作程度可给予特布他林、布地奈德气泵吸入,严重者可配合激素、氨茶碱静脉滴注,同时对由感染引起的给予抗感染治疗,由过敏引起的给予氯雷他定治疗。病情稳定后返回原方案继续治疗。所有治疗情况如实记录。
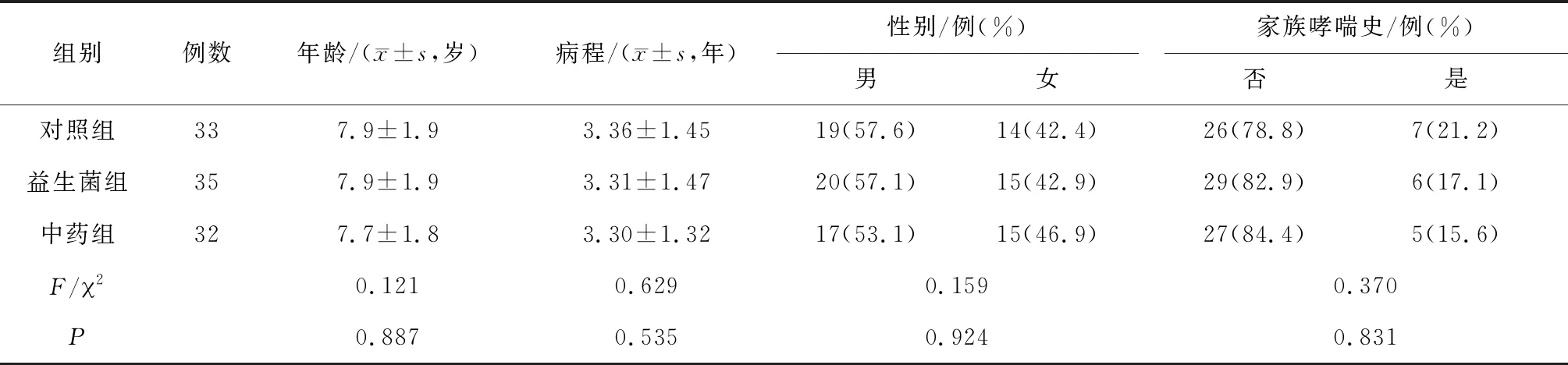
表1 3组哮喘慢性持续期患儿年龄、性别、病程、家族哮喘史比较
1.6观察指标及方法
1.6.1中医症状积分 分别于干预治疗开始时、干预治疗结束时、随访3个月时,参照《小儿支气管哮喘中药新药临床试验设计与评价技术指南》[6]分级量化标准自拟定分数对中医症状体征进行评分。气喘积分:无(0分);轻度(2分):偶发作,程度轻,不影响休息或活动;中度(4分):发作较频繁,不影响睡眠,活动后明显;重度(6分):发作频繁,影响睡眠和活动。胸闷积分:无(0分);轻度(2分):偶发作,程度轻,不影响休息或活动;中度(4分):发作较频繁,不影响睡眠,活动后明显;重度(6分):发作频繁,影响睡眠和活动。咳嗽积分:无(0分);轻度(2分):偶尔咳嗽;中度(4分):间断咳嗽,不影响休息和睡眠;重度(6分):昼夜频繁咳嗽,影响休息和睡眠。喉间哮鸣积分:无(0分);轻度(2分):双肺偶及哮鸣音;中度(4分):双肺散在哮鸣音;重度(6分):双肺满布哮鸣音。大便溏薄积分:无0分,溏便2分,稀便4分,水样便6分。咳痰清稀积分:无0分,痰白不黏量少2分,痰白不黏量稍多4分,痰白清稀量多6分。面色苍白积分:无(0分);轻度(2分):面色白欠润;中度(4分):面色白少华;重度(6 分):面色苍白无华 。神疲积分:无(0分);轻度(2分):精神不振;中度(4分):精神疲乏;重度(6 分):精神萎靡。倦怠积分:无(0分);轻度(2分):活动后乏力;中度(4分):不活动乏力,不愿活动,喜抱;重度(6分):明显乏力,嗜卧。气短积分:无(0分);轻度(2分):活动后乏力;中度(4分):稍动气短;重度(6分):不动气短。盗汗积分:无(0分);轻度(2分):睡中头部汗出;中度(4分):睡中头背汗出;重度(6分):睡中汗出湿衣被。
1.6.2中医症状疗效 干预治疗结束时、随访3个月时,参照《中药新药临床研究指导原则》的疗效评定标准评估3组疗效,疗效指数=(治疗前积分-治疗后积分)/治疗前积分×100%。临床缓解:用药后症状和体征明显改善,疗效指数≥90%;显效:用药后症状和体征明显改善,60%≤疗效指数<90%;有效:用药后症状和体征有改善,30%≤疗效指数<60%;无效:用药后症状和体征无明显减轻或加重,疗效指数<30%。临床缓解+显效+有效为总控制。
1.6.3儿童哮喘控制测试量表(C-ACT)评分 分别于干预治疗开始时、干预治疗结束时、随访3个月时进行C-ACT评分,总分27分,评分越高提示哮喘控制越好[4]。
1.6.4哮喘控制疗效 干预治疗结束时、随访3个月时,根据C-ACT评分评估3组哮喘控制疗效。 C-ACT评分≥23分为哮喘完全控制,20~22分为部分控制,≤19分为未控制。完全控制和部分控制为控制。

2 结 果
2.13组中医症状积分比较 干预治疗结束时和随访3个月时,3组中医症状积分均明显低于干预治疗开始时(P均<0.05),且中药组均明显低于同期对照组与益生菌组(P均<0.05),对照组和益生菌组比较差异均无统计学意义(P均>0.05)。见表2。
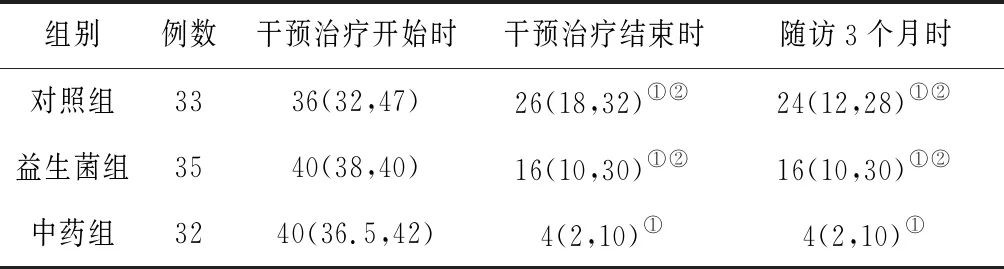
表2 3组哮喘慢性持续期患儿干预前后中医症状积分比较[M(P25,P75),分]
2.23组中医症状控制率比较 干预治疗结束时和随访3个月时,中药组中医症状总控制率均明显高于对照组和益生菌组(P均<0.05),对照组和益生菌组比较差异无统计学意义(P>0.05)。见表3及表4。
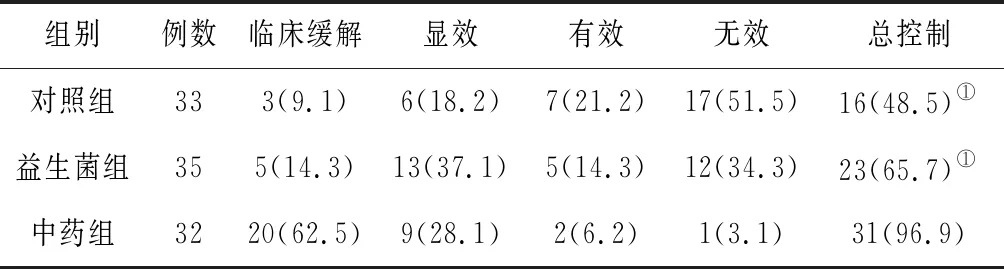
表3 3组哮喘慢性持续期患儿干预治疗结束时中医症状控制率比较 例(%)
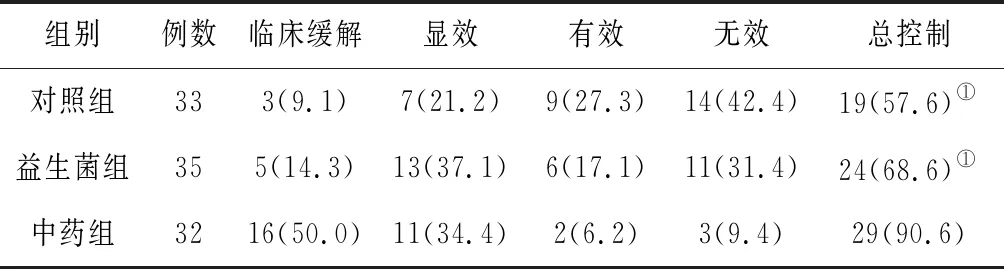
表4 3组哮喘慢性持续期患儿随访3个月时中医症状控制率比较 例(%)
2.33组C-ACT评分比较 干预治疗结束时和随访3个月时,3组C-ACT评分均明显高于干预治疗开始时(P均<0.05),且随访3个月时明显高于干预治疗结束时(P均<0.05);干预治疗结束时和随访3个月时,中药组和益生菌组C-ACT评分均明显高于同期对照组(P均<0.05),中药组和益生菌组比较差异无统计学意义(P均>0.05)。见表5。
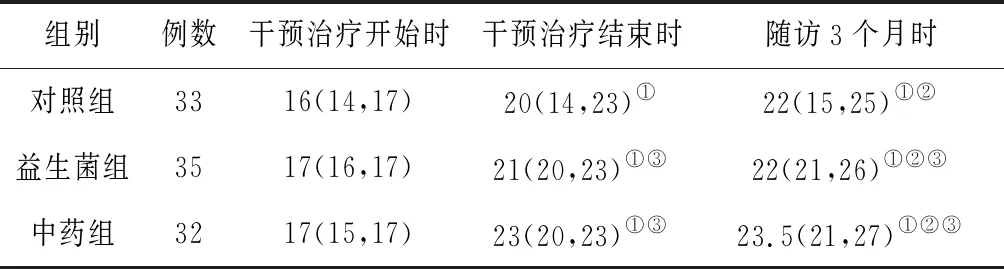
表5 3组哮喘慢性持续期患儿干预前后C-ACT评分比较[M(P25,P75),分]
2.43组哮喘控制率比较 干预治疗结束时及随访3个月时,中药组和益生菌组的哮喘总控制率均明显高于对照组(P均<0.05),中药组和益生菌组比较差异无统计学意义(P均>0.05)。见表6及表7。
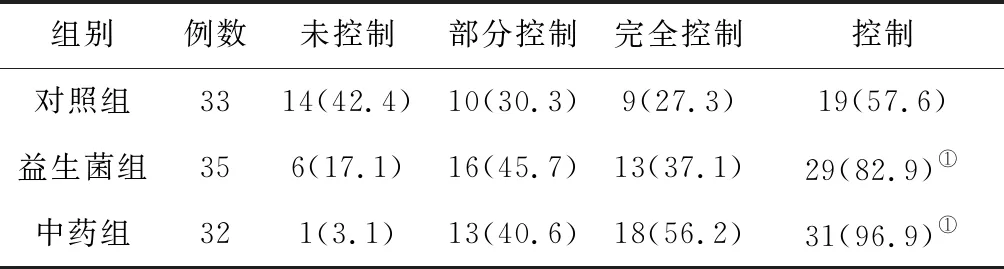
表6 3组哮喘慢性持续期患儿干预治疗结束时哮喘控制率比较 例(%)
3 讨 论
儿童支气管哮喘是由嗜酸性粒细胞、肥大细胞、T细胞等多种炎性细胞参与的气道慢性炎症性疾病,通常是由细胞因子、炎症介质、遗传和环境等因素共同作用而致[7-10]。刘传合等[11]对我国16个城市儿童哮喘患病率进行了20年对比研究,结果显示我国儿童哮喘患病率呈显著上升趋势,不但影响儿童身心健康,而且给家庭和社会带来沉重的精神和经济负担。
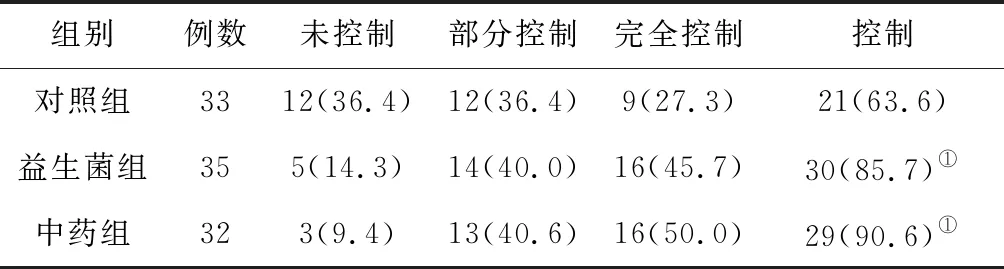
表7 3组哮喘慢性持续期患儿随访3个月时哮喘控制率比较 例(%)
哮喘属于过敏性疾病的一种,现代研究证明过敏性疾病的发生与肠道菌群结构变化有密切关系[12]。支气管哮喘经典的Th1/Th2失衡理论已经被广泛认可,肠道菌群结构异常会导致免疫平衡被打破,出现免疫倾斜,趋向于Th2型细胞应答,导致免疫球蛋白IgE、嗜酸性粒细胞增多而发生过敏性疾病。益生菌主要通过调节肠道微生态环境进而调节宿主的免疫系统,对治疗过敏性疾病有良效[2]。肠道菌群介导调控的肺-肠轴已成为“肺与大肠相表里”中医理论的现代阐释[13-15]。
哮喘属中医学“哮证”范畴。《病因脉治·哮病》说:“哮病之因,痰饮留伏,结成窠臼,潜伏于内,偶有七情之犯饮食之伤,或外有时令之风寒束其肌表,则哮喘之症作矣。”元代《丹溪心法》首次命名为“哮喘”,提出“哮喘专主于痰”,并有哮证已发,攻邪为主,未发则以扶正为要的论述。说明哮喘为本虚标实之证,根本原因在于宿痰内伏,而宿痰的形成则归咎于肺、脾、肾三脏的功能失调,故哮喘慢性持续期往往表现肺、脾、肾三脏的不足。吴美贤等[16]综述近年来有关儿童哮喘与中医体质的研究概况,分析哮喘儿童的体质类型主要以特禀质及气虚质最为常见,以肺脾肾不足的体质为主。刘同坤等[17]随机抽取临床缓解期或非急性发作期支气管哮喘儿童300例,调查不同年龄段支气管哮喘儿童中医体质类型分布规律,发现气虚质占67.33%,阳虚质占27.33%。体质影响着疾病的发生、发展、传变、转归、预后、康复等各个环节,对偏颇体质进行干预可以防止疾病的发生发展,改善预后,提高患者的生活质量[18]。众多医家以肺脾亏虚为主的治疗方向,可增强患儿体质,减少哮喘发作次数和减轻严重程度[19]。
补肺涩肠汤方由玉屏风散合桂枝加龙骨牡蛎汤加五味子、橘红组成。方中黄芪甘、温,入肺脾两经,补肺气、益卫气、固表止汗为主药,白术健脾胃、温分肉、培土生金,防风为风药中之润剂,遍行周身,得黄芪以固表,得白术以固里,三药合用,既可补气固表以止汗,又能实卫而御外邪。“问君大肠何药补?左旋牡蛎白龙骨”,龙骨、牡蛎涩肠止汗,使阳固阴守。桂枝辛温,白芍酸苦而凉,两药合用,调和营卫。生姜、大枣相合,可升腾脾胃之气津而益营助卫。橘红温肺化痰,五味子益肾敛肺止泻。甘草调和诸药。诸药合用,能够补肺固表、健脾化痰、涩肠止汗。整方调理脏腑,补虚培元,祛除伏痰,铲除夙根,调动机体自身抗病能力,使“正气存内,邪不可干”,达到防治哮喘的目的。补肺涩肠汤的应用亦是基于中医“肺与大肠相表里”的理论。肺为大肠之脏,大肠为肺之腑,肺肠同治往往效佳。
本研究结果显示,干预治疗结束时和随访3个月时,中药组中医症状积分明显低于对照组和益生菌组,中医症状总控制率明显高于对照组和益生菌组,提示补肺涩肠汤能够纠正患儿肺脾气虚的体质。干预治疗结束时、随访3个月时,中药组、益生菌组的C-ACT评分及哮喘控制率均明显高于对照组,中药组有高于益生菌组的趋势,提示肺肠同治法有助于提高肺脾气虚型儿童慢性持续期哮喘控制率。
综上所述,肺肠同治法辅助治疗肺脾气虚型儿童哮喘慢性持续期疗效显著,补肺涩肠汤能够显著改善哮喘患儿肺脾气虚的体质,并在哮喘控制方面有更高的评分和控制率,但患儿依从性方面补肺涩肠汤明显不如益生菌。
利益冲突:所有作者均声明不存在利益冲突。

