胰腺囊性肿瘤的诊断与手术治疗
邵惠江,鲁葆春,沈志宏,陈志良
(绍兴市人民医院 肝胆胰外科,浙江 绍兴 312000)
胰腺囊性肿瘤(pancreatic cystic neoplasm,PCN)是一组以胰腺囊性病变为主要特征的良性、交界性或低度恶性肿瘤,临床发病率低,病理类型多样,不同PCN的临床特征与手术方式也存在差异。回顾性分析我院2016年9月至2020年8月经病理证实的37例PCN患者临床资料,现将诊治经验报道如下。
1 资料和方法
1.1 一般资料
本组PCN患者37 例,男18 例,女19 例;年龄25~81岁,平均57.3岁。肿瘤位于胰头部11例,胰体尾部26例。病理类型为浆液性囊腺瘤(serous cystic neoplasm,SCN)13 例,其中寡囊型6 例,微囊型7 例;黏液性囊腺瘤(mucinous cystic neoplasm,MCN)15 例,其中癌变3 例,交界性或不典型增生2例;导管内乳头状黏液性肿瘤(intraductal papillary mucinous neoplasm,IPMN)4例,其中主胰管型1例,分支胰管型3 例(恶变2 例);实性假乳头状瘤(solid pseudopapillary neoplasm,SPN)4例,无恶变病例;囊性神经内分泌肿瘤(cystic neuroendocrine tumors,cNET)1例,G1期。详见表1所示。主要临床表现:11例患者表现为上腹部或左上腹部隐痛不适,疼痛不剧,无他处放射,其中1 例胰头部MCN癌变患者有梗阻性黄疸表现。其余26例患者均为体检或其他疾病诊疗时发现,从发现到就诊间隔时间为5 h至10年不等。除外上述1例胰头部MCN癌变的患者有上腹部压痛外,其余患者均无明显腹部阳性体征。所有患者均否认有胰腺炎或胰腺外伤病史。
1.2 术前检查
术前行肿瘤全套检查37 例。5 例患者血清CEA升高(5.64~19.59 ng/mL),其中3 例明显升高,为MCN癌变或IPMN癌变患者;2例轻度升高,为SCN患者。2 例患者血清CA199 升高(7 881.3 U/mL、173.12 U/mL),均为IPMN癌变患者。
术前行腹部B超检查21 例,表现为单纯囊性占位16例,囊实性占位5 例。5 例囊实性占位患者中2例术后病理证实为SPN(图1),2例为IPMN癌变患者,1例为MCN癌变。所有超声检查患者术前均未能明确具体PCN类型。

表1 胰腺囊性肿瘤患者一般情况
术前行腹部增强CT检查27例,主要表现为胰腺内囊性低密度占位性病变,癌变患者常伴有囊壁不规则增厚或囊内乳头状结构(图2)。术前CT诊断结果与术后病理相符15例(55.6%),不符6例,无法明确具体PCN类型6例。
术前行腹部MRI增强检查22例(薄层10例),其中囊性成分主要表现为水样信号,癌变时实性成分表现为中等或稍高信号(图3)。术前MRI诊断与术后病理相符12 例(54.6%),不符9 例,无法明确具体PCN类型6例。术前行MRCP检查1例,主要评估PCN与胆道系统关系。
1.3 手术方式
胰头部PCN患者11例,行Whipple手术8例(其中开腹手术7例,腹腔镜手术1例);行局部切除3例(其中开腹单纯局部切除1例,腹腔镜下单纯局部切除1例,改良Beger手术1例)。胰体尾部PCN患者26例,行腹腔镜下胰体尾切除术20例(其中保脾6例);开腹胰体尾切除术4例;腹腔镜下囊肿局部切除2例。所有局部切除患者术前影像学评估均符合良性病变,且位置较为表浅。

图1 SPN患者,腹部B超提示囊实性占位。

图2 胰头MCN癌变患者,腹部增强CT提示囊壁不规则增厚,囊内分隔、壁结节强化。

图3 IPMN患者,胰腺薄层MRI提示胰管内乳头状结构,伴远端胰管扩张。
2 结果
本组患者手术过程顺利,围手术期无手术相关死亡病例,术后住院时间为5~26 d,中位时间12.4 d。16例患者术后出现A级胰漏(包括5例局部切除患者中的4例),这些患者经禁食和抑制胰酶治疗后均获治愈。
34 例患者术后获得随访,随访时间为2~37 个月,中位时间15.2个月,随访期间1例IPMN癌变患者术后复发死亡,其余患者未见明显肿瘤复发及转移征象。
3 讨论
3.1 PCN的现状
胰腺囊性肿瘤(PCN)主要由胰腺上皮和间质组成,依据WHO第四版消化系统肿瘤分类标准,PCN可分为SCN、MCN、IPMN、SPN与cNET五大类[1]。与胰腺导管腺癌相比,PCN发病率低,约占胰腺肿瘤的3%,占全部胰腺囊性病变的10%~15%[2],并随年龄增长呈上升趋势[3]。本组病例中30岁以下患者2 例,30~60 岁患者14 例,60 岁以上患者21 例,分别占5.4%,37.8%与56.8%;其中SPN以年轻患者为主,中位年龄34.3岁,IPMN以老年患者为主,中位年龄76 岁,与文献报道相符[1]。SCN罕见恶变;MCN与IPMN存在恶变倾向,恶变后预后相对不佳;SPN低度恶性,术后5年生存率可达95%,预后较好[1]。本组病例中13例SCN与4 例SPN未发现恶变;15例MCN中3例发生恶变,恶变率20%,与Park等[4]报道的10%~17%接近,另有2 例MCN发展为交界性肿瘤或不典型增生。
3.2 PCN的诊断
PCN缺乏特异性临床表现,多在体检时发现,肿瘤增大可出现腹痛、呕吐、黄疸等压迫症状。本组中1例胰头MCN癌变患者,因腹痛及梗阻性黄疸就诊,腹部增强CT发现胰头肿瘤增大至5.1 cm,并压迫胆管下端,致使肝内外胆道明显扩张。血清CEA、CA199 对诊断PCN癌变具有一定的临床价值,李婉菱等[5]研究发现,MCN癌变组血清CEA、CA199 水平明显高于非癌变组,具有统计学意义。本组中3例患者CEA明显升高,术后证实为MCN或IPMN癌变;2例患者CA199升高,术后证实为IPMN癌变。
腹部B超检查对于PCN患者鉴别囊性或囊实性具有重要价值,笔者认为,对于超声显示为囊实性占位的PCN患者,需进一步考虑SPN或PCN癌变可能。本组病例中发现囊实性PCN患者5例,其中2例经病理证实为SPN(图1),2例为IPMN癌变,1例为MCN癌变。腹部增强CT、MRI或MRCP是PCN最常用的无创影像学检查手段,壁钙化、壁结节、囊内分隔、胰管扩张不仅可用于区分PCN类别,还能有效预测PCN恶性程度[6](图2、3)。2018年欧洲PCN循证医学指南认为MRI或MRCP在评估肿瘤与胰管关系、显示强化壁结节和囊内分隔等方面优于CT,是诊断PCN的最佳方法[7]。本组病例中增强CT与MRI的诊断结果与术后病理符合率分别为55.6%与54.6%,基本接近,有待进一步收集病例作更深入研究。MRCP能很好地评估PCN与胆胰管的关系。本组中1 例胰头MCN患者,术前行MRCP检查评估肿瘤与胆胰管的相关性,为制定改良Beger手术方案提供了很好的依据。超声内镜联合细针穿刺囊液分析(EUS-FNA)可获取一定的病理学依据[8],但操作有创,对于影像学检查明确或有手术指征的PCN患者,不宜再行EUS-FNA检查[7]。由于设备条件所限,本组病例未行EUS-FNA检查。
3.3 PCN的手术治疗
手术切除是治疗PCN的主要方法。手术指征的把握需结合国内外指南[7,9],综合考虑患者一般情况、临床表现及心理状况等,遵循个体化原则。诊断明确的SCN指南倾向以观察随访为主[7];MCN、SPN、主胰管型及混合型IPMN推荐以手术切除为主[7,9]。手术方式的选择,主要取决于肿瘤部位、肿瘤性质及肿瘤与周围组织的关系,在完整切除肿瘤的前提下,最大限度保留功能性胰腺组织[10]。胰头肿瘤一般选择胰十二指肠切除术(Whipple);胰体尾肿瘤则多采用远端胰腺切除术;对于位置表浅的良性PCN患者(图4),我们建议尽量采用肿瘤局部切除的方法。腹腔镜手术可根据患者实际情况加以选择。本组所有患者均依据上述原则选择合适的手术方式,顺利完成手术。对于行肿瘤局部切除的患者,术前应充分评估肿瘤性质、大小、位置及与胆胰管的关系;术后应警惕胰漏风险,做到早发现、早干预[6]。本组患者行局部切除5例,其中改良Beger手术1例,该患者术前经MRCP评估肿瘤与胆管、胰管及胆胰汇合部的关系,预计肿瘤未累及胆管下段与汇合部,但可能累及部分主胰管(图5、6),术中探查结果与术前评估基本符合,予以行肿瘤联合部分主胰管切除,近端胰管残端封闭,保留了胆管下段与汇合部的完整性;远端胰管行胰肠吻合,实现肿瘤根治性切除的同时,避免了Whipple手术的实施。根据此次Beger手术的成功经验,我们认为如若囊性肿瘤侵犯部分胆管下段,但未累及主胰管与汇合部,可考虑行肿瘤联合部分胆管下段切除,远端胆管封闭,保留主胰管与汇合部的完整性,近端胆管实施胆肠内引流,亦可达到上述手术效果。本组5例局部切除患者术后早期均实行腹腔引流液淀粉酶监测,发现4例发生A级胰漏,予以早期干预,预后良好。

图4 胰头MCN患者,肿瘤位置表浅,行腹腔镜下肿瘤局部切除,预后良好。
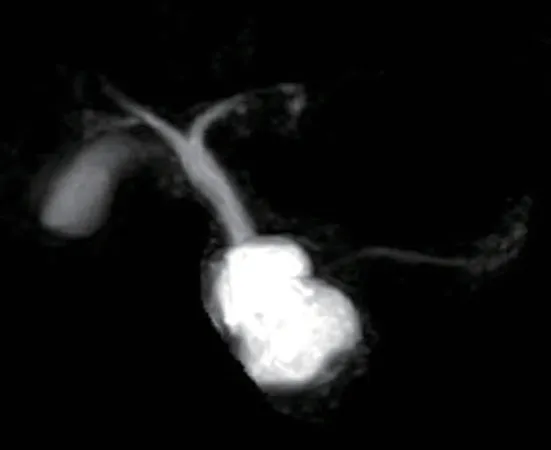
图5 改良Beger手术患者,MRCP评估肿瘤位于胆管侧前方。
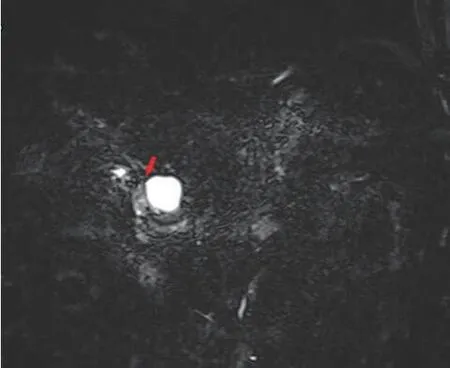
图6 改良Beger手术患者,MRCP评估肿瘤与胆管下端存在一定间隙。
PCN总体发病率低,具有潜在恶变风险。腹部B超对于鉴别PCN囊性或囊实性具有重要价值;腹部增强CT和MRI仍是术前诊断和评估PCN最重要的无创检查手段。依据PCN部位、性质以及与周围组织的关系选择相对微创的手术方式不仅利于切除肿瘤,同时能最大程度保留胰腺功能,给患者造成最小的手术创伤。