腹腔镜下广泛子宫切除联合盆腔淋巴结切除术治疗老年宫颈癌的临床分析
张静怡 蒋瑶 朱维培
宫颈癌是妇科中比较常见的恶性肿瘤,该疾病早期没有明显症状,但随着病情进展病人会逐渐出现接触性出血、阴道异常排液等症状,对病人健康安全造成严重威胁[1]。宫颈癌主要以手术治疗为主,但常规手术治疗对病人造成的创伤比较大,手术后极易出现各种并发症而影响治疗效果。随着医疗水平的不断进步,腹腔镜下广泛子宫切除联合盆腔淋巴结切除术在该疾病临床治疗中得到广泛应用[2-4]。宫颈癌好发于老年人群,但近年来该疾病逐渐趋于年轻人群,该手术治疗方式在不同年龄段的病人中有着不同的效果。本研究以48例宫颈癌病人作为研究对象,探究腹腔镜下广泛子宫切除联合盆腔淋巴结切除术治疗老年宫颈癌的临床应用价值,报道如下。
1 资料与方法
1.1 一般资料 选取我院2017年5月至2020年7月收治的48例宫颈癌病人,根据年龄将其分为老年组(16例)和非老年组(32例)。老年组病人年龄60~72岁,平均(65.50±10.91)岁;肿瘤分期:Ⅰ期10例,Ⅱ期6例;病理分型:腺癌2例、鳞癌8例、腺鳞癌6例;病程(2.93±0.25)年。非老年组病人年龄37~56岁,平均(46.50±7.75)岁;肿瘤分期:Ⅰ期17例,Ⅱ期15例;病理分型:腺癌6例、鳞癌14例、腺鳞癌12例;病程(2.89±0.27)年。2组肿瘤分期、病理分型及病程差异无统计学意义(P>0.05)。
纳入标准:均符合宫颈癌诊断标准[5];宫颈癌国际妇产科联盟(FIGO)分期为Ⅰ~Ⅱb期;病人及家属了解研究内容,并签署同意书。排除标准:曾有或现有精神疾病病人;存在凝血功能障碍、感染性疾病病人;妊娠及哺乳期病人;其他严重器质性疾病病人。
1.2 手术方法 2组病人均实施腹腔镜下广泛子宫切除+盆腔淋巴结切除术。全身麻醉后常规消毒铺巾;采用常规四孔穿刺法,在脐部穿刺建立CO2气腹;打开右侧盆侧腹膜,两侧圆韧带外用超声刀切断,剪开上方腹膜和分离阔韧带后叶后显露卵巢动静脉,采用双极封闭血管,超声刀切断卵巢动静脉,并将圆韧带近端提起;沿着子宫旁剪开阔韧带前叶腹膜,分离后横行剪开膀胱子宫反折腹膜,下推膀胱达到宫颈外口的水平;在骨盆漏斗韧带的位置向同侧髂总动脉的方向剪开后腹膜,并在右侧漏斗韧带下缘横行的位置剪开阔韧带前叶以及后叶腹膜,最后向下剪开腹膜,下推膀胱同左侧;紧贴着右侧卵巢采用超声刀将右侧卵巢固有的韧带切断,并分离腰大肌上的脂肪缔结组织,将生殖股神经显露出来;采用从上而下的方式清除右侧髂总和髂外动脉周围的淋巴脂肪组织,并继续游离髂外静脉前面的淋巴脂肪组织,向外牵拉,显露出髂内动脉,将其间的淋巴脂肪组织分离;在髂血管的最下端分离腹股沟淋巴结,远端的位置达到旋髂静脉交叉处;将膀胱向内侧举起,显露髂外静脉,进入闭孔窝,然后将闭孔神经分离开来,需要注意的是,在闭孔神经的上方位置,要从下到上分离闭孔窝淋巴脂肪组织,并采用同样的方法清除左侧盆腔淋巴结;将阴道后壁和直肠前壁之间的疏松结缔组织分离开,直到直肠阴道分离;打开阔韧带前叶和膀胱腹膜折返,并下推膀胱;距宫颈约2~3 cm处电凝切断双侧子宫圆主韧带,距宫颈外口下3~4 cm环切阴道壁,自阴道取出子宫及相关组织;最后缝合阴道残端,冲洗腹腔,在没有活动性出血后进行缝合。
1.3 观察指标 (1)比较2组临床指标,包括手术时间、术中出血量、术后肠道恢复时间、总住院天数以及术后尿潴留。(2)比较2组并发症发生率,包括感染、肠梗阻以及淋巴回流障碍发生率。(3)治疗3个月后比较2组癌症治疗功能总体评价量表(FACT-G)。该量表共包含4个部分,包括生理状况、社会/家庭状况、情感状况及功能状况,总分100分,得分越高代表病人生活功能越强。
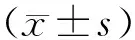
2 结果
2.1 临床指标 治疗后,老年组手术时间与术中出血量和非老年组病人比较,差异无统计学意义(P>0.05),老年组病人手术后肠道恢复时间、总住院天数以及术后尿潴留天数多于非老年组病人,差异有统计学意义(P<0.05),见表1。
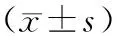
表1 治疗后2组临床指标比较
2.2 并发症发生率 治疗后,老年组并发症发生率明显高于非老年组(P<0.05),见表2。
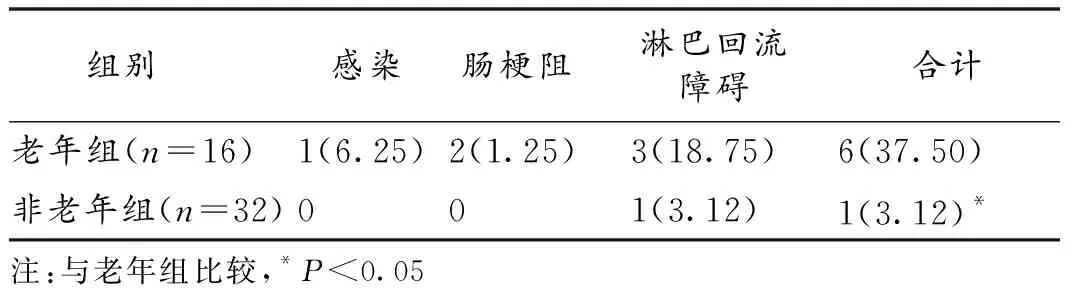
表2 治疗后2组并发症发生率比较(n, %)
2.3 2组FACT-G评分比较 治疗前,2组FACT-G评分差异无统计学意义(P>0.05);治疗后,2组FACT-G评分均显著增加,且非老年组明显高于老年组(P<0.05),见表3。
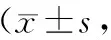
表3 治疗后2组FACT-G评分比较分)
3 讨论
宫颈癌是妇科中常见的恶性肿瘤之一,其中淋巴转移是宫颈癌的主要转移途径,也是影响宫颈癌病人预后的重要因素,所以在对宫颈癌病人展开治疗的过程中,大多数会将淋巴结清除[6]。针对早期宫颈癌病人主要以手术治疗为主,其中淋巴结的清除是手术成功的关键,常规手术方式虽然能够在直视的条件下进行手术以及淋巴结清除,但是对病人造成的创伤比较大,很容易在手术后出现各种程度的并发症,严重影响手术预后。由于宫颈癌大多发生于老年人群,而老年病人由于身体基础状况比较差,手术耐受性较低,以至于大多数病人无法接受常规手术治疗,所以针对老年宫颈癌病人需要采取有效手术方式以提高治疗安全性。
本研究采用了腹腔镜下广泛子宫切除联合盆腔淋巴结切除术治疗,结果可见,治疗后,老年组手术时间与术中出血量和非老年组病人比较,差异无统计学意义(P>0.05)。表明无论老年或非老年宫颈癌病人,采取腹腔镜下广泛子宫切除联合盆腔淋巴结切除术,手术过程较为快捷,对病人损伤较小。分析原因主要为,腹腔镜下广泛子宫切除主要是利用腹腔镜从多个角度清晰观察病人腹部情况,且利用腹腔镜能够充分保障手术视野的宽阔以及清晰等,从而使手术医生能够更加详细了解病变部位,有效确定手术范围,防止伤到周围组织,减少损伤以及出血。其次,腹腔镜下广泛子宫切除术具有准确率高的特点,能够有效避免手术刀对周围组织的损伤,从而减少手术中出血量。由于淋巴转移是宫颈癌的主要转移途径,所以在治疗过程中切除淋巴结具有一定必要性,而盆腔淋巴结切除术能够有效切除淋巴结,并减少盆腔淋巴结囊肿的发生率,更好地减少手术后引流量,降低并发症的发生率[7]。该手术方式的具体疗效还需今后与传统手术方式作比较而最终得出结论。本研究中,2组术后肠道恢复时间、总住院天数以及尿潴留天数比较,差异均有统计学意义(P<0.05),老年组病人明显久于非老年组病人。老年宫颈癌病人由于身体各项机能均出现显著衰退,因此术后肠道恢复时间较长,住院时间也相应延长。本研究中老年组并发症发生率明显高于非老年组,且非老年组FACT-G评分明显高于老年组(P<0.05)。表明老年病人术后并发症发生率更高,且术后生活质量较差。分析原因主要为老年病人年龄较高,机体术后营养状况较差,免疫力低下,使手术耐受性较非老年病人更差,术后并发症的发生率更高,需要更长时间恢复,致使术后生活质量较差。
综上所述,对老年宫颈癌病人实施腹腔镜下广泛子宫切除术联合盆腔淋巴结切除术安全可行,但术后恢复时间长于非老年人。

