急性缺血性卒中行机械取栓的疗效评定及分析
晏明鹏
曲靖市第二人民医院放射介入中心,云南曲靖 655000
急性缺血性脑卒中是神经内科危急重症, 发病率较高,具有极高致残率和致死率,对患者生命健康造成严重威胁,同时对患者带来严重的经济负担[1]。 急性缺血性脑卒中患者脑细胞短期内发生不可逆的坏死改变,导致患者脑神经功能受损,因而需要对患者进行临床早期处理[2]。 临床治疗原则通常是采用快速恢复缺血脑组织的血流灌注和再通血管进行治疗, 常用治疗手段包括静脉溶栓和机械取栓等方式[3]。 静脉溶栓通过注射溶栓类药物进行血栓溶解, 然而患者容易出现出现并发症, 其治疗效果一般。 该研究方便选取2018 年6月—2020 年3 月收治的55 例行机械取栓的急性缺血性卒中患者为研究对象, 探讨急性缺血性卒中行机械取栓的疗效的分析及临床价值。 现报道如下。
1 资料与方法
1.1 一般资料
该研究方便选择该院行机械取栓的急性缺血性卒中患者55 例作为该次研究研究组, 另选取55 例未取栓的急性缺血性卒中患者作为对照组。 研究组男性29例,女性26 例;患者年龄33~79 岁,平均(54.8±5.7)岁;合并高血压38 例,合并糖尿病17 例;卒中发生的动脉中36 例大脑中动脉,10 例颈内动脉,9 例椎-基底动脉。对照组男性31 例,女性24 例;患者年龄34~78 岁,平均(55.2±5.6)岁;合并高血压37 例,合并糖尿病16 例,卒中发生的动脉中35 例为大脑中动脉,10 例为颈内动脉,10 例为椎-基底动脉。两组一般资料比较差异无统计学意义(P>0.05)。 该研究经医院伦理会批准同意。
纳入标准:①患者临床上确诊为急性缺血性卒中,具有相关CT、MRI 等影像学检查表现, 病历资料齐全;②患者签署该研究知情同意书, 愿意承担相关风险并同意机械取栓等相关操作[4]。
排除标准:①复发性急性缺血性卒中患者;②合并其他对神经功能产生影响的疾病患者;③已过最佳溶栓时间窗的患者;④妊娠期或哺乳期女性患者[5]。
1.2 方法
对照组采用阿替普酶静脉溶栓, 溶栓过程中积极调控患者血压、血脂、血小板、血糖等水平,稳定脑血管斑块,调节水电解质平衡。 静脉溶栓的过程中定期进行神经功能评估,如存在严重恶心、头痛、呕吐时立即终止溶栓并进行头颅CT 检查,严格监测血压、心率波动。研究组在对照组的基础上采用机械取栓治疗。 机械取栓采取局麻的方式(必要时采用全麻),在全身肝素化的基础上进行血管造影,正确定位病变血管位置,将指引导管放入病变血管的近端, 由微导丝引导微导管通过闭塞血管并放置入血栓远端正常血管内,将Solitaire装置顺微导管推送至闭塞血管远端,予以妥善固定,在血栓远端释放Solitaire AB 或FR, 一并回收微导管、Solitaire AB 或FR,同时指引负压抽吸取出血栓。 复查造影显示闭塞血管血流≥2b 级时停止手术; 若血流分级<2b 级则再次机械取栓,当血流分级≥2b 停止手术,当血流分级<2b 级,停止手术并给予欣维宁静脉持续泵入。术后送患者ICU 治疗监护并于术后24 h 行头颅CT平扫,若无出血给予抗血小板、抗凝、括血管、扩容等治疗处理。
1.3 观察指标和评价标准
对比两组治疗总有效率、治疗前后ADL 评分、并发症。 治疗总有效率=(总有效例数-无效例数)/总有效例数×100.00%。采用神经功能缺损评分(NIHSS)评估两组患者的治疗效果: 定义NIHSS 评分减少>90%为治愈;NIHSS 评分减少46%~90%为显效;NIHSS 评分减少18%~45%为有效;NIHSS 评分减少<18%为无效; 采用日常生活能力评分ADL 评分评估两组患者的生活质量,满分100,分值越高代表生活质量越好。 总发生率=并发症发生总例数/总例数×100.00%。
1.4 统计方法
数据分析采用SPSS 19.0 统计学软件对比分析相关指标,计量资料以()表示,组间差异比较进行t 检验,计数资料以频数及百分比表示,组间差异比较进行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 治疗效果
研究组患者经治疗后总有效率94.55%,对照组治疗后总有效率80.00%,差异有统计学意义(χ2=5.238,P<0.05)。 见表1。

表1 两组患者治疗效果对比[n(%)]
2.2 治疗前后ADL 评分
治疗前两组患者ADL 评分差异无统计学意义(P>0.05),治疗后研究组ADL 评分(80.35±11.26)分优于对照组(67.53±9.47)分,差异有统计学意义(t=6.462,P<0.05)。 见表2。
表2 两组患者治疗前后ADL 评分对比[(),分]
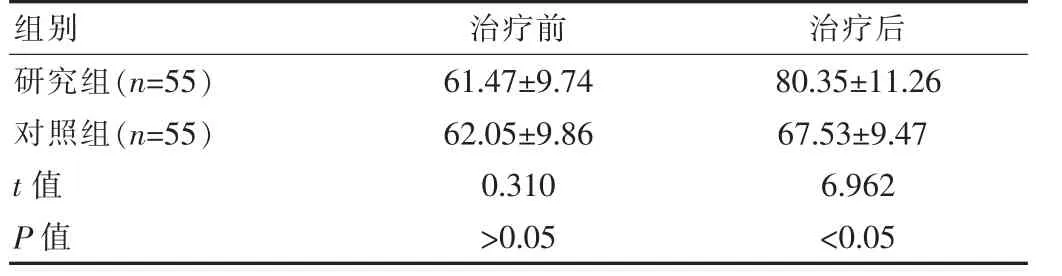
表2 两组患者治疗前后ADL 评分对比[(),分]
?
2.3 并发症
研究组和对照组并发症发生率分别为12.73%、9.09%,两组间差异无统计学意义(χ2=0.374,P>0.05)。见表3。

表3 两组患者并发症对比[n(%)]
3 讨论
脑血管病是威胁人群生命健康最重要疾病之一,发病率逐渐上升,尤其好发于老年患者。 缺血性脑血管病在脑血管疾病中占据比例大, 发病主要与房颤患者栓子、动脉粥样硬化斑块脱落导致的脑血管堵塞有关[6]。临床主要采用静脉溶栓治疗和机械取栓。 静脉溶栓虽然创伤较小, 然而经过标准的药物溶栓治疗后血管再通率较低,治疗效果远远达不到临床满意度,而且溶栓过程中容易出现出血等危急重症[7]。 机械取栓通过在病变阻塞的脑血管中放置Solitaire 支架扩张,血管并取出血栓栓子[8]。 Solitaire 支架是一种可塑性高、操作简便的手术器械,可以进行反复回收、释放,治疗过程灵活机动[9]。 该研究结果表明,研究组患者治疗后总有效率94.55%优于对照组的80.00%(P<0.05), 治疗前两组患者ADL 评分差异无统计学意义(P>0.05),治疗后研究组ADL 评分优于对照组(P<0.05),研究组和对照组并发症发生率分别差异无统计学意义(P>0.05)。该研究结果与黄金波等[10]研究结果一致性高,治疗后,观察组总有效率95.92%高于对照组总有效率83.67%(P<0.05);观察组ADL 评分(78.21±10.49)分优于对照组(69.14±10.58)分(P<0.05);观察组和对照组并发症发生率分别为10.20%、12.24%,组间差异无统计学意义(P>0.05)。对比研究结果进一步分析, 机械性取栓有利于提高治疗效果且不会增加并发症。 通过机械取栓的方式彻底取出血栓栓子,可以有效防止血栓再聚集,进一步提高脑部病变阻塞血管的再通概率。 同时,机械取栓后脑组织血流灌注恢复正常, 防止脑组织功能区域进一步损害,有利于提高患者生活质量。 相比静脉溶栓,机械取栓虽然创伤较大, 但结合该研究结果分析得知该方式并不会增加术后并发症的发生率。
临床实践研究表明,部分机械取栓操作较为困难,取栓次数较多,主要原因:①栓子位置使得取栓过程需要经过颈动脉、主动脉弓等迂曲复杂的径路。 ②动脉粥样硬化狭窄基础上, 急性缺血性卒中相应的病变血管发生急性闭塞。 ③血栓栓子负荷量大或性质较为复杂。因而针对以上导致机械取栓困难的主要原因提出了如下对策:①指引导管需要尽量放置到位,提高取栓的支撑力度。 ②支架规格需要选择适当,准确定位支架放置位置,从而使得支架与血栓之间结合更加紧密,减少血栓脱逃。 ③颈动脉血栓负荷量过大的患者在临床机械取栓的过程中需要先采用血栓抽吸再支架取栓, 从而避免血栓负荷过大导致的取栓失败。 ④支架释放后需要注意适当予患者注射相关的抗栓药物, 减少患者血小板聚集发生风险。 ⑤对于出现血栓逃逸患者需要根据临床实际情况及身体耐受程度考虑是否进行再次取栓,避免盲目取栓或取栓导致进一步的脑血管破坏。 国际上认为患者急性缺血性脑卒中后机械取栓的时间窗相比静脉溶栓更宽,通过使用Solitaire 支架完整取出栓子,最大程度地减少缺血缺氧对脑组织的损伤,减少再灌注损伤发生的可能, 有效改善患者临床预后情况[11]。Solitaire 支架具有导航性和快速再通的优势,目前研究证实[12]该技术设备不会给患者带来长期并发症,通过与外周的血管壁的挤压移动血栓, 当撤出支架时血栓被捕获到支架缝隙内与支架一同被移除, 从而恢复闭塞血管血流,因而可以有效地捕获血栓。
综上所述, 急性缺血性卒中行机械取栓的疗效明显,患者生活质量提高,该治疗方式不会带来额外并发症,值得临床推广使用。

