不翻瓣微创法对口腔种植手术效果及美观度的影响
王培 赵二军 杨子然
牙种植修复是常用的缺失天然牙替代修复方式,其手术技术成熟,操作简单,固定效果好,能有效恢复牙齿功能,临床应用广泛。但在恢复恢复牙齿功能的同时,义齿外形的美观度也是评估治疗效果的重要指标,特别是在前牙美学区域,既需要制作与邻牙近似的修复体,又需要应用特殊的手术技术获得良好的软组织形态[1]。传统牙种植修复手术多在牙齿缺损或拔牙12周后进行种植手术,虽然此时牙槽窝充分愈合,但牙槽骨容易被吸收,容易损伤牙龈形态以及牙槽嵴结构,对牙齿种植修复造成影响[2]。目前,临床多在牙齿拔出后1内进行牙种植修复,通过牙槽窝内钻孔后植入种植体,缝合牙周组织。常规牙种植修复在翻瓣下进行,手术损伤较大,术后存在明显瘢痕,且影响牙龈红色美学,同时可影响骨膜血供,增加牙槽嵴顶吸收[3]。不翻瓣微创法行牙种植修复属于新型微创手术,只需在窝洞上方开窗即可完成牙种植,创伤小,操作简单,有效避免了翻瓣所致的瘢痕,美观效果更好,在临床应用获得了良好的效果[4]。本研究进一步分析不翻瓣微创法对口腔种植手术效果及美观度的影响,汇报如下。
1 资料与方法
1.1 一般资料 将2018年1月至2019年1月在我院口腔科行口腔种植手术的104例患者随机分为2组。观察组52例,男32例,女20例;年龄22~65岁,平均年龄(38.4±10.3)岁;对照组52例,男34例,女18例;年龄21~67岁,平均年龄(38.7±10.8)岁;2组年龄、性别比等一般资料差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准 (1)牙缺失<3个月;(2)单颗牙缺失,且缺失牙舌腭侧骨板完整;(3)牙槽崎宽度≥7 mm且牙槽崎平坦;(4)骨密度、高度、宽度良好,骨量充足,无需植骨;(5)附着龈宽度及高度充足;(6)无糖尿病、高血压、骨质疏松等全身系统性疾病;(7)口腔卫生状态良好,无牙周炎及牙髓炎等口腔疾病[5]。
1.3 排除标准 (1)合并牙周及根尖组织炎症;(2)合并严重吸烟、夜磨牙、偏侧咀嚼等不良习惯;(3)年龄>70周岁;(4)妊娠期或哺乳期患者;(5)牙槽嵴宽度<7 mm;(6)合并精神疾病或认知障碍患者。
1.4 方法 (1)材料:采用Straumnn种植系统(瑞士Straumnn公司),直径4.8 mm,长度12~14 mm。 植骨材料选用天博骨粉,与种植窝制备时获得的骨屑混合,用患者自身血液润湿,选用可吸收海奥胶原膜作为生物膜。(2)术前准备:于拟种植区放置直径5 mm的钢球,拍摄X线断层面,测量牙槽嵴宽度及高度,综合判断牙槽晴顶吸收及骨密度情况;术前1 h口服抗生素预防感染。(3)对照组:使用常规翻瓣种植治疗,常规口腔消毒、阿替卡因局部麻醉,借助环形黏膜切开器,沿牙槽峭顶偏舌侧切开,剥离牙银骨瓣膜,修整牙槽嵴顶,刮凈肉芽组织,球钻定位,用先锋钻钻到预定深度,确定种植方向,逐级备洞,植入种植体,安装愈合基台,将牙龈复位,缝合切口[6]。(4)观察组:使用不翻瓣微创法治疗,根据种植体中心设计手术导板,导板行CT定位,使用牙踉环切钻从牙龈表面开始切割,直至切到骨面,并完整分离取出该环形牙龈,平整骨面,确保牙龈厚度在2 mm;确定种植方向、逐级备桐,植入种植体,做封闭处理,安装愈合基台[7]。(5)术后处理:2组术后均给予冰敷或服用抗生素5 d,术后10 d拆线,术后2~4个月进行上部结构修复治疗,术后每6个月随访1次,行X线检查,评估术后恢复情况。
1.5 观察指标 (1)统计种植成功率,依据 Albreksson种植体成功标准评估,若种植牢固、咀嚼功能良好、无明显不良反应为种植成功[8];(2)统计不良反应发生率,包括感染、出血、肿胀、种植体松动等;(3)记录各项种植治疗指标,包括种植时间、术后疼痛时间、术后肿胀时间;(4)采用红色美学指数(pink aesthetic index,PES)评估种植后牙齿美观度,总分14分,得分越高则越美观[9];(5)采用视觉模拟评分(Visual Analogue Scale/Score,VAS)评估疼痛程度,总分10分,得分越高则疼痛越明显[10];(6)术后12个月复查口腔X线,测定嵴顶吸收,量取种植体顶至骨组织崎顶距离,连续测量3次,取平均值;测定龈沟深度,用探针测量,连续测量3次,取平均值;(7)牙龈乳头高度指数(PIS)评估术后12个月的牙龈乳头高度,共分5个等级,0级为无牙 龈乳头,Ⅰ级为牙龈乳头不足牙间隙的1/2,Ⅱ级为牙龈乳头超过牙间隙的1/2,Ⅲ级为牙龈乳头充满牙间隙,Ⅳ级为牙龈乳头超出牙间隙[11];(8)改良红色美学指数(DPES)评估术后12个月的修复体与相邻天然牙唇侧龈缘位置关系,分为无差异、差异≤2 mm、差异>2 mm。

2 结果
2.1 2组各项种植治疗指标比较 观察组种植时间、术后疼痛时间、术后肿胀时间均明显短于对照组,差异有统计学意义(P<0.05)。见表1。

表1 2组各项种植治疗指标比较
2.2 2组种植成功率及不良反应发生率比较 观察组种植成功率明显高于对照组,而感染、出血、肿胀、种植体松动等不良反应发生率明显低于对照组,差异有统计学意义(P<0.05)。见表2。

表2 2组种植成功率及不良反应发生率比较 n=52,例(%)
2.3 2组术前术后PES评分和VAS疼痛评分比较 观察组术后PES评分明显高于对照组,而VAS疼痛评分明显低于对照组,差异有统计学意义(P<0.05)。见表3。
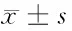
表3 2组术前术后PES评分和VAS疼痛评分比较 n=52,分,
2.4 2组嵴顶吸收、龈沟深度、牙龈缘及龈乳头高度比较 术后12个月复查,观察组的嵴顶吸收明显少于对照组,差异有统计学意义(P<0.05),但2组在龈沟深度上无明显差异(P>0.05)。见表4。
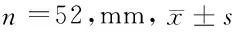
表4 2组嵴顶吸收和龈沟深度比较
2.5 2组术后12个月的PIS比较 观察组术后12个月的Ⅱ~Ⅲ级PIS明显高于对照组,差异有统计学意义(P<0.05)。见表5。
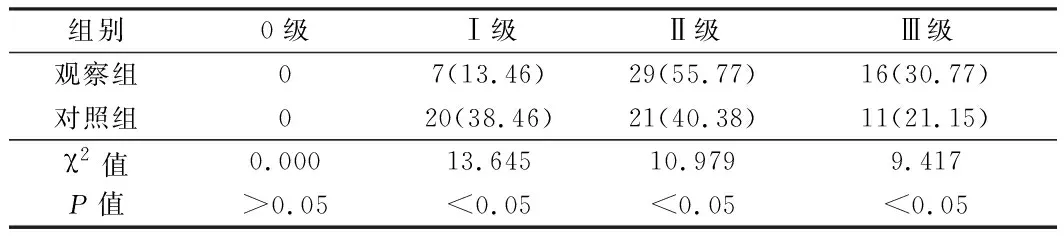
表5 2组术后12个月的PIS比较 n=52,例(%)
2.6 2组术后12个月DPES指数比较 观察组术后12个月的修复体与邻牙唇侧龈缘在高度无差异、差异≤2 mm的比例明显高于对照组,而差异>2 mm的比例明显明显低于对照组,差异有统计学意义(P<0.05)。见表6。

表6 2组术后12个月DPES指数比较 n=52,例(%)
3 讨论
随着人们生活水平的提高与医学技术的不断发展,临床患者对各种原因引起的牙列缺损的治疗要求也明显提高,既往恢复牙列的日常功能,又要兼顾整齐美观,这给临床治疗带来了更高的挑战。牙齿种植是牙齿缺失或牙齿龋坏拔除后治疗的主要方式,需要将种植体植入缺牙区的牙槽骨内,等种植体成活后植入修复体,达到修复牙齿的目的,恢复咀嚼功能[12]。以往患者多行延期牙齿种植修复,但牙槽骨容易吸收,可能发生唇颊侧软组织塌陷的情况,甚至发生缺损,对后期的种植造成一定影响[13]。因此,现在临床多在牙列缺损早期进行牙齿种植,以避免牙槽骨吸收的问题。
常规的牙齿种植技术以翻瓣技术为主,操作复杂,手术时间长,术后存在明显瘢痕,且翻瓣会影响骨膜的血供,加剧牙槽嵴顶吸收,同时还对患者的牙龈红色美学有一定影响[14]。另外,术后需长时间服用抗生素,但仍无法避免牙龈炎等并发症的发生,总体效果并不能令人满意[15]。
不翻瓣微创技术是一种新型义齿种植技术,与翻瓣技术相比,该技术的优势明显。(1)不翻瓣牙种植术不会切断骨膜上的血供,能够有效减少牙槽嵴的吸收,保存牙槽嵴形态,控制牙龈形状变化,获得良好的美学效果[16]。(2)CT 辅助下定位术区,使种植体与自然牙列更加贴合,获得更好的合生物学效果。(3)手术切口小,术中出血量少,软组织吸收少,不损伤牙龈,能有效降低种植体与临牙接触点下方牙龈乳头退缩问题的发生几率,种植效果可靠,美观性更强[17]。(4)手术时间短,大大降低了患者焦虑、烦躁的心理状态,有助于减轻术后疼痛感,加快疼痛肿胀的消退,降低术后感染等并发症的发生率[18]。
值得注意的是,手术需将植入体植入骨内,植入体的成活率受到长度、直径以及材料等因素的影响。术前需行X线检查明确牙槽骨缺损情况,选择适宜的种植体,进而提高种植体选择的精确度[19]。基台是种植体穿过软组织的部分,需用螺栓固定在种植体上。术后应嘱患者保持良好的口腔卫生,使用抗生素预防感染,以降低口腔内感染并发症的发生率,从而减少对牙齿种植效果的影响[20]。
不翻瓣微创技术也有一定限制,对于槽骨存在残根、异物等病理性改变的患者,需要先解决这些问题后再行手术。对于合并牙周病者,需要先行根管治疗,暂缓手术。对于合并糖尿病、出血性疾病、软骨病等患者则禁止手术[21]。
本研究结果显示,观察组种植成功率明显高于对照组,而感染、出血、肿胀、种植体松动等不良反应发生率明显低于对照组,差异有统计学意义(P<0.05)。充分证明不翻瓣微创法在牙齿种植手术中的应用效果确切,能减少局部骨吸收,促进种植体周牙龈乳头的成形,有效提高牙种植成活率,降低了术后不良反应发生率[22]。观察组种植时间、术后疼痛时间、术后肿胀时间均明显短于对照组,差异有统计学意义(P<0.05);观察组术后PES评分明显高于对照组,而VAS疼痛评分明显低于对照组,差异有统计学意义(P<0.05);术后12个月复查,观察组的嵴顶吸收明显少于对照组,差异有统计学意义(P<0.05),但2组在龈沟深度上无明显差异(P>0.05);观察组术后12个月的Ⅱ~Ⅲ级PIS明显高于对照组,差异有统计学意义(P<0.05);观察组术后12个月的修复体与邻牙唇侧龈缘在高度无差异、差异≤2 mm的比例明显高于对照组,而差异>2 mm的比例明显明显低于对照组,差异有统计学意义(P<0.05)。说明不翻瓣微创法的操作简便,出血少,手术时间更短,术后患者痛苦更小,且达到了较高的美观效果。对于不翻瓣微创手术效果良好的原因主要在两方面:(1)无需掀开龈瓣,保留了完整的骨膜,提高了种植体周围骨组织的愈合能力[23];(2)应用的软组织环形钻比种植体本身稍窄,有助于减少愈合期间骨质的吸收[24]。但术前需严格控制手术适应证,手术的成功不仅依赖于局部良好的解剖结构、严谨的术前计算和设计,也需要医生在术中熟练的把控种植体的位置与方向[25]。
综上所述,不翻瓣微创法对口腔种植手术获得了良好的临床效果,种植成功率高,有效保留了牙龈功能,获得较好的美观效果,值得在临床推广使用。

