抗凝血酶Ⅲ活性检测在HBV相关慢加急性肝衰竭中的意义
王爱华,管世鹤,杨 凯,王 琴,周强,陈礼文,张 浩,孙蓓蓓
慢加急性肝衰竭(acute-on-chronic liver failure, ACLF)是我国最常见的肝衰竭类型。慢性HBV感染是我国ACLF主要病因,HBV感染相关慢加急性肝衰竭(HBV-ACLF)患者短中期病死率高达50%~90%,而HBV-ACLF的早期诊断和准确预后评估尤为关键,目前,除终末期肝病模型(model for end-stage liver disease, MELD)评分外,有关ACLF的预后分析多基于临床生化指标的综合分析,国外学者研究表明,凝血功能障碍与ACLF患者的出血和临床转归密切相关,提示凝血相关指标可能具有评估ACLF患者临床预后潜在价值。抗凝血酶原Ⅲ(Antithrombin III,AT-Ⅲ)是人体最重要的生理性抗凝物质,据报道,肝衰竭患者的肝细胞与内皮细胞受损,能够导致机体AT-Ⅲ合成显著减少。此外,Kuroda et al研究表明AT-Ⅲ在评估肝细胞癌预后具有重要临床价值。为开展AT-Ⅲ与HBV-ACLF病情进展及预后的相关性研究,选取临床明确诊断的HBV-ACLF病人为研究对象,分析AT-Ⅲ活性水平与肝功能、凝血功能指标及MELD评分的关系,并进一步运用受试者工作特征(receiver operating characteristic,ROC)曲线评价AT-Ⅲ能否作为预测HBV-ACLF临床预后的影响因素,以探讨其在HBV-ACLF中的检测意义。
1 材料和方法
1.1 材料
1.1.1
病例资料 选取安徽医科大学第二附属医院住院病人中确诊为HBV-ACLF的80例患者为研究对象,诊断标准参照《肝功能衰竭诊疗指南》(2018年版),排除肝硬化、其它病毒感染、免疫相关性疾病和免疫调节剂使用者导致的肝功能衰竭,其中男性71例,女性8例,年龄25~78(48.52±12.37)岁,根据出院状态将HBV-ACLF患者的临床转归分为4组:好转组(35例)、未好转组(病情恶化放弃治疗和内科治疗无效者共33例)、转外院治疗组(行肝移植者5例)和死亡组(7例),其中以好转组与未好转组作为评判HBV-ACLF患者临床预后的分组。收集同期CHB患者48例作为对照组,符合《慢性乙型肝炎诊断标准》(2019年版),其中男性39例,女性9例,年龄19~63(46.35±11.47)岁。HBV-ACLF组和CHB对照组在性别和年龄等人口学特征方面差异无统计学意义。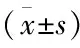
表1 HBV-ACLF组与CHB组临床检测指标结果
1.1.2
试剂和仪器STA
Evolution
型自动血凝分析仪购自上海穗丰医疗设备有限公司;贝克曼AU
-5800全自动生化分析仪购自合肥德赛方圆生物技术有限公司,所有试剂均为原装配套试剂。1.2 方法
1.2.1
肝功能和凝血指标的检测 分别于入院时(纳入预后分组的HBV-ACLF患者的抽血时间依次为入院第1、7、14、21、28天)采集HBV-ACLF和CHB患者的外周血各两管,一管为普通生化管(无抗凝剂)4ml,另一管为特殊抗凝管(枸橼酸钠抗凝)2 ml,3 500 r/min,离心10 min,分别取血清和血浆,血浆标本用于STA Evolution型自动血凝分析仪检测AT-Ⅲ、凝血酶原时间(prothrombin time, PT)、活化部分凝血活酶时间(activated partial thromboplastin time, APTT),其中,PT国际标准化比值(international normalized ratio of prothrombin time,PT-INR)=(患者PT检测值/PT正常对照值),ISI为国际敏感指数;凝血酶原活动度(PTA)=[PT正常对照-(PT正常对照×0.6)]÷[PT患者-(PT正常对照×0.6)]×100%。血清标本用于贝克曼AU-5800全自动生化分析仪检测总胆红素(total bilirubin, TBIL)、丙氨酸氨基转移酶(alanine aminotransferase, ALT)、天冬氨酸氨基转移酶(aspartate aminotransferase, AST)、白蛋白(albumin, ALB)、γ-谷氨酰基转移酶(gamma glutamyltransferase, GGT)、碱性磷酸酶(alkaline phosphatase, ALP)、肌酐(creatinine, CREA)。1.2.2
MELD评分的计算 MELD评分计算公式:R=9.6×ln(CREA mg/dl)+3.8×ln(TBIL mg/dl)+11.2×ln(INR)+6.4×病因(病因:胆汁淤积性和酒精性肝硬化为0,病毒等其他原因肝硬化为1)。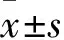
2 结果
2.1 HBV-ACLF患者各项检测指标的变化
与CHB组相比,HBV-ACLF组各项检测指标差异均有统计学意义(P
<0.05)。其中TBIL、ALT、AST、GGT、ALP值升高,ALB水平下降,APTT延长,PT-INR升高,PTA和AT-Ⅲ下降(表1)。2.2 HBV-ACLF患者AT-Ⅲ活性水平与其他相关指标的相关性分析
Spearman相关性分析显示,AT-Ⅲ活性水平高低与TBIL、PTA、PT-INR均具有相关性。其中AT-Ⅲ与TBIL呈负相关(ρ=-0.371,P
=0.001)(图1);AT-Ⅲ与PT-INR呈负相关(ρ=-0.434,P
<0.001)(图2);AT-Ⅲ与PTA呈正相关(ρ=0.550,P
<0.001)(图3)。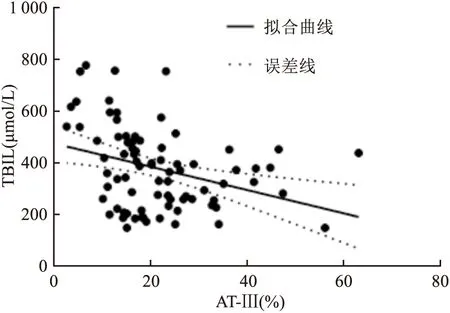
图1 AT-Ⅲ与TBIL相关性分析
图2 AT-Ⅲ与PT-INR相关性分析
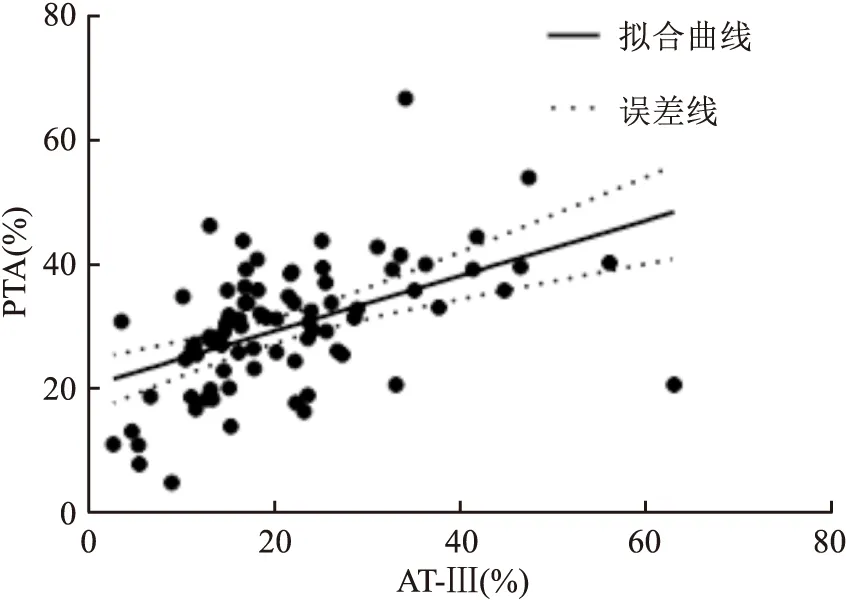
图3 AT-Ⅲ与PTA相关性分析
2.3 AT-Ⅲ在HBV-ACLF患者各临床分组的表达水平
AT-Ⅲ在好转组的表达水平为(25.53±13.03)%;未好转组的表达水平为(18.47±9.45)%;转外院治疗组的表达水平为(9.08±4.57)%;死亡组的表达水平为(23.07±8.58)%,其中未好转组与好转组相比,AT-Ⅲ活性水平下降,差异有统计学意义(P
=0.02)。通过回顾性分析患者开始入院第1、7、14、21、28天 AT-Ⅲ的活性水平,结果显示在好转组随着积极有效的治疗,AT-Ⅲ活性水平逐步提升,未好转组AT-Ⅲ活性逐渐下降,见图4。2.4 AT-Ⅲ与MELD评分在HBV-ACLF患者临床预后分组的相关性分析
HBV-ACLF患者好转组与未好转组MELD评分分别为(26.38±3.81)、(30.47±5.95),差异有统计学意义(P
<0.05);Spearman相关性分析显示,AT-Ⅲ与MELD评分呈负相关(ρ= -0.368,P
=0.002),见图5。2.5 AT-Ⅲ联合MELD评分预测HBV-ACLF患者临床预后的敏感性及特异性分析
ROC曲线结果显示,采用AT-Ⅲ预测HBV-ACLF患者临床预后的曲线下面积为0.686(95%CI
=0.558~0.813),利用Youden指数确定Cutoff值为16.4%时,其敏感度为75.0%,特异度为52.9%,见图6;采用MELD评分预测HBV-ACLF患者临床预后的曲线下面积为0.698(95%CI
=0.573~0.823),Cutoff值为28.5时,其敏感度为76.5%,特异度为55.9%;AT-Ⅲ联合MELD评分预测HBV-ACLF患者临床预后的曲线下面积为0.756(95%CI
=0.638~0.873),Cutoff值分别为:AT-Ⅲ 20.1%,MELD评分25分,其敏感度为62.5%,特异度为88.2%,见图7。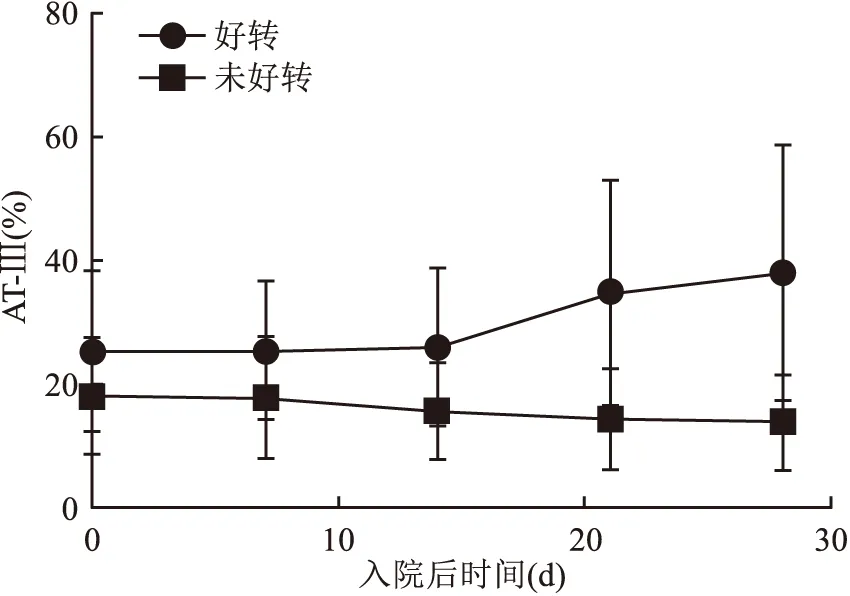
图4 HBV-ACLF患者好转组与未好转组
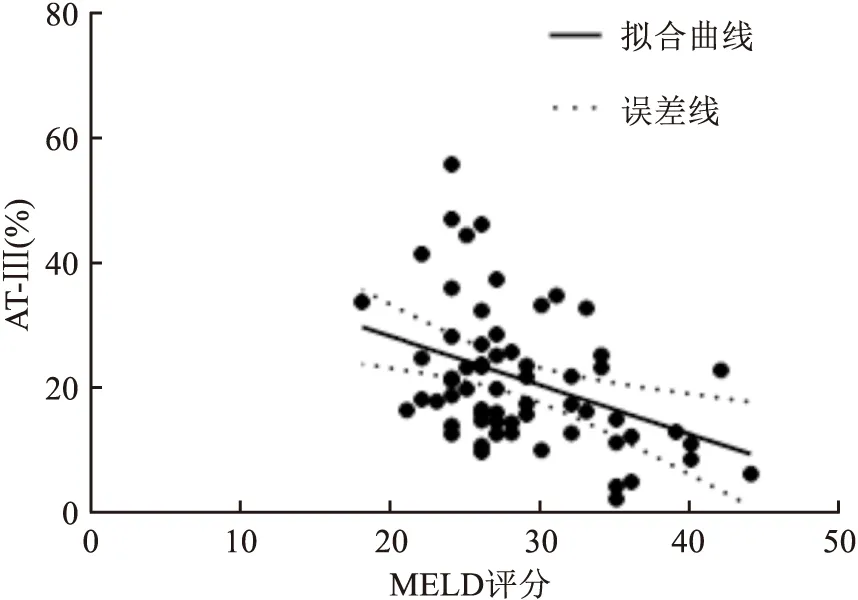
图5 AT-Ⅲ与MELD评分的相关性分析
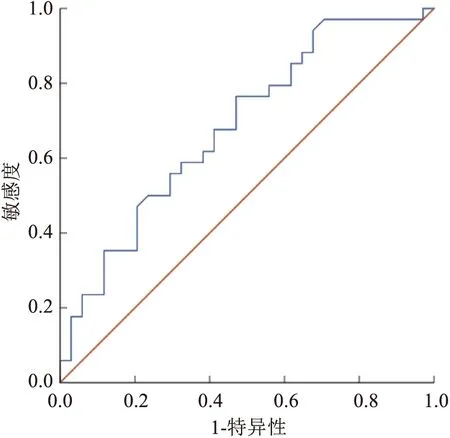
图6 AT-Ⅲ判断HBV-ACLF患者临床预后的ROC曲线
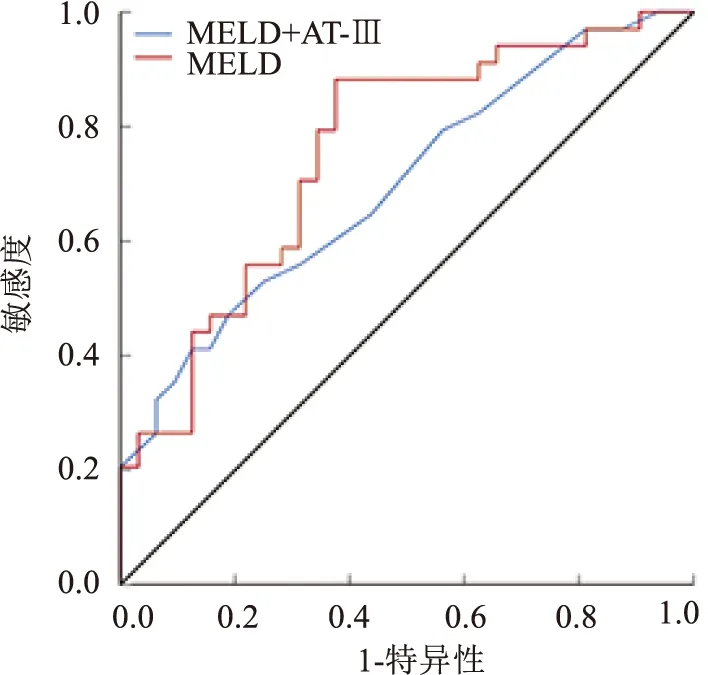
图7 AT-Ⅲ联合MELD评分判断HBV-ACLF患者临床预后的ROC曲线
3 讨论
HBV-ACLF是一种伴有多器官功能障碍的慢性肝病严重恶化的综合征,短期死亡率在28 d时可达30%~50%,在90 d时达到50%~80%。除肝脏移植外,HBV-ACLF患者在晚期暂无有效的策略,然而,部分HBV-ACLF患者的早期在接受适当的治疗后具有可逆性。因此HBV-ACLF患者需及时被诊断,尽早对病情发展进行有效评估,对短期生存预后进行准确判断,以指导临床进行治疗策略调整,从而降低短期死亡率。实验室检测指标对于HBV-ACLF的早期发现及疗效评估尤为重要,AT-Ⅲ是肝细胞产生的重要抗凝物质之一,研究表明AT-Ⅲ是肝细胞癌术后发生肝衰竭的独立危险因素,是评估肝功能储备的重要参数,同时也是最强的单一预测急性肝功能衰竭的指标,Di Giammarco et al研究表明AT-Ⅲ在预测心脏机械灌注病人的肝功能衰竭中具有较高的敏感性和特异性,然而AT-Ⅲ与HBV-ACLF病情的相关性,目前的报道有限。
该研究表明,与CHB对照组相比,HBV-ACLF患者组TBIL、ALT、AST、 ALP、GGT、PT-INR、APTT的表达水平增加,ALB、PTA、AT-Ⅲ表达水平减低,差异有统计学意义。主要因为ACLF患者肝脏细胞大量破坏,导致肝功能指标明显异常;肝脏是合成大部分凝血因子和抗凝因子的物质,肝脏的损伤可以导致体内凝血与纤溶系统失调,引发出血,因此肝衰竭患者存在明显的凝血功能障碍。AT-Ⅲ活性水平在HBV-ACLF患者中降低,一方面因为ACLF患者肝脏及内皮细胞严重受损导致AT-Ⅲ合成量显著减少;另一方面,肝脏合成的AT-Ⅲ不足以抑制凝血酶原及其因子的合成与表达,导致机体凝血酶原及其因子水平升高,反向抑制了其他组织细胞合成AT-Ⅲ,从而进一步加重了AT-Ⅲ的缺乏。该研究分析了HBV-ACLF患者中AT-Ⅲ活性水平与其他临床检测指标的相关性,表明AT-Ⅲ活性水平与PTA正相关,与TBIL、PT-INR均呈负相关。而TBIL、PTA及PT-INR是鉴定ACLF的重要检测指标,某种程度上说明AT-Ⅲ活性水平可反映肝损伤的严重程度,与ACLF病情密切相关。在临床分组研究中,AT-Ⅲ的表达在好转组与未好转组间差异有统计学意义,其中未好转组AT-Ⅲ较好转组降低;通过回顾性分析HBV-ACLF患者入院不同时间点的AT-Ⅲ活性水平,研究显示,随着住院时间的延长,好转组AT-Ⅲ活性水平逐步增加,未好转组AT-Ⅲ活性水平逐渐降低。以上研究结果表明,AT-Ⅲ活性水平可能是评价HBV-ACLF患者预后的影响因素之一,AT-Ⅲ活性水平越低,预示ACLF患者的病情越严重,预后越差,若经过积极有效的治疗,AT-Ⅲ活性逐渐回升,提示病情有所好转,这与国内学者施海东 等的研究结果较一致,这可能是因为AT-Ⅲ与肝细胞再生密切相关。AT-Ⅲ通过与肝素结合加速对凝血酶原复合物的灭活,减少血栓的形成,稳定肝脏微循环;亦可减少白细胞黏附及血管的通透性,减轻炎症反应;同时还可通过诱导IGF-1的表达而抑制肝细胞的凋亡,减少缺血再灌注损伤,并促进肝细胞再生。ROC曲线显示,AT-Ⅲ在取最佳临界值为16.4%时,判断HBV-ACLF患者临床预后的敏感性和特异性分别达到了0.750和0.529;表明AT-Ⅲ可能与HBV-ACLF患者预后相关。MELD评分是经典的评判不同终末期肝病预后的预测指标,MELD评分越高,肝病越严重,患者的临床预后越差。本研究显示,好转组与未好转组相比,MELD评分显著降低,同时Spearman相关性分析显示,AT-Ⅲ与MELD评分呈负相关,采用MELD评分预测HBV-ACLF患者临床预后的曲线下面积为0.698,界值为28.5,其敏感度为76.5%,特异度为55.9%;AT-Ⅲ联合MELD评分预测HBV-ACLF患者临床预后的曲线下面积为0.756,界值AT-Ⅲ:20.1%,MELD评分:25分,其敏感度为62.5%,特异度为88.2%,在评价HBV-ACLF患者临床预后方面,与单独MELD评分相比,AT-Ⅲ联合MELD评分虽然略微降低了其敏感性,这可能是因为AT-Ⅲ活性水平之只有在肝衰竭末期才显著减低,却大大提高了其特异性,以上结果进一步提示了AT-Ⅲ在预测HBV-ACLF患者的预后方面具有重要意义。
综上,AT-Ⅲ活性水平在HBV-ACLF患者中水平显著降低,对诊断HBV-ACLF肝脏损伤程度及病情进展具有重要临床意义和应用价值,临床上联合检测TBIL、PTA、PT-INR和AT-Ⅲ对HBV-ACLF病情的进展评估和预后的判断具有一定的指导意义,MELD评分联合AT-Ⅲ有可能作为预测HBV-ACLF患者临床预后的新的参考指标。同时由于受到本次研究样本选择的局限性及数量有限的影响,此结论需要后续进一步的研究证实。

