持续与间断气囊压力监控在机械通气病人中应用效果比较的Meta 分析
刘 悦,张博寒,王艳玲,肖 倩
首都医科大学,北京100069
机械通气病人由于气管导管的介入,呼吸道的防御机制受到损害,导致气管气囊上方大量分泌物聚集,从而容易发生误吸和呼吸机相关性肺炎(ventilator associated pneumonia,VAP)。误吸在机械通气病人中的发生率为50%[1],且增加了病人发生VAP 的风险。VAP 作为机械通气病人较为常见的并发症,其发生率为2.0%~22.2%[2-3]。VAP 的发生可延长病人住院时间,增加病人死亡率,死亡率为20%~71%[4]。在多项研究中,气囊压力是VAP 或误吸发生的危险因素[5-7]。气囊充气不足可导致气囊上方分泌物进入气道,从而发生误吸和VAP,而过度充气则会造成气道损伤。近年来,对气管气囊压力的间断或连续控制已成为防止VAP 和误吸的一项预防措施。持续气囊压力监控(continuous control of tracheal tube cuff pressure)是指应用连续控制系统,实时动态反映气囊压力,从而进行相应的自动和手动调节,使气囊压力时刻保持在目标压力下。美国《急重症医院呼吸机相关性肺炎预防策略(2014 版)》[8]指南指出自动调节气囊压力理论上可以减少VAP 的发生(推荐等级:Ⅲ级)。中华医学会重症医学分会发布的《呼吸机相关性肺炎诊断、预防和治疗指南(2013)》[9]指出应持续监测并控制气管气囊压力,以降低VAP 的发生(推荐等级:2B)。既往有多项随机对照试验比较了持续和间断气囊压力监控对VAP的预防效果,但结果不尽相同,且研究样本量较小。De Pascale 等[10](样本量56 例)和杨正宇等[11](样本量96 例)的研究均表明,持续气囊压力监控对降低VAP发生率没有效果;但Nseir 等[12](样本量122 例)和毛秋瑾等[13](样本量39 例)的研究均证明持续监控气囊压力可显著降低VAP 发生率。因此,本研究全面检索气囊压力持续监控相关文献,运用Meta 分析方法,评价持续和间断监控气囊压力的安全性和有效性,以期为临床工作提供理论依据。
1 资料与方法
1.1 纳入与排除标准
1.1.1 纳入标准 ①研究类型:随机对照试验(RCT);②研究对象:18 岁以上采用人工气道的机械通气病人;③干预措施:持续监控组措施为持续监控气囊压力,间断监控组措施为间断监控气囊压力;④结局指标:主要结局指标为误吸和VAP 发生率,次要结局指标为气囊压力达标率、24 h 声门下引流量、机械通气时间、重症监护室(ICU)住院时间、ICU 死亡率。
1.1.2 排除标准 ①无法获得全文;②数据不够完整,无法纳入研究;③动物实验。
1.2 检索策略 系统检索PubMed、EMbase、The Cochrane Library、BMJ Best Practice、Web of Science、ProQuest Dissertations 英文数据库以及中国生物医学文献数据库(SinoMed)、万方、中国知网(CNKI)等中文数据库,检索日期从建库至2020 年5 月31 日。采用主题词与自由词结合的方式进行检索,中文检索词为(套管压力OR 气囊压力)AND(误吸OR 呼吸机相关性肺炎);英文检索词为:(pulmonary aspiration OR ventilator associated pneumonia) AND (cuff pressure OR pcuff)。同时筛查相关文献的参考文献,以查漏补缺。
以PubMed 为例,检索策略为:
#1 (pulmonary aspiration[MeSH Major Topic] ) OR (ventilator associated pneumonia [MeSH Major Topic])
#2 (ventilator associated pneumonia[Title/Abstract]) OR(pneumonia[Title/Abstract]) OR (aspiration[Title/Abstract]) OR(microaspiration[Title/Abstract])OR (VAP[Title/Abstract])
#3 (cuff pressure[Title/Abstract])OR (pcuff[Title/Abstract])
#4 (#1 OR #2)AND #3
1.3 文献筛选与资料提取 2 名研究人员分别按照纳入与排除标准独立筛选所有文献的标题和摘要,初步纳入文献后,阅读全文再次进行筛选。2 名研究人员分别对纳入文献进行数据提取,提取资料包括文献特征(作者、年份、国家、标题、期刊)、研究特征(每组病人例数、每组干预措施)、病人基线特征[年龄、急性生理与慢性健康评分(APACHE)Ⅱ评分]和所有研究结局。若有资料缺失,联系研究的通讯作者以补充资料。2 名研究人员之间的争议通过讨论或征求第3 名研究人员的意见来解决。
1.4 文献质量评价 2 名研究人员按照Cochrane 系统评价手册V 5.1.0[14]分别对纳入研究的方法质量进行评估。评估内容包括以下7 个方面:①随机方法;②分配隐藏;③研究人员和参与者盲法;④结局评估盲法;⑤数据的完整性;⑥选择性报告结果;⑦其他偏倚。4 项及以上被评为低风险的文献质量评价为A 级,偏倚风险较低;2 项或3 项被评为低风险的文献质量评价为B 级,偏倚风险处于中度;1 项及以内被评为低风险的文献质量评价为C 级,偏倚风险较高。评估结束后将2 名研究人员的评估结果进行比较,如有不同,征求第3 名研究人员的意见解决。
1.5 统计学方法 使用Review Manager V 5.3 软件进行数据分析。二分类变量采用相关危险度(RR)和95% 置信区间(CI)表示,连续性变量采用均方差(MD )及其95%CI 表示。采用χ2检验和I2值进行异质性分析,P<0.1,I2>50%为存在高异质性,采用随机效应模型进行Meta 分析;P≥0.1,I2≤50%为异质性可接受,采用固定效应模型进行Meta 分析。为评价本研究结果的稳定程度,将纳入的研究逐一排除以进行敏感性分析。利用Begg 秩相关法和Egger 回归法检验发表偏倚并绘制相应的漏斗图。
2 结果
2.1 文献检索结果 去除重复文献后,共获得英文文献491 篇,中文文献445 篇。通过筛选标题和摘要,排除909 篇文献;通过阅读全文,排除10 篇文献。最终纳入17 篇文献[10-13,15-27](中文文献11 篇,英文文献6 篇)。筛选文献的流程图见图1。
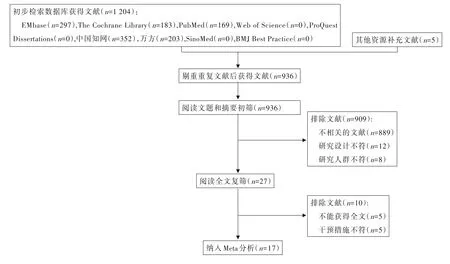
图1 文献筛选流程图
2.2 纳入研究的基本特征(见表1)
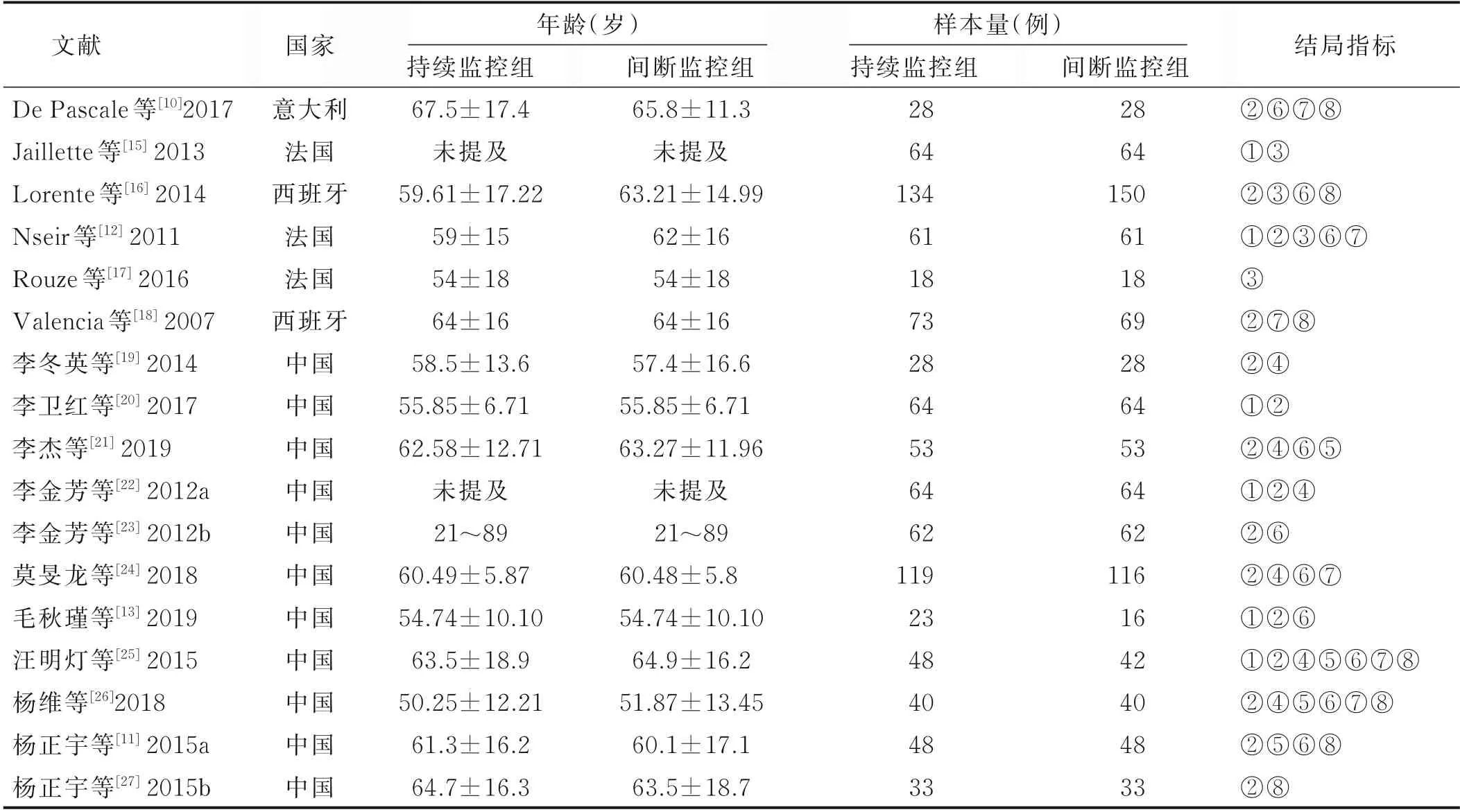
表1 纳入研究的基本特征
2.3 纳入研究的方法学质量评价(见表2)

表2 纳入研究的方法学质量评价
2.4 Meta 分析结果
2.4.1 误吸发生率 6 项研究[12-13,15,20,22,25]报告了持续气囊压力监控对误吸的影响,共635 例病人。异质性检验P<0.000 1,I2=81%,采用随机效应模型进行Meta 分析。结果显示,持续监控组的误吸发生率低于间断监控组,差异具有统计学意义[RR=0.35, 95%CI(0.19, 0.65),P=0.000 9],见图2。
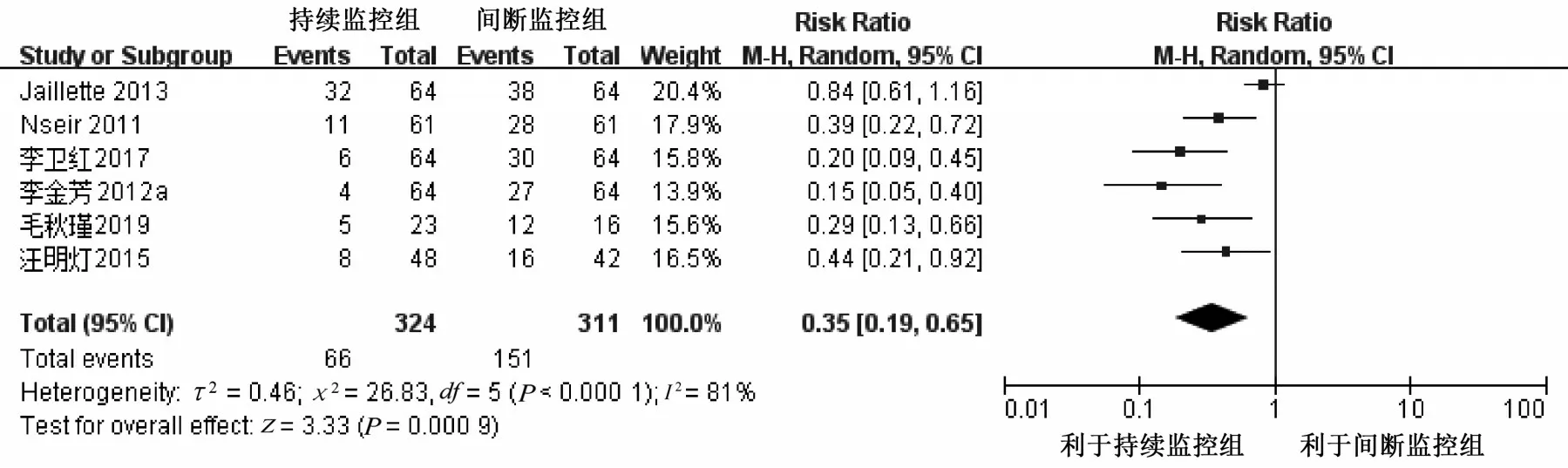
图2 两组病人误吸发生率比较的Meta 分析
2.4.2 VAP 发生率 15 项研究[10-13,16,18-27]报告了持续气囊压力监控对VAP 的影响,共1 731 例病人。异质性检验P=0.26,I2=17%,采用固定效应模型进行Meta分析。结果显示,持续监控组VAP 的发生率低于间断监控组,差异具有统计学意义[RR=0.42, 95%CI(0.35, 0.50),P<0.000 01],见图3。
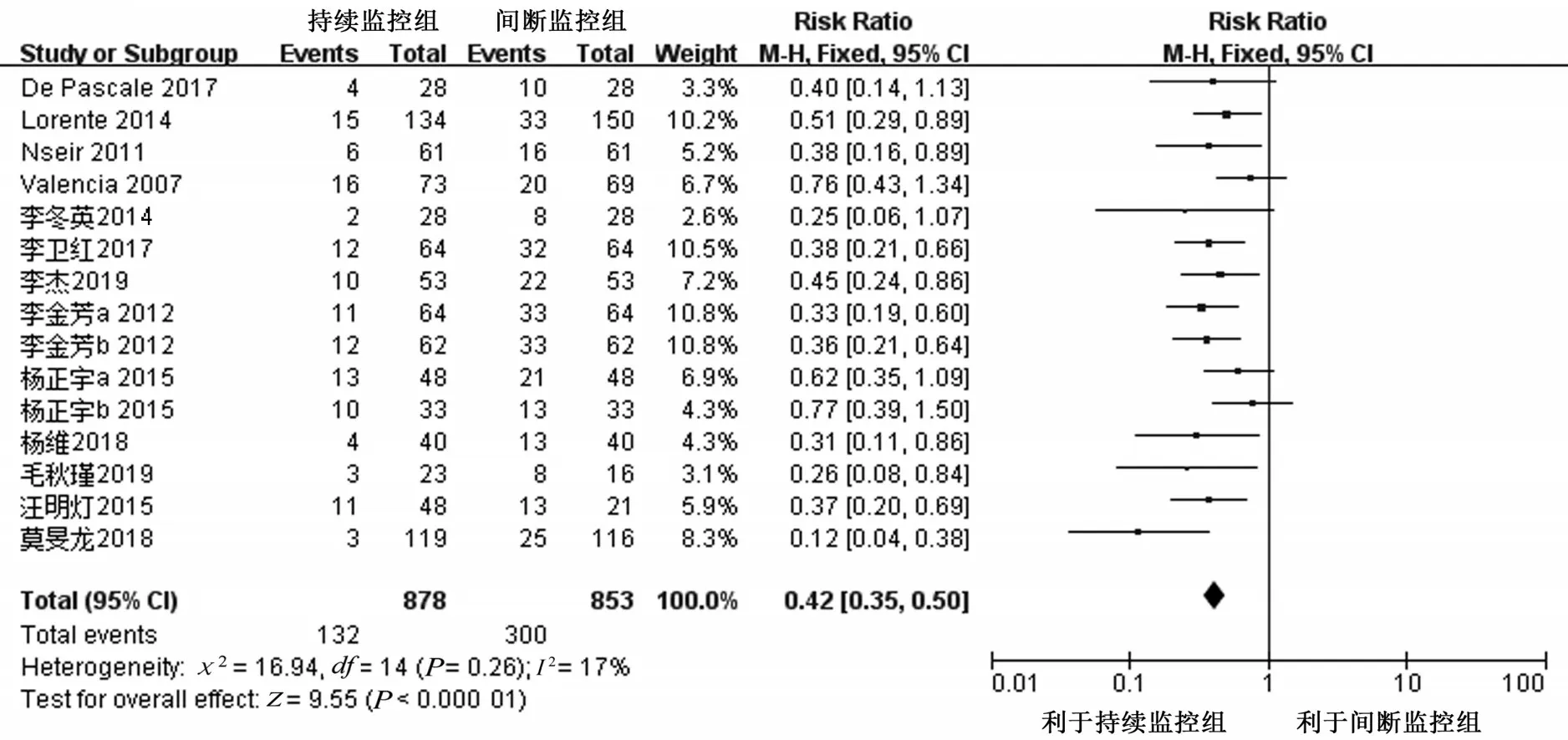
图3 两组病人VAP 发生率比较的Meta 分析
2.4.3 气囊压力达标率 10 项研究报告了持续气囊压力检测对气囊压力达标率的影响。根据目标气囊压分为两组进行分析。一组目标气囊压力为20~30 cmH2O,共4 篇研究[12,15-17]纳入该分析。异质性检验P<0.001,I2=85%,采用随机效应模型进行Meta 分析。结果显示,持续监控组的气囊压力达标率高于间断监控组,差异具有统计学意义[MD=30.90,95%CI(16.70, 45.09),P<0.000 1],见图4。另一组目标气囊压力为25~30 cmH2O,共6 篇研究[19,21-22,24-26]纳入该分析。异质性检验P<0.000 01,I2=96%,采用随机效应模型进行Meta分析。结果显示,持续监控组的气囊压力达标率显著高于间断监控组,两组差异具有统计学意义[RR=1.65,95%CI(1.35,2.03),P<0.000 01],见图5。

图4 两组病人气囊压力达标率比较的Meta 分析(以20~30 cmH2O 为标准压力)

图5 两组病人气囊压力达标率比较的Meta 分析(以25~30 cmH2O 为标准,图中为例次)
2.4.4 24 h 内声门下引流量 4 项研究[11,21,25-26]报告了持续气囊压力监控对24 h内声门下引流量的影响,共372例病人。异质性检验P=0.02,I2=68%,采用随机效应模型进行Meta 分析。结果显示,持续监控组的24 h 内声门下引流量高于间断监控组,差异具有统计学意义[MD=18.51,95%CI(16.44,20.59),P<0.000 01],见图6。
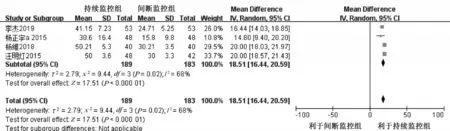
图6 两组病人24 h 内声门下引流量比较的Meta 分析
2.4.5 机械通气时间 10 项研究[10-13,16,21,23-26]报告了持续气囊压力监控对机械通气时间的影响,共1 242 例病人。异质性检验P<0.000 01,I2=92%,采用随机效应模型进行Meta 分析。结果显示,持续监控组的机械通气时间少于间断监控组,差异具有统计学意义[MD=-2.81,95%CI(-4.37,-1.26),P=0.000 4],见图7。
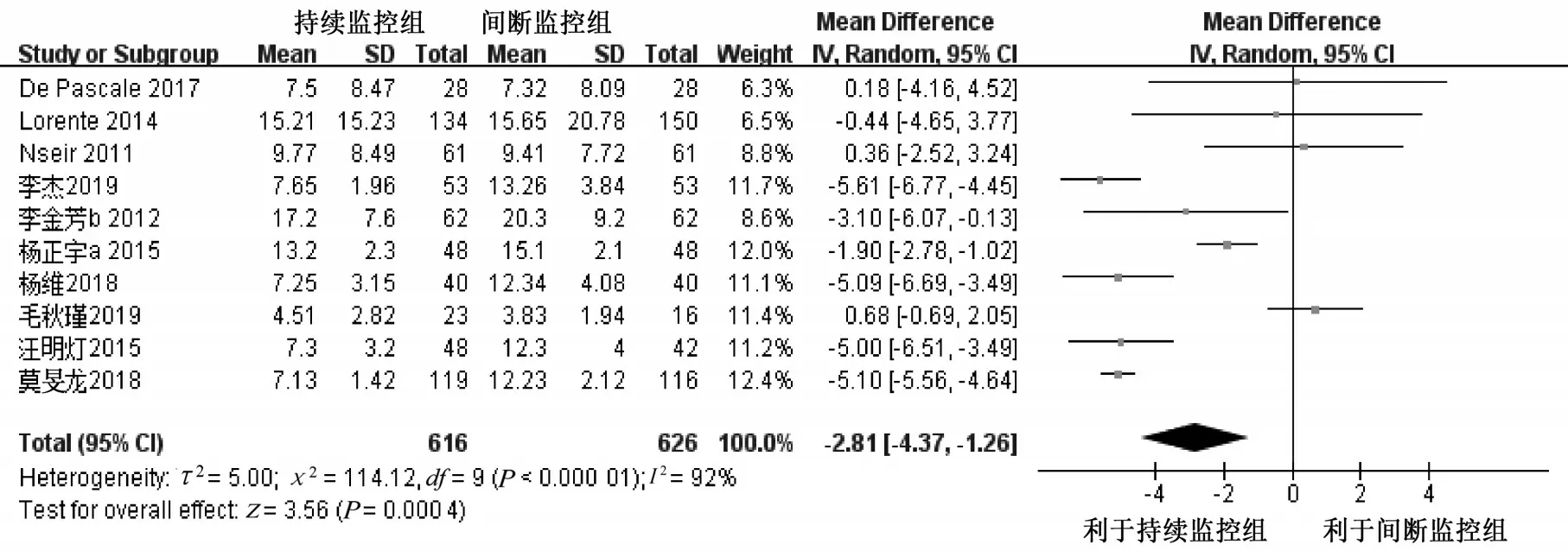
图7 两组病人机械通气时间比较的Meta 分析
2.4.6 ICU 住院时间 6 项研究[10,12,18,24-26]报告了持续气囊压力监控对ICU 住院时间的影响,共725 例病人。异质性检验P<0.000 1,I2=83%,采用随机效应模型进行Meta分析。结果显示,持续监控组的ICU 住院时间短于间断监控组,差异具有统计学意义[MD=-3.46,95%CI(-5.01, -1.91),P<0.000 1],见图8。
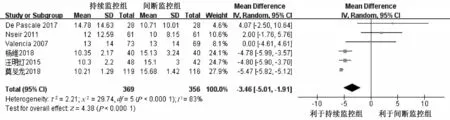
图8 两组病人ICU 住院时间比较的Meta 分析
2.4.7 ICU 住院死亡率 7 项研究[10-11,16,18,25-27]报告了持续气囊压力监控对ICU 住院死亡率的影响,共814例病人。异质性检验P=0.42,I2=0%,采用固定效应模型进行Meta 分析。结果显示,两组病人的ICU 住院死亡率差异无统计学意义[RR=1.01,95%CI(0.84,1.21),P=0.95],见图9。
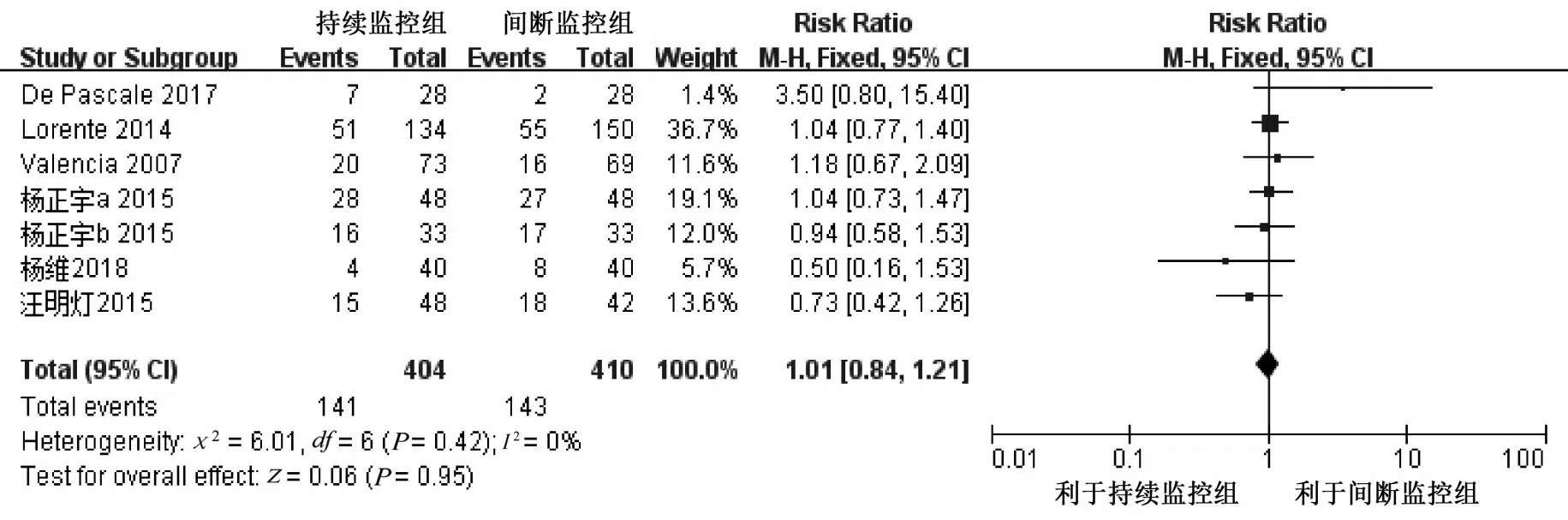
图9 两组病人ICU 住院死亡率比较的Meta 分析
2.5 敏感性分析 逐一剔除纳入的研究,以对各项结局指标进行敏感性分析。在剔除Jaillette 等[15]的研究后,误吸发生率指标的异质性从81%降低至18%,气囊压力达标率(20~30 cmH2O)指标的异质性从85%降低至0%,剔除该研究后的定量合并结果与所有研究的总体结果一致。剔除李冬英等[19]的研究之后,气囊压力达标率(25~30 cmH2O)指标的异质性从96%降低至32%,剔除该研究后的定量合并结果与所有研究的总体结果一致。当剔除莫旻龙等[24]的研究后,Meta 分析结果显示两组ICU 住院时间差异无统计学意义[MD=-2.05, 95%CI(-4.46, 0.36),P=0.10],与所有研究的总体Meta 分析结果相反。逐一剔除其他研究,统计结果均与所有研究的总体Meta分析结果一致。
2.6 发表偏倚分析 VAP 发生率共纳入15项[10-13,16,18-27]研究,进行发表偏倚分析,绘制漏斗图,结果显示漏斗图呈现不完全对称分布,见图10。进一步进行Begg 秩相关法(Z=1.09,P=0.276)和Egger 回归法(t=-1.08,P=0.301),结果显示,该Meta 分析不存在明显的偏倚。

图10 VAP 发生率漏斗图
3 讨论
3.1 纳入文献的方法学质量 纳入的17 项研究中,15 项研究[10-13,15,17-20,22-27]介绍了随机序列的产生;但仅有4 项研究[10,15,17-18]采用分配隐藏。由于该研究干预措施容易被研究人员和病人识别,因此没有研究对干预者和病人盲法;2 项研究[19,27]未描述数据缺失原因,存在高风险;3 项研究[20,22-23]未报告主要结果的测量方法,存在选择性报告偏倚。
3.2 持续监控气囊压力可降低误吸和VAP 的发生率 本研究显示,持续监控组的误吸和VAP 发生率显著低于间断监控组。这是因为气管的介入损伤了气道排除异物的功能,使呼吸道分泌物聚集在气囊上方,当气囊充气不足时,积聚在气囊上方的滞留物顺间隙下流入气道内,造成误吸;分泌物内的病原菌在肺内定植,引发VAP[28]。之前发表的Meta 分析发现,持续监控气囊压力有利于降低误吸和VAP 发生率[29],这与本研究结果相似。
3.3 持续监控气囊压力可增加气囊压力达标率 研究表明,持续监控设备可更好地监测气囊压力,将其控制在目标范围内。Monsel 等[30]的研究表明,对气囊压力进行持续控制可增加气囊压力的稳定性,降低其可变性,且不影响气囊的密闭性。而使用传统的手动压力表测量时,一是不能随时反馈气囊压力,不能及时为压力不足的气囊充气;二是测量过程本身会造成气囊内气体的流失;三是手动测量给医护人员带来了更大的负担,工作人员对压力监控的依从性不佳。因此,与间断气囊测压相比,持续监控气囊压力可提高气囊压力的合格率,使气囊压力稳定在目标范围内。Wen等[31]进行的Meta 分析显示,持续监控气囊压力显著降低了气囊压力<20 cmH2O 和气囊压力>30 cmH2O 的发生率,与本研究的结果一致。
3.4 持续监控气囊压力增加了病人24 h 内声门下引流量 本研究显示,持续监控组的24 h 内声门下引流量显著高于间断监控组,说明与持续监控组相比,间断监控组有较多的分泌物进入了气道。间断监控组由于不及时监测气囊压力,导致气囊压力较正常值偏小,使气囊与病人气管壁之间存在较大间隙,因而使较多分泌物流入气道内。24 h 内声门下引流量结果进一步证明了持续监控气囊压力可防止异物进入气道内,从而减少误吸和VAP 的发生。
3.5 持续监控气囊压力可改善病人预后,但对ICU住院死亡率影响不明显 本研究发现,持续监控气囊压力缩短了病人机械通气时间和ICU 住院时间,但在病人ICU 死亡率方面差异无统计学意义。之前的Meta 分析发现持续与间断监控气囊压力在机械通气时间、ICU 住院时间、病死率等方面均未见显著差异[29,31-33],这与本研究结果不完全一致。分析原因为:①本研究纳入了4 篇近两年文献,该文献未纳入以上Meta 分析中,新纳入的文献对结果产生了很大影响;②本研究在纳入的文献中,中文文献占比大,可能对结果产生影响;③死亡率受疾病种类和个人疾病严重程度等多因素影响,气囊压力的持续监控很难对此结果产生显著影响;④所有研究均未提及样本量计算方法,因此可能难以检测死亡率阳性效应,有必要进行更多研究来评估持续监控气囊压力对病人的长期效果和临床结局。
3.6 本研究的优势与局限性
3.6.1 优势 ①本研究全面检索中英文数据库,严格按照纳入与排除标准筛查文献;纳入的17 项研究分别来自意大利、西班牙、法国、中国;这是针对持续气囊压力监控方面的纳入文献数量较多、文献更新至2020 年5 月31 日的Meta 分析;②将24 h 内声门下引流量首次纳入Meta 分析指标中,其结果进一步丰富了持续监控气囊压力的效果;③本研究Meta 分析结果显示持续气囊压力监控可缩短病人机械通气时间及ICU 住院时间,这改变了既往Meta 分析的结果;④每个研究步骤均由2 名研究人员独立完成,并严格执行Cochrane 系统评价手册V 5.1.0 的程序和步骤,方法学严谨。
3.6.2 本研究的局限性 本研究存在以下局限性:①在这种随机对照试验中,无法对受试者和研究人员设置盲法,不能完全控制偏倚。②本研究没有对持续监控设备的类型进行分类,这可能会影响对气囊压力控制的效果。③没有对气囊的材料和性状进行亚组分析,这可能影响病人预后[34]。④本研究的多项分析中,合并异质性较高。其来源可能为研究对象的疾病危重程度、类型不同;其次,持续气囊测压装置分为电动式和自动式,两者之间存在差异,但本研究未对其分组。值得注意的是,临床中病人的活动,如咳嗽、体位等,以及医疗干预措施,如吸痰、肌松剂的使用等,均会影响气囊压力的稳定,但以上多数研究中,未考虑气囊压力的影响因素;此外,目前为止还没有研究评估持续气囊压力监控的长期效果和成本效益;因此,未来还需要大量研究来评估持续和间断监控气囊压力的长期作用。
4 小结
本研究结果显示,持续监控气囊压力可使气囊压力稳定在合理范围内,可有效防止分泌物吸入肺内,从而降低VAP 的发生率。同时,持续监控气囊压力改善了病人结局,缩短了病人机械通气时间及ICU 住院时间。但本研究结果还有待后续研究进一步验证。

