罗哌卡因复合舒芬太尼连续蛛网膜下腔阻滞在全产程分娩镇痛中的临床应用
冯春晶
大连医科大学附属大连妇幼保健院麻醉科,辽宁大连 116002
分娩虽为女性最特殊的一项生理现象,但在分娩时,剧烈的疼痛感会降低自然分娩率,同时还会增加产妇生理、心理应激反应。分娩镇痛是指在分娩中,为减少产妇疼痛感,减少宫缩、产程、产力等对新生儿的影响而采用的镇痛方式,具有麻醉效果好、麻醉药物用量少等优点[1-2]。目前,我国分娩镇痛最常用椎管内麻醉,产科医生多于第一产程末停止镇痛泵的应用,但因第二产程长时间剧烈疼痛,易使产妇出现血压上升等应激反应[3-4]。连续蛛网膜下腔阻滞是在蛛网膜下腔导管内输注麻醉药物,发挥麻醉效果,具有用药少、微循环稳定等特点,且局麻药物联合阿片类药物,可以减少不良反应,常用于第二产程,且效果显著[5-7]。本研究探究罗哌卡因复合舒芬太尼连续蛛网膜下腔阻滞在全产程分娩镇痛中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选取大连医科大学附属大连妇幼保健院2019年1~12月分娩的100 例产妇为研究对象,依据随机数字表法分为A 组和B 组,各50 例。A 组年龄23~37岁,平均(30.11±2.54)岁;分娩前体重指数(BMI)(27.05±3.22)kg/m2;孕龄38~42 周,平均(39.11±0.55)周。B 组年龄22~36 岁,平均(29.24±2.16)岁;分娩前BMI(27.44±3.59)kg/m2;孕龄38 为41 周,平均(39.25±0.53)周。两组基本资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①临床资料完整者;②研究前知情并签署同意书者。排除标准:①心肝肾肺功能异常者;②凝血功能异常者;③麻醉药物禁忌证。本研究经医院医学伦理委员会批准。
1.2 方法
麻醉前,需要对产妇做好胎心监测,建立好上肢静脉通道,输注氯化钠。产妇出现规律性子宫收缩后,于宫口开大至2~3 cm 时,两组产妇均于L2~3间隙,左侧卧位穿刺,行腰硬联合麻醉阻滞。此时,A 组加用罗哌卡因复合舒芬太尼,即推注5 μg 枸橼酸舒芬太尼注射液(宜昌人福药业有限责任公司;生产批号:91A11071),与1.5 mg 盐酸罗哌卡因注射液(AstraZeneca AB;产品批号:NBBZ)。B 组加用3 mg 罗哌卡因。将相应的药物置入硬膜外导管,之后连接好电子镇痛泵[混合液100 ml(舒芬太尼0.5 μg/mL 与1 mg/mL 罗哌卡因)],背景剂量:5 mL/h,自控镇痛每次5 mL,锁定时间30 min,每小时10 mL。两组均于宫口全开时停止用药。
1.3 观察指标
比较两组的产程持续时间(第一产程与第二产程)、两组镇痛起效时间、首次镇痛维持时间及不良反应发生情况。对镇痛1 h、宫口开7-8 cm、宫口开全时的疼痛感进行评价,疼痛评分采用视觉模拟评分法(VAS)[8]。不良反应包括恶心呕吐、瘙痒。
1.4 统计学方法
采用SPSS 23.0 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,两组间比较采用t 检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组产程持续时间的比较
A、B 两组产妇的第一产程、第二产程持续时间比较,差异无统计学意义(P>0.05)(表1)。
表1 两组产妇产程持续时间de 比较(min,±s)
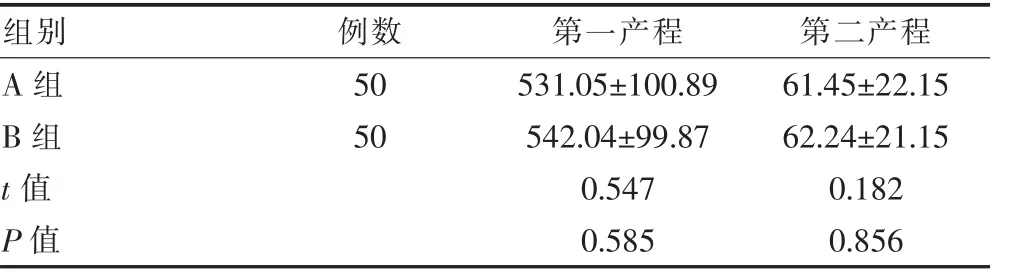
表1 两组产妇产程持续时间de 比较(min,±s)
组别例数第一产程第二产程A 组B 组50 50 t 值P 值531.05±100.89 542.04±99.87 0.547 0.585 61.45±22.15 62.24±21.15 0.182 0.856
2.2 两组疼痛评分的比较
A 组在镇痛1 h、宫口开7~8 cm、宫口开全时的疼痛评分低于B 组,差异有统计学意义(P<0.05)(表2)。
表2 两组产妇疼痛评分的比较(分,±s)
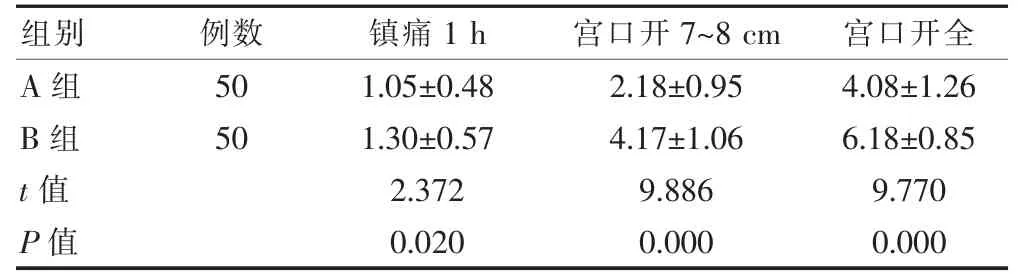
表2 两组产妇疼痛评分的比较(分,±s)
组别例数镇痛1 h宫口开7~8 cm宫口开全A 组B 组50 50 t 值P 值1.05±0.48 1.30±0.57 2.372 0.020 2.18±0.95 4.17±1.06 9.886 0.000 4.08±1.26 6.18±0.85 9.770 0.000
2.3 两组镇痛起效时间与首次镇痛维持时间的比较
A 组镇痛起效时间短于B 组,而首次镇痛维持时间长于B 组,差异有统计学意义(P<0.05)(表3)。
表3 两组镇痛起效时间与首次镇痛维持时间的比较(min,±s)
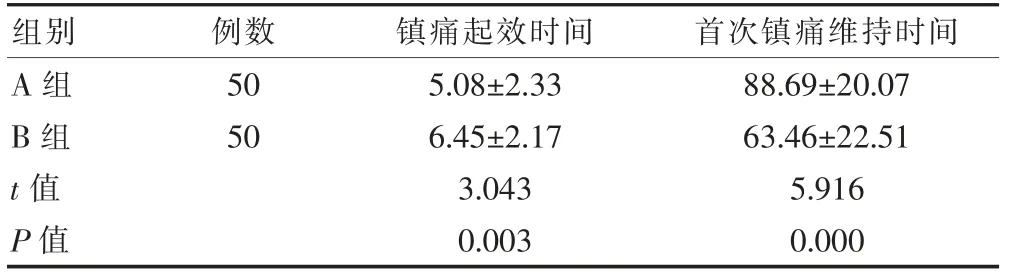
表3 两组镇痛起效时间与首次镇痛维持时间的比较(min,±s)
组别例数镇痛起效时间首次镇痛维持时间A 组B 组50 50 t 值P 值5.08±2.33 6.45±2.17 3.043 0.003 88.69±20.07 63.46±22.51 5.916 0.000
2.4 两组不良反应发生情况的比较
A 组恶心呕吐、瘙痒各1 例,不良反应总发生率为4.0%;B 组恶心呕吐2 例、瘙痒1 例,不良反应总发生率为6.0%,两组不良反应总发生率比较,差异无统计学意义(χ2=0.211,P=0.646)。
3 讨论
目前,国内外很多学者都认为,椎管内麻醉可更安全、有效地应用于分娩镇痛中。而我国的产科医生,更倾向于产妇在第一产程时,即子宫开口至3 cm 后实施分娩镇痛。但实践发现,过早进行镇痛,会延长第一产程时间,并于产程中增加缩宫药物的应用剂量,最终增加剖宫产概率。此现象的出现,多因椎管内麻醉会出现运动神经阻滞,使产妇进入第二产程时影响用力效果,同时还会影响第一产程末硬膜外镇痛的应用。通常情况下,第一产程的潜伏期及第二产程,需要产妇忍受长时间的疼痛,在这一过程中,产妇机体可能出现酸碱水平失衡、血压异常等现象,甚至还会引发胎儿宫内窘迫的发生。而对于腰硬联合阻滞来讲,接连好镇痛泵,实质为硬膜外镇痛,而在硬膜外腔,如单纯应用舒芬太尼,不会实现有效的镇痛效果,且还会增加用药剂量。罗哌卡因的应用,不仅可以阻滞感觉神经,还会对运动神经产生一定的阻滞效果,甚至会影响第二产程产妇用力情况;同时药物还会通过硬膜外腔进入到静脉丛从而吸收入血,使得新生儿易出现呼吸抑制症状。因此,临床常以罗哌卡因与舒芬太尼复合镇痛,连续膜膜外用于分娩镇痛中,不会影响第二产程时间,且对分娩结局也没有影响,还能减轻会阴部修复时的疼痛感。随着医疗技术的不断发展进步,无痛分娩已被广泛应用于分娩中。而在分娩中,蛛网膜下腔阻滞应用最广泛,且相关临床研究表明[8-9],蛛网膜下腔阻滞是直接作用于脊神经、脊髓中,通过微量的局麻药物、镇痛药物,发挥麻醉镇痛效果。与单纯麻醉药物蛛网膜下腔阻滞相比,蛛网膜下腔阻滞有阻滞时间长、机体血流动力学稳定等优点,且副作用少,安全性较高。目前,在镇痛分娩中,在连续蛛网膜下腔阻滞时,采用罗哌卡因复合舒芬太尼,能提高麻醉与镇痛效果,对减轻分娩镇痛感具有积极作用[10-11]。
本研究结果显示:两组第一产程、第二产程时间比较,差异无统计学意义(P>0.05)。A 组在镇痛1 h、宫口开7~8 cm、宫口开全时的疼痛评分低于B 组,且A 组镇痛起效时间短于B 组,而首次镇痛维持时间长于B 组,差异均有统计学意义(P<0.05)。舒芬太尼具有较高的脂溶性,且亲和力较强,可以与阿片受体相结合,在蛛网膜下腔,能直接作用于脊神经与脊髓,且不会对产程、产力、宫缩等产生影响,特别适用于分娩镇痛中[12]。罗哌卡因是长效酰胺类麻醉药物,能在低浓度下,对中枢神经系统产生抑制作用,同时还可抑制其兴奋性,但如血药浓度过高,会增加心血管毒性,抑制心肌与心脏的传导功能[13]。因此,在全程镇痛分娩中,采用微量的罗哌卡因复合舒芬太尼开展连续蛛网膜下腔阻滞,可发挥扬长避短的作用,既能实现最佳的镇痛效果,还可以减少不良反应。同时,复合麻醉可以提高药物作用,延长镇痛保持时间,提高镇痛效果。此外,在镇痛分娩时,罗哌卡因复合舒芬太尼可以减少罗哌卡因用药剂量,提高产妇下肢运动功能,从而增强产力,对促进分娩发挥重要作用[14-15]。另外,罗哌卡因复合舒芬太尼连续蛛网膜下腔阻滞用于镇痛分娩中,可以使产妇取得良好的镇痛效果,但不能避免不良反应,因此,在保证麻醉效果的同时,需要根据产妇体重系数,合理使用麻醉药物剂量[16]。
综上所述,罗哌卡因复合舒芬太尼连续蛛网膜下腔阻滞应用于全产程分娩中,镇痛效果显著,从而减轻机体应激反应,值得临床推广。

