无痛分娩对COOK球囊引产效果和母婴结局的影响
李巧婵
广东省吴川市妇幼保健计划生育服务中心妇产科,广东吴川 524500
足月妊娠时,妊娠延期可能会增加母婴不良结局发生风险,对于有引产指征者多次采用人工方法终止妊娠并完成分娩可确保母婴健康,改善产科预后。宫颈成熟度是引产成功的重要因素,COOK 球囊因具有可对宫颈全段提供温和稳定的机械力、扩张子宫颈和软化宫颈的特点被临床广泛使用[1]。由于分娩过程中存在剧烈疼痛,会造成机体应激反应,从而导致宫缩乏力,延长产程进展,提高剖宫产发生率[2]。故在此过程中采取镇痛措施同样重要,无痛分娩是广泛应用于产科的分娩镇痛方式,是指在分娩过程中采用镇痛药物以减轻疼痛不适。然而目前临床对无痛分娩应用于COOK 球囊引产中的效果尚无统一定论[3]。基于此,本研究选取于广东省吴川市妇幼保健计划生育服务中心行COOK 球囊引产的190 例足月初产妇作为研究对象,旨在探讨无痛分娩对COOK球囊引产效果和母婴结局的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年8月~2019年8月于广东省吴川市妇幼保健计划生育服务中心行COOK 球囊引产的190 例足月初产妇作为研究对象,采用抽签分组法将其分为对照组与观察组,每组各95 例。对照组产妇年龄24~34 岁,平均(28.28±3.24)岁;孕龄40~42 周,平均(40.36±0.81)周;平均体重指数(21.48±2.69)kg/m2。观察组产妇年龄24~35 岁,平均(28.32±3.22)岁;孕龄40~43 周,平均(40.42±0.79)周;平均体重指数(21.50±2.37)kg/m2。两组产妇的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核批准,参与研究者均签署知情同意书。纳入标准:①产妇均超过预产期;②均为初产妇且为单胎妊娠;③胎儿胎膜完整;④宫颈成熟度评分(Bishop评分)<6 分。排除标准:①合并妊娠期合并症者;②合并胎膜早破者;③合并前置胎盘者;④对本研究药物过敏者;⑤合并颈扩张球囊引产禁忌证者。
1.2 方法
对照组产妇予以常规分娩措施,行COOK 球囊引产,首先对宫颈成熟度进行Bishop 评分,在引产日晚在宫颈管内置入长40 cm,18 号Fr 导管的COOK 双球囊,两个球囊分别可容纳80 mL 液体。具体方法如下:协助产妇取膀胱截石位,在阴道内窥镜下将宫颈充分暴露,然后置入COOK 双球囊导管,置入成功后向球囊内注入生理盐水40 mL 并向外牵拉,保证球囊紧贴宫颈内口,同样对宫颈外口处的球囊注入生理盐水40 mL。然后将内窥镜移除并继续注生理盐水,保证两个球囊均为80 mL 的生理盐水。球囊放置12 h后取出,放置期间若产妇出现宫缩等情况应将球囊取出。记录放置时间并再次采用Bishop 评分后进行人工破膜处理,观察羊水情况。期间不予以镇痛处理。
观察组产妇予以无痛分娩措施,前期处理同对照组,当宫口开大2~3 cm 时,接受无痛分娩,实施硬膜外麻醉镇痛:对穿刺部位常规消毒处理,并在L2~L3间隙进行穿刺,将100~150 μg 舒芬太尼(宜昌人福药业有限责任公司;国药准字H20054172;生产批号:1170901;规格:50 μg/mL)和115 mg 1%罗哌卡因(宜昌人福药业有限责任公司;国药准字H20103553;生产批号:20170330;规格:10mL∶75mg)用0.9%氯化钠注射液稀释至100 mL,首先予以4 mL 试探剂量,半小时后若无异常则持续注射负荷剂量,将感觉平面控制在T10~S4以下,然后以4 mL/h 维持,单次剂量4 mL,锁定时间15 min,直至宫口开全后停止给药。随访至产后1 周。
1.3 观察指标及评价标准
比较两组产妇的宫颈成熟度、疼痛程度、妊娠结局、产程时间及不良母婴结局。①宫颈成熟度:采用宫颈Bishop 评分对宫颈成熟度进行评价,总分13 分,得分越高表示宫颈成熟度越高。②疼痛情况:采用视觉模拟量表(VAS)评价疼痛程度,总分10 分,得分越高表示疼痛越严重。③妊娠结局:包括剖宫产和自然分娩。④产程用时:包括第一产程、第二产程及第三产程。⑤不良母婴结局:包括产后出血、新生儿窒息及新生儿感染,其中新生儿Apgar 评分<7 分为新生儿窒息;血培养为阳性,临床表现为皮肤发灰、呼吸频率>60 次/min、呼吸功能不全、血压降低、心动过缓或过速、肌张力减低,C 反应蛋白>10 mg/L 为新生儿感染。
1.4 统计学方法
采用SPSS 22.1 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,两组间比较采用t 检验;计数资料用率表示,两组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组产妇干预前后Bishop 评分及VAS 评分的比较
干预前,两组产妇的Bishop 评分及VAS 评分比较,差异无统计学意义(P>0.05)。干预后,两组产妇的VAS 评分低于干预前,差异有统计学意义(P<0.05);观察组产妇的VAS 评分低于对照组,差异有统计学意义(P<0.05)。干预后两组产妇的Bishop 评分比较,差异无统计学意义(P>0.05)(表1)。
表1 两组产妇干预前后Bishop 评分及VAS 评分的比较(分,±s)
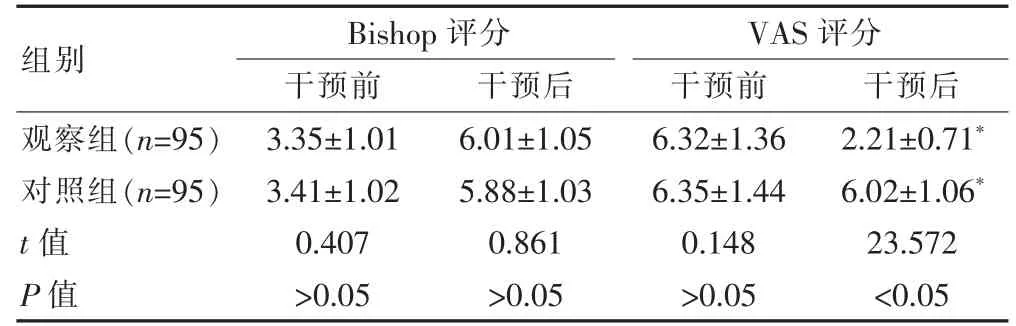
表1 两组产妇干预前后Bishop 评分及VAS 评分的比较(分,±s)
与本组干预前比较,*P<0.05
组别Bishop 评分干预前干预后VAS 评分干预前干预后观察组(n=95)对照组(n=95)t 值P 值3.35±1.01 3.41±1.02 0.407>0.05 6.01±1.05 5.88±1.03 0.861>0.05 6.32±1.36 6.35±1.44 0.148>0.05 2.21±0.71*6.02±1.06*23.572<0.05
2.2 两组产妇妊娠结局的比较
观察组的自然分娩率为94.74%(90/95),高于对照组的83.16%(79/95);观察组的剖宫产率为5.26%(5/95),低于对照组的16.84%(16/95),差异有统计学意义(χ2=6.478,P<0.05)。
2.3 两组自然分娩产妇产程用时的比较
观察组产妇的第一产程用时短于对照组,差异有统计学意义(P<0.05)。两组产妇的第二产程和第三产程用时比较,差异无统计学意义(P>0.05)(表2)。
表2 两组自然分娩产妇产程用时的比较(min,±s)
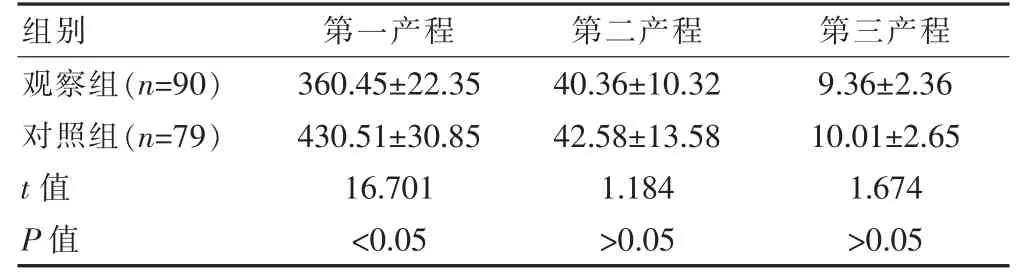
表2 两组自然分娩产妇产程用时的比较(min,±s)
组别第一产程第二产程第三产程观察组(n=90)对照组(n=79)t 值P 值360.45±22.35 430.51±30.85 16.701<0.05 40.36±10.32 42.58±13.58 1.184>0.05 9.36±2.36 10.01±2.65 1.674>0.05
2.4 两组不良母婴结局的比较
观察组的不良母婴结局总发生率(3.16%)低于对照组(10.54%),差异有统计学意义(P<0.05)(表3)。

表3 两组不良母婴结局的比较[n(%)]
3 讨论
足月妊娠引产是通过人工干预诱导孕妇子宫收缩、发动产程和结束妊娠的过程。然而人工引产需遵循生理自然,故提高宫颈的成熟度是确保引产成功的关键。若Bishop 评分<6 分,引产将增加剖宫产率和胎儿窘迫的发生率[3]。目前,机械扩张是促进宫颈成熟的主要方法,COOK 宫颈扩张球囊作为临床广泛使用的机械引产方式,较药物引产适用性和安全性均明显提升,可通过膨胀子宫腔以增加内源性缩宫素的分泌,促进宫颈成熟和产程启动。然而大量研究表明,采用COOK 宫颈扩张球囊引产后会造成产妇疼痛应激反应,从而导致宫缩乏力,延缓产程进展,导致不良母婴结局发生[4]。为进一步降低产妇在引产过程中的疼痛应激反应,围产期予以合理镇痛措施具有重要意义。
无痛分娩又称为分娩镇痛,是指在分娩过程中使用镇痛药物阻断疼痛刺激的传入和交感神经的传出,从而使血中肾上腺皮质、儿茶酚胺等激素浓度降低[5]。其中罗哌卡因是长效酰胺类局部麻醉药,在低浓度情况下可分离感觉神经和运动神经阻滞,可阻滞支配阴道和子宫的感觉神经,麻醉效果显著,阻滞时间长[6];舒芬太尼为起效快的强效阿片受体激动剂,可结合脊髓中的阿片受体,阻断痛觉的传入,单用持续时间短,与罗哌卡因合用可增强镇痛效果,从而保持宫缩的节律性和极性,从而推动产程进展[7]。
足月引产成功的关键在于产妇宫颈成熟度,叶天仪等[8]的研究中,硬膜外麻醉分娩方式和常规分娩在COOK 球囊放置前后Bishop 评分比较,差异无统计学意义(P>0.05)。Bishop 评分是临床用于评价宫颈成熟度的评分量表,可通过宫颈成熟度的检查判断是否可以顺产,得分越高则试产成功率越高[8]。与此同时疼痛应激会导致宫缩乏力,从而导致引产失败。VAS 是用于评价疼痛程度的量表。本研究结果显示,两组产妇高于前后的Bishop 评分比较,差异无统计学意义(P>0.05);观察组产妇干预后的VAS 评分低于对照组,差异有统计学意义(P<0.05);观察组的自然分娩率高于对照组,剖宫产率低于对照组,差异有统计学意义(P<0.05),提示无痛分娩应用于COOK 球囊引产的产妇中,不会影响宫颈成熟度且能降低疼痛程度,提高自然分娩率。究其原因:COOK 双球囊可用导管及宫颈内外口的双球囊产生机械性压力从而刺激宫颈管,增加宫颈局部内源性前列腺素的合成与释放,从而软化宫颈,提高宫颈成熟度,同时为自然分娩创造有利条件[9]。而无痛分娩中应用舒芬太尼和罗哌卡因联合进行硬膜外麻醉,其中罗哌卡因是单一对映结构体的长效酰胺类局部麻醉药,低浓度持续时间长,可阻滞支配子宫的感觉神经,舒芬太尼为强效的阿片类受体激动剂,与罗哌卡因合用可增强镇痛效果,降低疼痛[10]。
子宫开始出现规律收缩到胎盘娩出的过程为自然分娩全过程,其中第一产程为分娩过程中漫长的前奏,且分娩是一个无法预知结局的过程,故大多数产妇会出现恐惧心理,而长时间的恐惧心理会转变为负性情绪并且长时间疼痛的刺激等因素会使体内的儿茶酚胺分泌增加,生成的去甲肾上腺素减少,从而导致宫缩乏力,延长产程[11]。鲁恒等[12]的研究显示,硬膜外麻醉对剖宫产率和阴道助产率无影响。罗哌卡因的浓度会影响第一、第二产程时间,且罗哌卡因的浓度越低,对产程影响越小。本研究结果显示,观察组自然分娩产妇的第一产程用时短于对照组,差异有统计学意义(P<0.05),提示无痛分娩应用于COOK 球囊引产的产妇中,可缩短第一产程用时。究其原因:本研究采用硬膜外阻滞麻醉进行镇痛,可通过阻断伤害刺激的传入和交感神经的传出,有效抑制儿茶酚胺的异常释放,使肾上腺皮质激素的浓度降低,从而使宫缩极性和节律保持正常,有效地避免了因子宫收缩乏力和不协调而导致的产程延长[12]。另外,镇痛药可缓有效减轻产妇的疼痛,从而松弛盆底肌肉,减少胎头下降及胎儿转体过程中的阻力,加快宫颈扩张速度和胎头下降,从而加快垂体后叶释放催产素,增强子宫收缩,加快分娩速度,有效缩短产程[13]。并且罗哌卡因是新型的长效酰胺类局麻药,高浓度具有感觉阻滞和运动阻滞的特点,对传导疼痛的感觉神经纤维的C 纤维有更强的阻滞效能,低浓度均有感觉阻滞和运动阻滞分离[14-15]。舒芬太尼为强效的阿片类受体激动剂,可结合脊髓中的阿片受体,从而阻断痛觉信号的传入。且与罗哌卡因合用可增强镇痛效果,以减少应激刺激,达到缩短产程的目的,本研究使用的罗哌卡因浓度为0.115%,舒芬太尼浓度为1~1.5 μg/mL,降低了罗哌卡因和舒芬太尼的浓度,对于上述两种麻醉药物浓度是否会影响产程,还需进行进一步深入研究。
胡玉新等[16]的研究结果显示,COOK 双球囊引产产妇实施硬膜外麻醉镇痛会增加新生儿窒息发生率。而本研究结果显示,观察组的不良母婴结局总发生率低于对照组,差异有统计学意义(P<0.05),提示硬膜外麻醉镇痛可减轻产妇疼痛不适,无痛分娩应用于COOK 球囊引产的产妇中可改善母婴结局。究其原因:无痛分娩中采用的罗哌卡因和舒芬太尼联用具有较好的协同作用,不仅可增加镇痛效果且能延长镇痛时间,减轻运动神经阻滞,从而减轻对产程的不利影响,促进产程进展,从而改善母婴结局。
综上所述,无痛分娩应用于COOK 球囊引产的产妇中可降低疼痛,提高自然分娩率、缩短产程时间及改善母婴结局。

