急性肾损伤患者血液净化导管相关性血流感染的因素分析
虞飞儿,王燕波,姜玲燕
(舟山医院 血液净化中心,浙江 舟山 316000)
急性肾损伤(acute kidney injury, AKI)是内科常见急危重症之一,病因复杂、病情变化快、病死率高。有研究表明随着年龄的增加,患者肾脏的储备功能会明显下降,并发生一系列的组织结构改变,且在老年人群中的患病率和严重程度更高[1]。血液净化(血液透析、血液滤过和腹膜透析等)治疗可有效地清除血液中过多的水负荷和各种代谢废物,维持体内的水、电解质和酸碱平衡,是治疗AKI的关键手段[2-3]。然而,伴随长期插管治疗而出现的导管相关性血流感染(central 1ine associated bloodstream infection,CLABSI)却是影响AKI患者预后的重要因素之一。本研究回顾了在我院行血液净化治疗的急性肾损伤患者的临床资料,并对其发生导管相关性血流感染的情况及相关影响因素进行了分析,现报道如下。
1 资料与方法
1.1 临床资料 我院2017年1月—2019年6月行血液净化治疗的急性肾损伤患者912例,其中男性468例,女性444例;年龄(40~75)岁,平均(61.23±11.62)岁;导管置管时间5~40 d,平均(13±6.84)d。纳入标准:患者符合急性肾损伤诊断标准,且精神状态良好,可以完成健康知识评估表。
1.2 资料收集 通过医院病例系统收集和整理纳入研究患者的相关数据和资料,包括性别、年龄、是否合并糖尿病、血红蛋白水平、白蛋白水平、插管次数、导管留置时间、置管部位。并设计有关急性肾损伤疾病及血液净化等相关防护知识的健康知识评估表对患者的健康知识进行评估。该表为便于患者填写,题目均设计为两个选项的单项选择题,总分100分,确保患者在不影响自身身体状态的情况下完成健康知识评估。
1.3 导管相关性血流感染的诊断标准[4]①患者有中心静脉置管史;②患者体温>38.0℃,发热伴(或不伴)寒战;③已排除患者其他部位的感染;④导管血培养阳性;⑤患者在拔管后,体温恢复正常。
1.4 统计学方法 采用SPSS23.0统计学软件对数据进行统计分析,计数资料数据用[n(%)]表示,单因素分析使用卡方检验,多因素分析使用二分类非条件Logistic回归。P<0.05时,差异具有统计学意义。
2 结果
2.1 感染情况 912例急性肾损伤患者在血液净化治疗过程中共有46例发生导管相关性血流感染,导管相关性血流感染发生率为5.04%。
2.2 是否感染患者间临床资料比较 单因素分析比较显示,是否感染患者在年龄、合并糖尿病、血红蛋白水平、白蛋白水平、插管次数、导管留置时间、健康知识评分方面差异有统计学意义(P<0.05)。见表1。
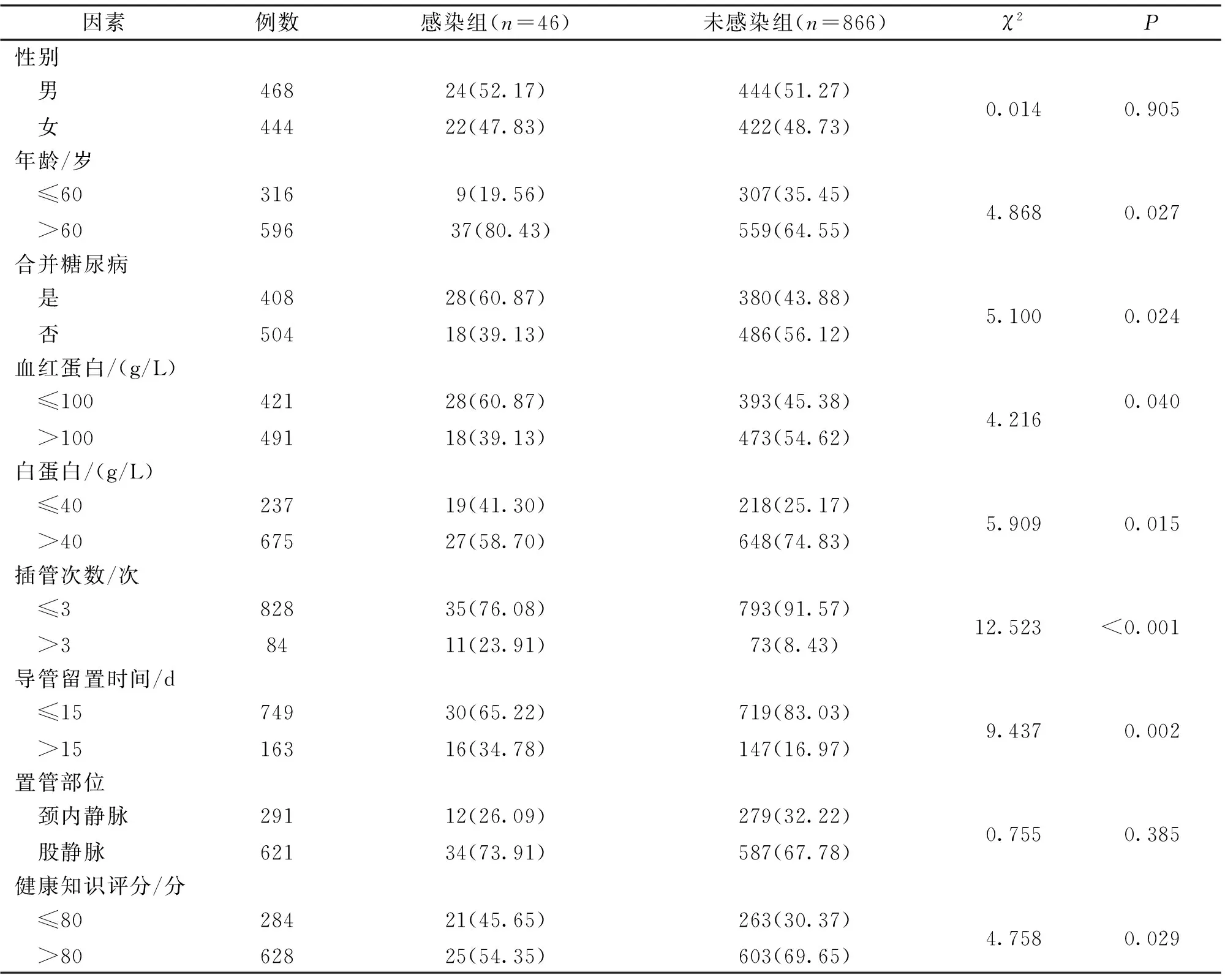
表1 急性肾损伤患者导管相关性血流感染的单因素分析[n(%)]
2.3 AKI患者导管相关性血流感染的多因素分析 以患者是否发生导管相关血流感染为因变量(感染=1,未感染=0),年龄(>60岁=1,≤60岁=0)、合并糖尿病(是=1,否=0)、血红蛋白(≤100 g/L=1,>100 g/L=0)、白蛋白(≤40 g/L=1,>40 g/L=0)、插管次数(>3次=1,≤3次=0)、导管留置时间(>15 d=1,≤15 d=0)、健康知识评分(>80分=1,≤80分=0)为自变量,进行多因素logistic回归分析,结果显示:年龄>60岁、合并糖尿病、血红蛋白≤100 g/L、白蛋白≤40 g/L、插管次数>3次、导管留置时间>15 d是AKI患者导管相关血流感染的危险因素(P<0.05),健康知识评分>80分是AKI患者导管相关血流感染的保护因素(P<0.05)。见表2。

表2 急性肾损伤患者导管相关性血流感染的Logistic回归分析
3 讨论
本研究中,老年患者比年轻患者更容易发生导管相关性感染,主要是由于随着年龄的增长,患者机体的抵抗力下降,基础疾病增多,因此更容易发生感染[5-6]。合并糖尿病患者体内较高的血糖水平给细菌提供了生长和繁殖所需的营养,血液净化导管内壁附着的患者血浆含糖量也较高,易于细菌生长繁殖[7]。同时患者机体长期处于高血糖环境中,营养代谢紊乱,其吞噬细胞趋化导致杀菌及吞噬功能受损,并且伴有各种糖尿病相关并发症,使患者本身的抵抗力降至极低水平,导致的各种感染进一步继发血流感染[8]。血红蛋白和白蛋白水平主要反映患者机体的营养状况,指标偏低时往往预示着患者的免疫功能较差,容易发生感染。此时医护人员应给予患者适当的饮食指导,同时积极治疗引起血红蛋白和白蛋白水平降低的原发疾病,增强患者的机体免疫力。
若置管医护人员不熟悉静脉的解剖结构,临床经验缺乏,穿刺技术较差,导致在同一静脉或部位处反复穿刺,而对皮下组织以及血管内壁造成损伤,局部出血、肿胀,进而增加了细菌侵入的风险。有研究[9]表明,插管次数大于2次是引起导管相关性血流感染的重要原因之一。医护人员应提高自身职业技能,减少患者穿刺痛苦和感染风险。本研究显示导管留置时间长的患者,导管相关血流感染发生率较高。可能是由于随着导管留置时间的增加,在导管的表面会形成一层纤维蛋白鞘,其结构疏松,在穿刺部位皮肤周围的细菌会沿着导管表面迁徙、繁殖和定植。而机体的免疫功能和抗菌药物的功能难以起到作用,繁殖不断增加,并持续地向血液内释放,从而增加了感染的发生概率[10]。但是行血液净化治疗的患者发生导管相关性血流感染的置管时间却不尽相同,大部分研究的置管留置感染时间在3 d~2周不等[11-12]。
本研究中,健康知识评分高的患者导管相关血流感染率更低,表明加强患者的健康教育可以降低导管相关血流感染的发生。这是因为通过健康教育,患者可以在导管留置期间通过改变不良卫生习惯以及重点关注置管后的注意事项等,维持置管部位的干燥与清洁,进而降低感染的发生。
综上所述,AKI患者导管相关血流感染与年龄、合并糖尿病、血红蛋白水平、白蛋白水平、插管次数、导管留置时间、健康知识评分有关,而年龄>60岁、合并糖尿病、血红蛋白≤100 g/L、白蛋白≤40 g/L、插管次数>3次、导管留置时间>15 d是患者发生导管相关血流感染的危险因素,健康知识评分>80分是患者发生导管相关血流感染的保护因素。虽然年龄、糖尿病等因素不可改变,但是可以通过一些合理的防治措施控制血糖,提高患者血红蛋白和白蛋白水平增强免疫力,减少插管次数和导管留置时间,降低AKI患者在血液净化过程中导管相关性血流感染发生率。同时,加强护理管理人员的培训和管理力度,提高医护人员职业技能,加大对患者健康的宣教,改变患者不良生活习惯等,进而减少导管相关性血流感染事件的发生。

