程序化护理管理模式对降低ICU患者谵妄发生率的影响
杨细妹,邓新征,王金华,陈 诺
(东莞市长安医院 广东东莞523843)
谵妄属于急性精神错乱状态,患者伴有不同程度的意识障碍、认知功能及注意力低下等,该病发病较为突然且发生过程具有一定波动性[1]。有研究指出,ICU患者谵妄发生率为38%~87%,且全世界范围内ICU谵妄漏诊率偏高[2]。常规护理模式是未利用科学有效的ICU谵妄评估方式,造成其漏诊率上升。目前,在采取非药物性预防ICU谵妄护理措施中,主要涉及疼痛评估、早期运动、每日唤醒、自主呼吸试验、谵妄监管、镇静药物选择及应用等[3]。程序化护理管理模式主张基于质量改进模式而组建一个多学科团队,提供有计划、连续性且系统性动态护理服务,结合一系列经过循证证实的治疗与护理理念,形成评估-计划-实施-评价的系统性管理,以建立ICU谵妄防治的长效性维持机制[4]。对此,本研究旨在应用程序化护理管理模式对降低ICU患者谵妄发生率情况进行探索。现报告如下。
1 资料与方法
1.1 临床资料 选取2019年5月1日~2020年6月30日我院ICU收治的90例患者为研究对象。纳入标准:①ICU住院时间≥24 h者;②年龄≥25岁者;③患者和家属对研究知情且自愿参与,并签署知情同意书。排除标准:①ICU住院前已发生谵妄者;②处于持续昏迷状态者;③既往有精神疾病、阿尔茨海默病患病史或智力低下者;④存在重度听觉或视觉功能障碍者;⑤合并有神经肌肉疾病者;⑥麻醉未醒或术后昏迷者;⑦接受我院ICU治疗≥2次者。中止与脱落标准:①入组后存在不符合纳入标准或未根据研究方案进行试验的病例,予以剔除;②入组后出现严重不良事件或并发症,无法继续接受试验者;③受试者中途自行退出或未完成全部试验过程,影响结果判断,均视为脱落。本研究符合《赫尔辛基宣言》。按照随机数字表法将患者分为观察组和对照组各45例。观察组男35例、女10例,年龄(46.93±13.60)岁;格拉斯哥昏迷量表(GCS)评分(14.16±0.88)分;神智情况:清醒21例,模糊14例,嗜睡10例。对照组男29例、女16例,年龄(46.93±12.80)岁;GCS评分(14.11±0.88)分;神智情况:清醒20例,模糊13例,嗜睡12例。两组一般临床资料比较差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 对照组 给予ICU常规护理,具体内容如下。①镇痛、镇静护理:采用激动-镇静评估量表(RASS)和理查德睡眠评分量表(RCSQ)分别对患者镇静状态和疼痛程度进行评估,每小时评估1次,给予相应镇痛、镇静护理。②环境与睡眠质量管理:治疗与护理操作实践安排在日间,夜间病房内保证安静氛围,减少夜间护理与诊疗处理,避免噪声、灯光等干扰患者睡眠。③心理护理:对意识清醒的患者,加强与其沟通交流,护理人员主动告知患者时间、ICU病房内环境与探视相关要求,向其讲述病情恢复情况,各项护理操作前向患者讲解治疗与护理的重要性,提升其配合度,并及时解答患者疑虑,缓解患者现有或潜在的恐惧与焦虑等负性情绪,同时满足患者日常需求,围绕时间、任务及地点实行定向力刺激,予以患者适时情感支持。④早期运动:告知患者早期下床活动的重要性,同时每2 h对患者进行1次翻身,对机体恢复状态较好且无特殊禁忌的患者,鼓励其早期下床活动。
1.2.2 观察组 在ICU常规护理基础上实施程序化护理管理模式,具体方法如下。
1.2.2.1 评估 在对照组评估量表基础上另外采用RCSQ和RASS评分法对患者睡眠质量、镇静状态进行评估。
1.2.2.2 计划 ①制定合理干预目标:个体化镇静镇痛策略,eCASH镇静镇痛目标:镇静状态RASS评分为-2~1分;疼痛程度[重症监护疼痛观察工具(COPT)]评分<3分,a.安静/b.舒适/c.配合/d.优先镇痛/e.药物滴定。②合理约束(TIP法则):a.无须约束/b.约束替代方法/c.需要约束。③自然照护目标:a.减缓紧张感/b.感动舒适/c.康复自立。
1.2.2.3 实施 ①制定早期活动策略:a.早期运动计划。组建早期运动多学科联合团队(MDT),明确MDT成员角色及职责;患者在ICU住院24 h内实施早期运动;医护人员了解并熟练掌握患者早期运动筛查标准、主动运动筛查标准、早期运动终止标准、早期活动实施流程;医护人员注重预防潜在严重不良事件发生风险,并及时处理对策。b.早期运动筛査。主动运动筛查;明确早期运动时间与类型。c.早期运动准备。对患者镇静状态和意识状态进行密切观察与详细记录;备齐监护设备、呼吸机、急救药物及抢救车等;保持患者气道通畅,并妥当安置各种导管;向清醒患者充分解释操作目的、配合方式。d.早期运动实施。医生、护士、康复治疗师共同评估严重不良事件,并制定预防及应急处理措施;康复治疗师负责实施主动及被动运动,护士鼓励并监督患者按计划实施早期运动;监护患者呼吸系统、循环系统、神经系统管道及内外科器官功能,了解其耐受度与舒适度;执行早期运动停止标准。②优化睡眠策略:a.每日落实镇静唤醒操作,时间为8:00~10:00,首先对患者评估患者是否存在唤醒禁忌证,若为否,则进行唤醒操作。b.自主呼吸试验(SBT)。责任护士负责觉醒试验(SAT),SBT与拔管时机由呼吸治疗师或责任医生负责。c.睡眠-觉醒正常化(24:00~次日6:00),控制病房音量≤45 dB,保持光线亮度柔和,指导患者可使用眼罩。d.实行夜间集中式护理。③制订身体约束缩减方案:TIP法则以判断患者是否需要约束或实施约束替代方法,内容如下。a.无须约束:患者处于治疗性或病理性无意识状态;治疗性或病理性肌无力状态;患者处于清醒状态,同时具备良好定向力;家属或工作人员对患者进行持续监护。b.约束替代:患者携带的管路或仪器存在拔出的可能,会造成损伤但患者尚无生命危险,如外周静脉、鼻胃管、导尿管、鼻氧管/面罩、胃造瘘管、普通引流管、心电监护导线、血压袖带、血氧饱和度探头、肛管等。c.需要约束:患者佩戴的管路或仪器一旦拔出,可能会危及患者生命安全,如颅内压监测仪、脑室引流管、肺动脉导管、动脉压力监测管、胸管、人工气道、CVC、IABP、临时起搏器、三腔二囊管、膀胱造瘘管、输注血管活性药物管路等。④心理护理与情感交流:a.亲情感化;b.弹性探视制度;c.近距离交流;d.使用沟通板;e.连续性看护。⑤最大化舒适感理念:a.落实自然照护理念;b.定期评估病情变化,尽早拔管;c.音乐疗法;d.控制合适室温在24~25 ℃;e.监测患者生命体征与机体恢复状态,帮助其尽早转出ICU。
1.3 评估标准 ①谵妄持续时间:采用ICU意识模糊评估法(CAM-ICU)[5]评估,包括意识状态的急性变化或波动、注意力缺损、思维不连贯、意识水平变化4个方面。②谵妄严重程度:采用谵妄评定法-严重程度(CAM-S)[6]评估,分值为0~7分,其中正常为0分,轻度谵妄为1分,中度谵妄为2分,重度谵妄为3~7分,分数越低表示患者谵妄严重程度越轻。③疼痛程度:分别采用重症监护室疼痛观察工具法(CPOT)[7]评估,包含面部表情、肢体易懂、肌肉紧张、呼吸机顺应性与发声5个维度,各项分值0~2分,共计10分,分数越低表示患者疼痛程度越低。④镇静状态:采用RASS[8]评估,分数范围为-5~4分,谵妄状态活动减少型为-5~-1分,清醒状态为0分,谵妄状态活动增多型为1~4分。评分绝对值越低表示患者镇静状态越好。⑤睡眠质量:采用RCSQ[9]评估,包括觉醒次数、睡眠深度、入睡难度、再入睡难度、整体睡眠质量5个部分,使用100 mm线段表示上述内容,记为100分,得分越低表示患者睡眠质量越好。
1.4 观察指标 比较两组谵妄发生率及谵妄持续时间;谵妄第1、2、3天时,评估两组谵妄严重程度;干预前、干预3 d后,比较两组疼痛程度、镇静状态及睡眠质量。
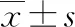
2 结果
2.1 两组谵妄发生率、谵妄持续时间比较 见表1。

表1 两组谵妄发生率、谵妄持续时间比较
2.2 两组不同时间CAM-S评分比较 见表2。
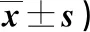
表2 两组不同时间CAM-S评分比较(分,
2.3 两组干预前后RCSQ评分比较 见表3。
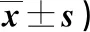
表3 两组干预前后RCSQ评分比较(分,
2.4 两组干预前后CPOT评分、RASS评分绝对值比较 见表4。
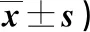
表4 两组干预前后CPOT评分、RASS评分绝对值比较(分,
3 讨论
ICU作为一个综合性科室,多数患者病情较为严重,临床各个环节的护理质量都与患者生命安全密切相关,为提升科室护理工作质量,程序化管理模式在护理管理中广泛应用[10]。程序化护理管理模式是依据科室具体情况进行合理配制,制定相应管理流程,优化护理服务水平,将科室人力资源进行高效合理配制,强化护理人员默契配合度,进而提升工作效率与质量,降低不良事件发生风险[11]。
程序化护理管理模式以循证医学为理论指导,将规范化护理流程作为管理核心,采用评估、诊断、计划与实施等程序,促使整体护理活动更具针对性、全面性,最终帮助患者尽快恢复健康状态[12]。本研究方法中根据程序化护理管理模式,针对科室护士对于谵妄相关知识掌握程度,注重护理人员对谵妄有关专业知识培训工作,制定全新ICU医护管理规划,为预防谵妄发生率提供重要理论基础。针对ICU患者疼痛与镇静、睡眠状态与心理不稳定因素等内容,小组成员制定相关程序化综合性护理干预,结合严密观察、评估与管理等方式,对患者进行早期心理疏导、营养支持与功能锻炼指导等护理措施,从而进一步缩短谵妄持续时间,缓解其发病严重程度。本研究结果发现,观察组谵妄发生率低于对照组(P<0.05),谵妄持续时间短于对照组(P<0.01);谵妄第1、2、3天时,观察组CAM-S评分低于对照组(P<0.01)。究其原因,主要在于程序化护理管理模式将多学科共同合作作为护理体系,注重ICU住院患者全程护理干预体系,及时处理谵妄发生事件,并预防诱发谵妄的潜在风险。另外,程序化护理管理模式中在实施教育引导基础上,加强护理人员对心理支持、个体化镇痛镇静与睡眠质量等诸多危险因素的相关管理,依据多学科综合护理模式,进而降低患者谵妄发生率。
ICU住院患者在疾病治疗期间会出现发热、头痛等症状,加上各种有创治疗或护理操作、侵入性检查等,均会不同程度刺激患者发生各种应激反应,由此产生的紧张、焦虑及恐慌情绪,将影响护理工作的正常、有序开展[13]。镇痛、镇静能够有效降低ICU住院患者机体应激状态,强化其顺应性,保证治疗与护理有效性。然而不当的镇静、镇痛方式会诱发胃肠道功能失调、深静脉血栓形成或呼吸系统疾病等,从而造成患者意识或情绪状态发生异常,因而采用科学高效的镇静、镇痛护理管理是预防患者发生不良事件的重要保障[14]。本研究结果显示,观察组CPOT评分、RASS评分绝对值低于对照组(P<0.01)。研究方法中采用程序化护理管理模式,实行护理干预方案设计、评估监测、每日定时唤醒,配合适时解除镇痛、镇静等护理措施,依据患者个体疼痛状态及精神状态反应,结合相关护理经验与注意事项,对每项护理行为进行严密监测,在提升护理质量的同时,保证最佳干预效果,帮助患者最大限度减轻痛苦并提升舒适度。
有报道指出,多数ICU患者存在睡眠障碍问题,常表现为入睡困难、夜间觉醒次数增多、睡眠深度浅或整体睡眠质量偏低等现象,造成其睡眠障碍的因素有多种,其中常见原因有患者对住院环境的陌生感、面对治疗或护理的恐惧感与不确定性等,加上其自身疾病与心理负性情绪的共同作用,导致患者在ICU住院期间睡眠质量无法得到充分保障[15]。本研究结果显示,干预3 d后,观察组RCSQ评分低于干预前和对照组(P<0.01)。由此分析,一方面,程序化护理管理模式采用以护理人员为主导的心理疏导,针对ICU清醒患者表现的焦虑、抑郁等情绪进行适当干预,避免其内心剧烈应激反应而造成睡眠质量下降;另一方面,由于ICU患者病情恢复需要长期卧床,机体活动功能受限直接影响患者正常睡眠状态,引发其睡眠周期紊乱。因此,临床护理工作中针对患者情绪变化、活动训练及夜间睡眠护理等多种问题进行全面干预,以促使其夜间睡眠恢复至正常状态,避免发生睡眠-觉醒周期混乱症状等。
综上所述,给予ICU患者程序化护理管理模式,可有效降低其谵妄发生率,缓解谵妄严重程度,并缩短症状持续时间,提升患者镇痛、镇静效果,改善睡眠质量。

