从痰气瘀论治小儿哮喘急性发作的临床研究
张诚诚,魏玉丛,刘化琛,张 洁
(1. 河北中医学院研究生院,河北 石家庄 050091;2. 河北中医学院第一附属医院,河北 石家庄 050011)
支气管哮喘(以下简称哮喘)是小儿常见的肺系疾病,目前研究多认为其发作与气道慢性炎症及气道高反应性有关系,该病具有反复发作、日久迁延难愈的临床特点。据调查显示,近年来哮喘的发病率和致死率均呈现显著上升的趋势,已成为威胁小儿健康的重要慢性疾病之一[1]。哮喘发作时若不及时诊治,可能会威胁生命,并且随着病程延长会导致气道狭窄、重塑,影响肺功能,甚至延续至成人形成慢性阻塞性肺疾病。此外,哮喘迁延不愈也会影响儿童的学习及生活质量,甚至影响生长发育[2]。因此,在哮喘急性发作时,寻求更有效的办法及早控制症状、缩短用药时间已成为一个必须重视的问题。祖国医学对小儿哮喘的防治研究历史悠久,对哮喘的治疗有其独特优势。本研究采用自拟桑葶宁哮颗粒治疗小儿哮喘发作期(热哮证),治疗效果满意,验证了从痰气瘀论治小儿哮喘急性发作的临床疗效及优势,现报道如下。
1 资料与方法
1.1纳入标准 ①西医诊断符合《儿童哮喘诊断与防治指南(2016年版)》[3]中关于支气管哮喘的诊断标准,选择病情处于发作期轻、中度者;②中医诊断符合《小儿哮喘中医诊疗指南》[4]中的诊断标准,中医辨证为热性哮喘证型:症见气喘,声高息涌,喉间哮鸣,咳嗽痰壅,痰黏、色黄、难咳,胸闷,呼吸困难,鼻塞,流涕黄稠,身热,面红唇干,夜卧不安,烦躁不宁,口渴,小便黄赤,大便干,咽红,舌质红,苔薄黄或黄腻,脉浮数或滑数,指纹紫;③年龄6~12岁;④哮喘发作病程≤48 h,未经规范诊治者;⑤纳入前1个月内未使用过中西药等免疫调节剂及糖皮质激素者。
1.2排除标准 合并其他系统严重原发性疾病者;精神病患儿;已知对本研究中的药物过敏者;正在参加其他临床试验者,治疗过程中发生严重不良事件者,依从性差,未按医嘱治疗用药者;未按时复诊或主动要求退出本临床试验者。
1.3一般资料 选择2017年12月—2019年6月就诊于河北中医学院第一附属医院儿科门诊的哮喘患儿80例,将所有患儿随机分为2组,每组40例。其中观察组男21例,女19例;年龄6~12(8.9±1.9)岁;轻度11例,中度29例。对照组男23例,女17例;年龄6~12(9.0±1.8)岁;轻度15例,中度25例。2组患儿在性别、年龄及病情程度方面比较差异无统计学意义(P均>0.05),具有可比性。所有患儿家属对本研究知情,且签署知情同意书。本研究符合《赫尔辛基宣言》伦理要求。
1.4治疗方法 2组均给予常规基础治疗:给予吸入用布地奈德混悬液联合硫酸特布他林雾化液雾化吸入治疗;合并其他症状者,给予对症治疗;若同时合并细菌感染,给予相应抗生素治疗。观察组在常规治疗基础上给予桑葶宁哮颗粒口服,药物组成:蜜桑白皮8~10 g,葶苈子8~10 g,炒苏子6~8 g,炒莱菔子8~10 g,黄芩8~10 g,炒苦杏仁8~10 g,炒枳壳8~10 g,桔梗8~10 g,炒僵蚕4~6 g,清半夏6~8 g,陈皮8~10 g,瓜蒌8~10 g,浙贝母6~8 g,川芎6~8 g,炒桃仁4~6 g,石菖蒲6~10 g,甘草3~5 g。随证加减:喘急者加炙麻黄、地龙;咳甚者加炙百部、炙款冬花;痰多者加胆南星、竹茹;热重者加石膏、栀子;咽喉红肿者加赤芍、射干;兼食积者加焦三仙、鸡内金;便秘者加决明子、枳实。采用广东一方免煎配方颗粒剂,每次1袋,每日2次,开水冲服,疗程7 d。对照组在常规治疗基础上给予泻白糖浆(保定中药制药有限公司,国药准字Z13021930,规格:10 mL/瓶)口服。主要成分:石膏、苦杏仁、桑白皮、麻黄、瓜蒌子、葶苈子、前胡、川贝母、紫菀、款冬花、甘草、紫苏叶油、薄荷脑。服用方法:6~9岁10 mL/次,每日2次;9~12岁10 mL/次,每日3次,疗程7 d。2组均治疗7 d,疗程结束后随访4周,观察症状、体征及应急缓解药使用情况并记录。
1.5观察指标 ①观察2组患儿治疗前后外周血嗜酸性粒细胞计数(EOS)、最大呼气流量(PEF)变化。②评估2组疗效,疗效评价标准参照《中医儿科病证诊断疗效标准·哮喘(修订) 征求意见稿》[5]相关标准制定。良好控制:喘息、咳嗽、气促、胸闷等症状消失,肺部听诊未闻及明显哮鸣音,观察4周未发作。部分控制:存在以下判定项目1~2项,a.喘息、咳嗽、气促、胸闷等症状发作>2次/周;b.夜间因哮喘憋醒;c.应急缓解药使用>2次/周;d.因哮喘而活动受限。未控制:存在以下判定项目3~4项,a.喘息、咳嗽、气促、胸闷等症状发作>2次/周;b.夜间因哮喘憋醒;c.应急缓解药使用>2次/周;d.因哮喘而活动受限。
1.6统计学方法 采用 SPSS 22统计学软件进行数据分析,计数资料用率(%)表示,组间比较采用2检验;计量资料用表示,组间比较符合正态分布且方差齐用t检验,方差不齐用t’检验,不符合正态分布用秩和检验。P<0.05为差异有统计学意义。
2 结 果
2.12组治疗前后EOS比较 治疗前2组患儿EOS比较差异无统计学意义(P>0.05);2组治疗后EOS均明显低于治疗前(P均<0.05),且观察组治疗后EOS明显低于对照组(P<0.05)。见表1。

表1 2组哮喘患儿治疗前后EOS比较
2.22组治疗前后PEF比较 治疗前2组患儿PEF比较差异无统计学意义(P>0.05);2组治疗后PEF均明显高于治疗前(P均<0.05),2组间治疗后PEF比较差异无统计学意义(P>0.05)。见表2。

表2 2组哮喘患儿治疗前后PEF比较
2.32组临床疗效比较 观察组良好控制率为87.5%,对照组为62.5%,组间比较差异有统计学意义(P<0.05)。见表3。
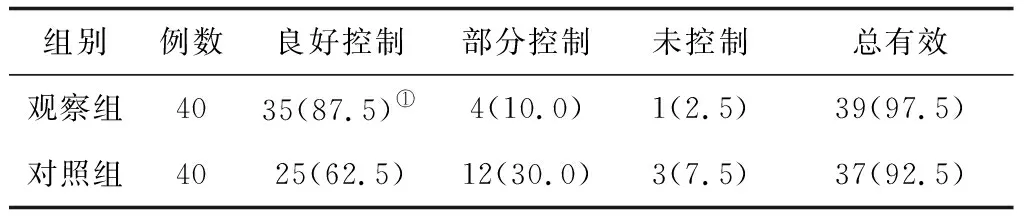
表3 2组哮喘患儿治疗7 d后临床疗效比较 例(%)
3 讨 论
支气管哮喘发病机制十分复杂,目前研究多认为其发生与遗传、环境、呼吸道感染、运动、饮食等因素有关,疾病的本质是气道慢性非特异性炎症和气道高反应性。气道慢性炎症以嗜酸性粒细胞、中性粒细胞和肥大细胞等多种炎性细胞浸润为特点。当机体接触各种刺激因素后,会释放大量炎性介质,导致支气管平滑肌收缩、黏膜充血水肿、微血管渗漏等,使支气管腔狭窄,引起不同程度的、广泛的、可逆性气流受限。有研究证明,无论何种类型、何种阶段及程度的哮喘,气道炎症始终存在,故气道慢性炎症是支气管哮喘的主要病理基础[6]。
自古以来,痰饮致病说就是诸多医家对哮喘病因病机认识的核心学说。痰之产生多由于脾、肺、肾三脏亏虚,调节失职,津液代谢失常聚而成痰。小儿脏腑娇嫩,“脾常不足、肾常虚”,更易生痰,痰伏藏于肺成为哮喘“夙根”。再者,小儿脏腑功能尚未发育完善,更易遭受病邪侵袭,外邪侵袭机体后引动伏痰,发为哮喘。结合在哮喘发作时,患儿往往是在将痰咳出后,喉中哮鸣的症状才可减轻或消失,也为痰饮致病说提供了依据。《症因脉治·哮病》中有云:“哮病之因,痰饮留伏,结成窠臼,潜伏于内……则哮喘之症作矣。”认为小儿哮喘发作时的主要病理变化是“伏痰”遇外感而被引触,痰随气升,气因痰阻,痰气搏结而壅阻于气道,致使肺失宣降,而发为哮喘,故痰气交阻为本病发病的关键。只有把痰饮肃清,肺气才能正常下降为顺。
肺主气,司呼吸,主宣发肃降,若肺受邪则气机逆乱。《简易方》中有云:“肺一受邪,安能统摄诸气?气乱胸中而病生蔫,重则为喘,轻则为嗽。”哮喘发作时肺气宣发肃降功能失常,肺气上逆而不下,携痰夹饮冲击膈咽而见喘息气促,喉间哮鸣有音。《素问·脏气法时论》云:“肺病者,咳喘逆气。”《素问·至真要大论》云:“诸气膹郁皆属于肺。”由此可见,肺气上逆为哮喘发作时的重要病机。此外,脾胃居于中焦,为全身气机升降的枢纽,脾又为生痰之源,咳喘日久,上焦气机升降逆乱,势必影响中焦气机畅行,致脾胃气机亦升降失常,痰饮湿浊内生。中焦气机壅滞会加重上焦之气机逆乱,使中、上二焦气机皆升降失调,故非肃降肺气、调畅气机,则难以清除痰浊,恢复肺、脾之正常功能。正如《素问·至真要大论》所言“疏气令调,则其道也”。
哮喘为肺系疾病,肺主气,气为血之帅,气行则血行,气机壅塞则血行不畅,肺还有朝百脉,助心行血的功能,哮喘发作时肺气宣降失常,吐纳失衡则影响血液运行,导致血液瘀滞,而且由于哮喘具有反复发作性,根据中医学“久病入络、久病必瘀、痰瘀同源”等理论,哮证日久必夹瘀。再结合哮喘发作时往往有口唇紫绀、舌暗、指趾青紫,甚则面色青紫(即血氧饱和度降低)等表现,亦验证了瘀血阻络的病机。所形成之瘀血不仅是哮喘发作形成的病理产物,反过来又可作为致病因素进一步加重症状或使哮喘迁延难愈。
结合西医病理机制及中医病因病机,张洁教授认为,以嗜酸性粒细胞为代表的炎症细胞浸润、微血管渗漏、黏膜充血水肿的病理产物对应到中医学即为痰、瘀的物质基础,气道高反应性即为中医气机壅滞上逆的功能状态。“痰、气、瘀”三者相互搏结,壅阻于气道,成为哮喘反复发作、难以根治的病理基础。痰瘀的产生与气机逆乱互为因果,气机不利则不能布津行血,津停血滞则成痰瘀,痰瘀内伏又反过来加重气机的阻滞,终致肺气逆而不降,气喘不得缓解。而小儿素体阳盛,感邪后易从火化热,如叶天士在《临证指南医案》中所言:“小儿热病最多者,以体属纯阳,六气着人,气血皆化为热也。”又痰瘀内阻,郁而化热,故易形成热性哮喘。根据“既发以攻邪为主,未发以扶正为要”的治疗法则,针对哮喘发作时痰瘀气壅的病机,对于发作期热性哮喘的患儿,张洁教授提出了“泻肺平喘,疏利气机,化痰散瘀”的治疗法则。
哮喘发作时,喘憋气促,喉中痰鸣,若持续不解,恐有衰竭之象,故急当加入葶苈子、桑白皮、苏子、莱菔子等以肃肺、降气、定喘;“哮因痰成,发必祛痰”,针对痰热之象,加入清热化痰之品。《素问·至真要大论》云:“诸湿肿满,皆属于脾。”脾以运为健,脾失健运,水液运化不利,停聚为痰,朱丹溪说:“善治痰者,不治痰而治气。”故运用健脾理气之陈皮以杜生痰之源;痰气交阻,气道阻塞,气机不畅而致血瘀,又进一步影响气机的运行,如《血证论》中有曰:“盖人身气道,不可阻滞……内有瘀血,气道滞塞,不得升降而喘。”故在化痰理气基础上须加入活血散瘀之品,以川芎、桃仁行气活血化瘀。气行则痰消,气行则血行,血行则瘀散,由此使痰化而瘀除,清除发病之夙根,则肺气得降,咳喘自平。与泻白糖浆相比,本方不仅针对痰热之象,还考虑到哮喘发作时存在的气滞、血瘀现象,加入理气活血之品施治,更能体现本方的优势所在。
桑葶宁哮组方是张洁教授根据多年临床经验,针对小儿哮喘发作时“痰、气、瘀”互结的病机特点制定而成,方中以泻肺平喘之桑白皮、葶苈子为君药,桑白皮味甘寒,寒可泻热,甘可生津,故可泻肺热,润肺体,消痰喘;葶苈子,苦降辛散,性寒凉,其气滑润而香,能开泄肺气,专泻肺中水饮及痰火而平咳喘,使气顺则痰降,气行则痰消。二者常相须为用,泻肺平喘力量强。苏子味辛,性温,归肺、大肠经,为降气消痰之良品。《药品化义》:“苏子主降……专利郁痰。”莱菔子可消食除胀,降气化痰,善消痰积,朱震亨曰“莱菔子治痰,有推墙倒壁之功”,炒后降气定喘之力增强;杏仁味苦,性微温,质润,归肺、大肠经,苦可降气,润能通便,温可宣滞,可利肺气,止咳平喘,还可润肠通便,《本草便读》云其“凡仁降气,故功专降气,气降则痰消嗽止。能润大肠,故大肠气闭者可用之”。以上三味皆可助君药降气定喘,共为臣药。佐以枳壳、桔梗,枳壳苦降,尤擅理气消胀,以下降之力强,桔梗辛散,以上行之力为著,可宣肺祛痰利咽,亦可载药上行,二药配伍,一上一下,一升一降,相辅相成,行气消胀散痞之力强,可泻胸中不利之气;黄芩味苦,性寒,味苦所以燥湿,性寒所以泻热,既可清上焦肺中之痰热,又可泻中焦脾中之湿热,配伍清半夏苦辛并用,泻热化痰,以宁肺金;配伍瓜蒌、浙贝母增强清热化痰之力,瓜蒌皮可行气消胀,清肺化痰,黄芩主降,瓜蒌皮主升,一升一降配伍使气机调达;僵蚕解痉化痰,并有抗过敏的作用,可以畅通气道。陈皮味辛苦,可健脾燥湿化痰,以杜生痰之源,还可理气,体现了“治痰须理气,气行痰自散”之意,配合石菖蒲增强化痰利湿之功;川芎、桃仁可活血化瘀,川芎为血中气药,除活血化瘀外,还可理气,与枳壳、陈皮共同调理气机,使上逆之肺气、阻滞之中焦之气皆得以恢复,由此使气机通畅,痰瘀之邪并除,消除诱发哮喘之夙根。此外,在本方中桃仁、苦杏仁、瓜蒌、苏子均有润肠通便的功效,肺与大肠相表里,肺气郁闭,大肠之气亦不通,故可通过通利大便使痰热瘀阻等病理产物从下而解。甘草味甘,性平,可祛痰止咳,调和诸药,为使药。诸药合用,清肺与平喘同用,宣肺与肃肺并举,化痰、理气与祛瘀三者相合,使肺得宣发而外窍得开,邪热得解,气机得畅,痰瘀得化,则喘息自平。
现代药理研究发现,该方剂中桑白皮可减少支气管肺泡灌洗液中的嗜酸性粒细胞数量[7],葶苈子、紫苏子、黄芩、枳壳所含成分具有止咳、平喘、抗炎、抗过敏、抑制免疫反应等作用[8-11]。莱菔子及苦杏仁除具有止咳、平喘作用外,还可润肠通便[12-13]。桔梗、半夏、瓜蒌皮不仅可通过抑制咳嗽中枢发挥镇咳作用,还可通过稀释痰液发挥祛痰作用[14-16]。僵蚕的主要活性成分具有抗炎、抗过敏、抑菌、抗惊厥等作用,还有研究发现本品中含有类皮质激素,其化痰平喘的功效可能与其类激素样作用有关[17]。浙贝母、石菖蒲均具有镇咳和镇静作用,其镇静、耐缺氧作用对于气道高反应性患者非常有利[18-19]。川芎、桃仁可抑制血小板聚集、调节免疫,桃仁所含脂肪油可润滑肠道,治疗肠燥便秘[20-21]。甘草可缓解支气管平滑肌痉挛,具有明显的祛痰、镇咳及平喘作用,另外,本品所含甘草甜素有类似肾上腺皮质激素样作用,可抗过敏、抑制炎症反应[22]。
本研究结果显示,观察组在治疗后外周血EOS计数下降程度高于对照组,但治疗后观察组在改善PEF上与对照组疗效相似,组间差异无统计学意义,考虑雾化吸入药物对PEF的改善起到主要作用,故2组未体现出差异。本研究在采用自拟桑葶宁哮颗粒治疗小儿哮喘急性发作(热哮证)时,基于小儿哮喘发作时“痰、气、瘀”互结的病机特点,立足于中医理论辨病、辨证、辨期施治,以“泻肺平喘,疏利气机,化痰散瘀”为治法,突出了中医特色,治疗效果理想,验证了从痰气瘀论治小儿哮喘急性发作的疗效及优势。
利益冲突:所有作者均声明不存在利益冲突。
——保养肺气 春捂秋冻

