乌司他丁用于胰腺炎治疗效果及腹部症状、体征恢复时间分析
邓远中
兴宁市人民医院消化内科,广东梅州 514500
急性胰腺炎是临床急腹症中常见的多发病。急性胰腺炎是由于多种原因所致的胰酶激活导致的胰腺局部炎症。发病机制不明,病因多而复杂,近几年随着经济水平的提高,饮食和营养状况得到明显改善,急性胰腺炎发病率逐年上升。它的发生与炎症介质如胰腺内的胰酶激活等有关。该病临床表现为急性腹痛、恶心、呕吐,血液中淀粉酶升高,并伴有其他器官功能改变,最终导致患者发生其他并发症[1]。生长激素用于胃肠减压、禁食、营养支持及抗生素等方面治疗效果较好,但疗程较长,疗效不佳。早期治疗可以改善患者的预后,生长激素能有效降低胰酶的活性,减少胰液的生成,从而缓解胰腺炎症症状,预防胰腺炎的发生。作为临床蛋白酶抑制剂,乌司他丁可抑制多种酶的分泌和活性。该文方便选择该院2018年1月—2020年11月急性胰腺炎患者共60例,分析乌司他丁在治疗胰腺炎中的作用,现报道如下。
1 资料与方法
1.1 一般资料
方便选择该院急性胰腺炎患者共60例,采用随机数表法分两组,每组30例。纳入标准:①符合急性胰腺炎诊断标准;②在该研究计划上签字认可。排除标准:①药物禁忌者;②肝肾功能不全者;③凝血功能不全者;④患者有精神病;⑤恶性肿瘤及其他严重疾病者。
其中,常规干预组男18例,女12例;年龄32~72岁,平均(48.52±6.01)岁。乌司他丁辅助组男19例,女11例;年龄31~72岁,平均(48.02±6.34)岁。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。该研究经医学伦理委员会批准。
1.2 方法
常规干预组给予生长抑素(国药准字H20058250)3 mg/次,混合生理盐水进行静脉滴注,2次/d,之后微量泵泵入,治疗2周。
乌司他丁辅助组在常规干预组基础上增加乌司他丁(国药准字H19990131)。每次将10万U的乌司他丁混合生理盐水250 mL,3次/d,治疗2周。
1.3 观察指标
比较两组淀粉酶(AMS)恢复正常时间、腹部自觉不适症状消失时间、检查体征好转时间、总治疗天数、治疗前后患者机体炎性的相关监测因子以及急性生理与慢性健康评分(0~71分,得分越低病情越轻)、总有效率、不良反应(恶心、呕吐、腹泻等)。
1.4 评定标准
治愈:尿胰蛋白酶原Ⅱ(-),血尿淀粉酶、血钙和白细胞的总数恢复正常,临床症状消失,CT检查胰腺炎症和肿胀消失,胰腺体积恢复正常,边界清楚,胰腺周围无或仅有少量积液。有效:尿胰蛋白酶原Ⅱ(+),血细胞计数、自身钙正常,血淀粉酶仍高于正常,临床症状消失,CT检查胰腺炎症、水肿消失,胰腺体积略大,边缘胃清楚,有胰周积液。无效:上述指标无明显变化。总有效率=1-无效率[2]。
1.5 统计方法
采用SPSS 22.0统计学软件进行数据分析,计量资料采用(±s)表示,进行t检验;计数资料采用[n(%)]表示,进行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组AMS恢复正常时间、腹部自觉不适症状消失时间、检查体征好转时间、总治疗天数比较
乌司他丁辅助组AMS恢复正常时间、腹部自觉不适症状消失时间、检查体征好转时间、总治疗天数(5.21±1.27)、(6.42±2.51)、(9.21±1.27)、(14.12±2.51)d短于常规干预组,差异有统计学意义(t=4.042、3.786、4.042、4.178,P<0.05),见表1。
表1 两组患者AMS恢复正常时间、腹部自觉不适症状消失时间、检查体征好转时间、总治疗天数比较[(±s),d]
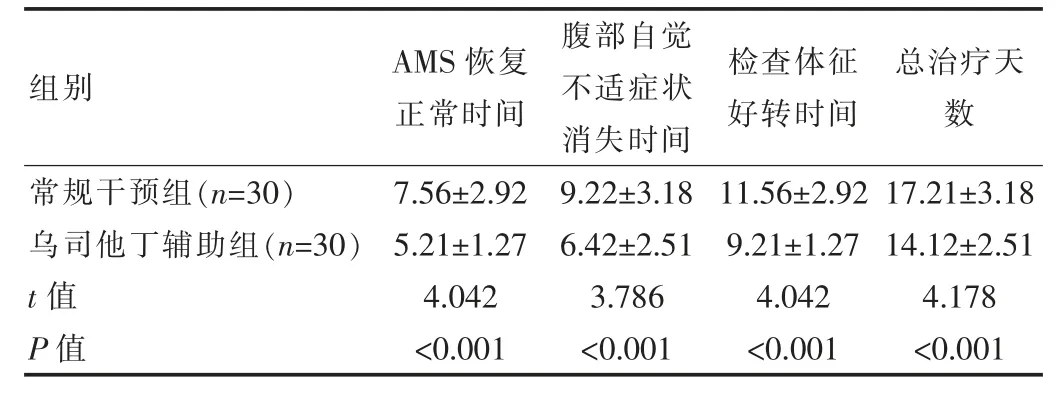
表1 两组患者AMS恢复正常时间、腹部自觉不适症状消失时间、检查体征好转时间、总治疗天数比较[(±s),d]
?
2.2 治疗前后机体炎性的相关监测因子以及急性生理与慢性健康评分比较
治疗前两组患者机体炎性的相关监测因子以及急性生理与慢性健康评分比较,差异无统计学意义(P>0.05),而治疗后两组指标和评分均降低,而乌司他丁辅助组的指标和评分显著低于常规干预组,差异有统计学意义(P<0.05)。见表2。
表2 治疗前后两组患者机体炎性的相关监测因子以及急性生理与慢性健康评分比较(±s)

表2 治疗前后两组患者机体炎性的相关监测因子以及急性生理与慢性健康评分比较(±s)
?
2.3 两组患者总有效率比较
乌司他丁辅助组总有效率100.00%高于常规干预组70.00%,差异有统计学意义(χ2=8.366,P<0.05)。见表3。
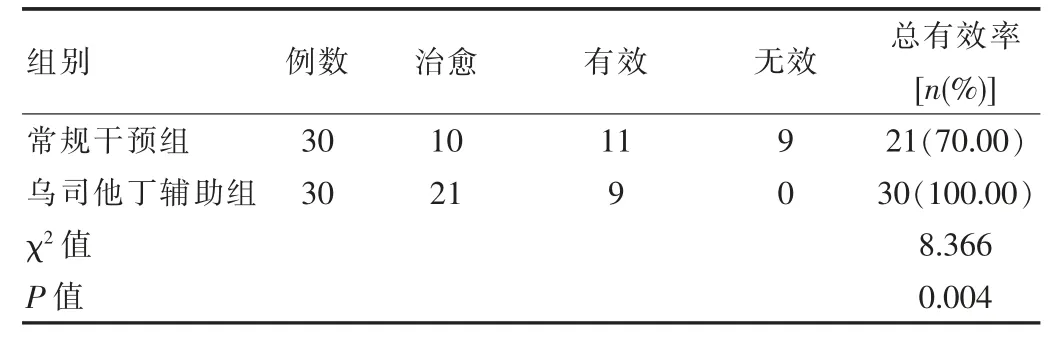
表3 两组患者总有效率比较
2.4 两组不良反应比较
两组患者治疗过程中,均没有出现严重的不良反应,差异无统计学意义(P>0.05)。其中,常规干预组有1例腹泻,1例恶心。乌司他丁辅助组出现1例腹泻,1例呕吐。
3 讨论
严重急性胰腺炎有高发的特点,其发病之后,可引发全身炎症反应甚至促使患者出现全身脏器衰竭的情况,威胁患者的生命[3]。严重急性胰腺炎发病后,机体释放出大量的炎症介质,易对器官功能造成损害。研究发现,炎症介质水平与器官损害密切相关。对其主要机制的分析表明,由于子宫处于高表达状态,体内循环中的炎性细胞因子与胰腺和呼吸系统中的炎性细胞形成交错的网络效应。在体内,多器官衰竭是由于血液循环中激活的炎性介质、内毒素和胰蛋白酶引起的多器官微循环障碍所致。微循环障碍贯穿于重症胰腺炎(SAP)发展的全过程,成为水肿性胰腺炎向出血性胰腺炎转化的重要原因,从而确立了胰腺微循环障碍学说[4-5]。胰腺炎加重的主要因素可归结为以下3个方面:①炎症介质,尤其是促炎细胞因子的过度释放。②粒细胞过度激活:急性胰腺炎不仅会引起全身炎症和自身酶的消化,还会导致结构蛋白的高速代谢和大量分解,导致负氮平衡和免疫功能障碍。胃肠黏膜屏障功能受损,导致多器官功能紊乱。③胰腺微循环障碍[6-7]。
生长抑素属于多肽激素,其第一次获得主要是在人体下丘脑。生长抑素对内分泌、外分泌、自分泌和旁分泌均有调节作用,生物效应是多种多样的[8-10]。其中,生长抑素能抑制胰岛素、胰高血糖素和胰多肽的分泌。通过学者的研究发现,生长抑素可以提高SAP患者的存活率,但不能预防并发症的发生。生长抑素能有效抑制胰蛋白酶的释放和分解,对消化道有明显作用。生长抑素是一种多肽类激素,不仅可以增强肝组织的吞噬能力,减少内毒素,缓解内毒素血症,而且可以松弛Odii括约肌,排出胰液,降低胰腺中的消化酶,不良反应低,但疗效低[11-13]。
乌司他丁为广谱蛋白酶抑制剂,具有良好的糖蛋白结构,可抑制磷脂酶和胰蛋白酶的活性,对糖类和脂质有抑制作用。它的作用机制是抑制炎性介质的产生和释放,改善微循环,提高免疫功能,是治疗重症急性胰腺炎的有效方法。乌司他丁可稳定溶酶体和细胞膜,抑制内源性休克因子,抑制氧自由基的生成,抑制炎性介质的生成,阻断全身炎性反应综合征的发生,改善循环功能,对改善急性胰腺炎的临床疗效指标[14-16]。
该研究的结果显示,乌司他丁辅助组AMS恢复正常时间、腹部自觉不适症状消失时间、检查体征好转时间、总治疗天数短于常规干预组,治疗后患者机体炎性的相关监测因子以及急性生理与慢性健康评分低于常规干预组,总有效率100.00%高于常规干预组70.00%(P<0.05)。孙书裕[17]的研究显示,两者联合治疗急性胰腺炎的疗效达到95.56%高于单一生长抑素的75.56%,和该研究相似。重症胰腺炎属于全身炎症反应,胰蛋白酶激活是主要致病因素。目前临床上治疗方法主要有手术和非手术两种,非手术治疗被广泛应用。乌司他丁是一种糖蛋白水解酶抑制剂,从健康成人新鲜尿液中提取,对透明质酸酶等碳水解酶和多种蛋白水解酶有非常显著的抑制作用,能有效稳定溶酶体膜,内毒素吸收效率低,能有效抑制肿瘤坏死因子,避免其大规模释放。因此,在常规治疗基础上联合乌司他丁治疗,它可以调节血管内皮细胞的功能,有效地减轻患者的组织和微循环组织丢失。与其他药物相比,它具有非常显著的临床应用安全性,它不仅可以降低重症胰腺炎患者发生并发症的概率,而且可以改善患者的胃肠功能,更快加速患者症状的消失[18-19]。
综上所述,乌司他丁这种药物用于干预胰腺炎所获得的效果确切,其应用对患者病情有良好的控制作用,对炎症发挥良好的抑制成效,有利于加速患者的康复进程,安全性方面较高。

