乳腺癌合并2型糖尿病的临床病理特征及新辅助化疗疗效分析
艾勇彪 黄军 章书铭 李文仿 张丹峰
随着我国生活水平的提高,乳腺癌合并2型糖尿病(type 2 diabetes mellitus,T2DM)的发病率越来越高,关于两者间的关联性研究也越来越多[1-3]。临床研究表明T2DM会增加乳腺癌的发病率和死亡风险,较单纯乳腺癌患者,合并T2DM的乳腺癌患者具有特殊的临床病理特征[4-5]。新辅助化疗具有降低肿瘤临床分期、提高保乳手术率、评估肿瘤对化疗药物敏感性等优点,在乳腺癌综合治疗中日益受到临床的关注和重视,然而目前对新辅助化疗疗效的研究较多关注于患者的年龄、分子分型和基因突变等对化疗疗效的影响,而对T2DM对乳腺癌患者临床病理特征及其对新辅助化疗疗效影响的研究较少。笔者回顾了乳腺癌合并T2DM患者的临床病理特征及其新辅助化疗疗效,寻找影响化疗疗效的相关因素,为该类患者的个体化治疗提供临床参考,现报道如下。
1 对象和方法
1.1 对象 回顾2013年1月至2019年12月湖北医药学院附属太和医院行新辅助化疗后接受改良根治术的375例乳腺癌患者,均为女性,年龄39~68岁,平均51岁,无1型糖尿病患者。按是否合并T2DM分为合并T2DM101例(观察组)和单纯乳腺癌274例(对照组)。
1.2 方法 收集两组患者的临床病理资料,如年龄、绝经情况、BMI、肿瘤大小、腋窝淋巴结、免疫组化和血糖检测等相关指标。分析两组患者的临床病理资料、新辅助化疗疗效。
1.3 诊断标准
1.3.1 糖尿病诊断标准 符合2010年版《中国2型糖尿病防治指南》[6]:具有典型糖尿病症状(多饮、多尿、多食、体重下降)加上随机血糖检测≥11.1 mmol/L或加上FPG检测≥7.0 mmol/L或不同日重复检测葡萄糖负荷后2h血糖≥11.1 mmol/L;血糖控制良好的标准是糖化血红蛋白控制在7%以下水平。对入院时已诊断T2DM的患者其诊断需由二级以上医疗机构作出。
1.3.2 乳腺癌诊断标准 所有患者均经组织病理学检查诊断为浸润性乳腺癌。由病理科完成雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)和人表皮生长因子受体(human epidermal growth factor receptor-2,HER-2)和 Ki-67的判读。对HER-2(2+)进行免疫荧光原位杂交(fluorescence in situ hybridization,FISH),并按《中国抗癌协会乳腺癌诊治指南与规范(2017版)》[7]进行分子分型:Luminal A 型、Luminal B型、ERBB 2+型、Basal-like型;对该指南发布前的病理标本进行复习并行分子分型。对于临床腋窝淋巴结阳性患者行穿刺病理学检查。
1.3.3 乳腺癌新辅助化疗疗效评价 每2个新辅助化疗周期后采用体检和彩超相结合的方式对目标病灶进行疗效评价:完全缓解(complete response,CR):所有目标病灶消失,任何病理淋巴结的短径<10 mm;部分缓解(partial response,PR):所有目标病灶的直径总和减少≥30%;疾病稳定(stable disease,SD):目标病灶直径总和减少达不到PR标准或目标病灶直径总和增加达不到 PD 标准;疾病进展(progressive disease,PD):目标病灶直径总和增加≥20%并且绝对值增加≥5 mm和(或)出现一个或多个新病灶。其中CR+PR为治疗有效,SD+PD为治疗无效。在患者耐受的情况下,评定为CR或PR者完成新辅助化疗疗程;对不能耐受化疗、评定为PD或SD的患者给予降低化疗剂量和(或)更换化疗方案,可手术患者尽早行手术治疗。评估由3位主任医生协同完成。
1.4 血糖及血清胰岛素检测 入院后监测患者的血糖情况。于空腹状态下抽取患者的外周血3~5 ml测定FPG、糖化血红蛋白、空腹胰岛素等指标水平,计算胰岛素抵抗指数。
1.5 随访 将患者手术日作为随访开始时间,采用门诊和(或)电话随访的方式,随访截止日期为2020年3月1日。对ER和(或)PR阳性患者给予内分泌治疗;根据新辅助化疗前的肿瘤临床分期来推荐是否需要进行辅助放疗。孤立性复发是指发现患侧胸壁或患侧淋巴引流区,包括腋窝、锁骨上下级内乳淋巴结区域出现肿瘤,通过常规检查未发现其它部位存在转移。无病生存率:从随访开始至疾病复发转移或末次随访时间的患者数占总患者数的百分比;总生存率:从随访开始至死亡或末次随访时间的患者数占总患者数的百分比。

2 结果
2.1 两组患者临床资料的比较 与对照组比较,观察组中患者的年龄大、绝经后女性比例高、组织学G2和G3分级的占比高(均P<0.05),完成规范化疗疗程数少于对照组(P<0.05)。两组患者BMI、病理类型、临床分期、腋窝淋巴结转移情况、分子分型、化疗药物和赫赛汀治疗例数的比较差异均无统计学意义(均P>0.05),见表1。
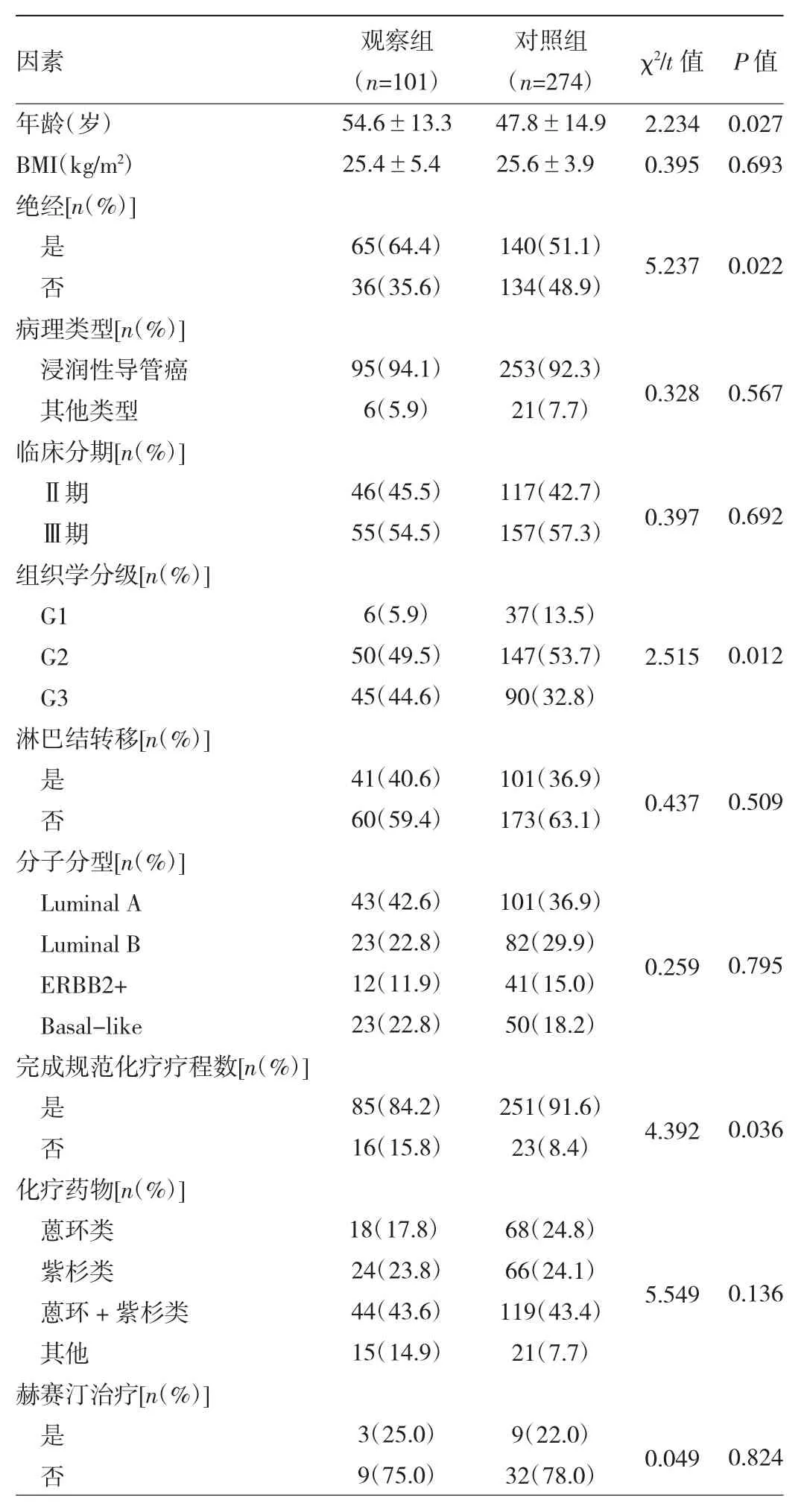
表1 两组患者临床资料的比较
2.2 两组患者血糖指标的比较 观察组FPG、空腹胰岛素、糖化血红蛋白、胰岛素抵抗指数均明显高于对照组(均P<0.05)。见表 2。

表2 两组患者血糖指标的比较
2.3 两组患者新辅助化疗疗效的比较 两组患者CR、PR、PD和SD比较差异有统计学意义(P<0.05),进一步分析发现观察组新辅助化疗有效率为68.3%(69/101),低于对照组的82.5%(226/274),差异有统计学意义(P<0.05)。见表3。同时为进一步评估血糖控制对T2DM患者新辅助化疗效果的影响情况,将观察组中的患者按糖化血红蛋白是否>7%进行分层分析[6],>7%归为血糖控制不佳组,其化疗有效率为60.0%(39/65),≤7%归为血糖控制佳组,其化疗有效率为83.3%(30/36),两亚组新辅助化疗有效率比较差异有统计学意义(P<0.05)。见表4。

表3 两组患者新辅助化疗疗效的比较[例(%)]

表4 观察组患者不同糖化血红蛋白水平对新辅助化疗疗效的影响[例(%)]
2.4 两组患者预后情况的比较 观察组中98例患者随访资料完整,随访时间3~78个月,中位数46个月。孤立复发8例,其中局部复发3例,区域复发5例;远处转移12例,其中骨转移8例,肝转移2例,肺转移1例,多发脏器转移1例;因乳腺癌死亡8例,因糖尿病并发症死亡4例,心脑血管死亡3例。对照组中263例患者随访资料完整,随访时间4~79个月,中位数48个月,孤立复发12例,其中局部复发4例,对侧乳腺癌1例,区域复发7例;远处转移20例,其中骨转移10例,肝转移5例,肺转移3例,多脏器转移2例;因乳腺癌死亡14例,意外坠亡1例,中毒死亡1例,心脑血管死亡4例。观察组无病生存率和总生存率均低于对照组(均P<0.05),见表5。

表5 两组患者预后情况的比较
3 讨论
我国是一个人口大国,随着社会现代化进程的加快,老龄化现象越加明显,其中乳腺癌合并T2DM的发病率越来越高就是其表现之一[8]。临床研究发现T2DM会增加患乳腺癌的风险和缩短乳腺癌患者的无病生存期[9-10],提示乳腺癌合并T2DM可能具有其独特的临床病理特征和预后[4-5]。T2DM以高胰岛素血症和胰岛素抵抗为主要特征[6]。研究结果显示FPG、高胰岛素血症是影响乳腺癌合并T2DM预后独立的危险因素,可能与其活化PI3K/蛋白激酶B途径和丝裂原活化蛋白激酶通路、改变内源性激素、产生大量的自由基和活性氧簇等因素有关[8-10]。目前对乳腺癌合并T2DM生物学特点及T2DM对新辅助化疗疗效影响的相关研究报道较少,而此类人群却在逐年增加,因此研究分析该类患者的临床病理特征及影响其新辅助化疗疗效的相关因素具有重要的临床意义。
乳腺癌和糖尿病均属于慢性消耗性疾病,两者共存时会加重机体的负担,导致患者的抵抗力、耐受力和免疫力进一步下降[11]。较单纯乳腺癌患,合并有T2DM的乳腺癌患者肿瘤体积更大、侵袭性更高[1-3,12-13]。本研究中乳腺癌合并T2DM的患者具有年龄大、绝经后的患者多及组织学分级高等特点,这与Tubtimhin等[14]研究结论相似。本研究两组患者临床分期和腋窝淋巴转移情况无统计学差异,这与前期相关研究结果存在不一致情况[12-13,15-16]。分析原因可能为:本院地处山区,乳腺癌患者普遍的文化水平和健康意识不高,常因触摸到乳房和(或)腋窝肿块才来就诊,较少主动行乳房体检导致筛查发现乳腺癌的比例低,因此T2DM的乳腺癌患者在诊断时其临床分期较对照组患者临床分期晚的可能性不大。
乳腺癌作为一类具有较高异质性的恶性肿瘤,不同的组织病理学特征对新辅助化疗方案具有不同的治疗反应,其治疗效果可通过监测肿瘤大小的变化来进行评估,其中化疗后能达到完全病理缓解的患者具有较好的远期预后[7,17-18]。本研究中两组临床分期、病理类型、分子分型和化疗药物选择上无统计学差异,但乳腺癌合并T2DM患者的新辅助化疗的有效率为68.3%明显低于单纯乳腺癌患者的82.5%,同时根据糖化血红蛋白水平对观察组进行进一步分层分析发现,当患者糖化血红蛋白>7%时,其新辅助化疗有效率为60.0%,而≤7%时患者新辅助化疗有效率为83.3%,两者差异有统计学意义。此外,合并T2DM的乳腺癌患者无论是DFS还是OS均低于单纯乳腺癌患者。这表明合并T2DM的乳腺癌患者其新辅助化疗效果差,其中血糖控制不佳者的化疗效果更差,增高了复发转移的风险从而导致预后不良,这与前期研究证实T2DM是乳腺癌预后不良的危险因素的结论相一致[19-20]。分析其原因:首先研究已证实糖尿病能促乳腺癌的发生、发展[1-3,12-13],同时合并T2DM的乳腺癌患者治疗过程中出现糖尿病相关并发症及心脑血管意外的可能性大,影响患者规范化的抗肿瘤治疗;其次是乳腺癌合并T2DM患者的年龄较大,耐受力明显降低,化疗时产生的不良反应较大,因此化疗疗程中降低化疗药物剂量和(或)停用化疗药物的概率较高[21],这影响了化疗的效果,也是本研究中观察组在化疗疗程数上低于对照组的原因之一;再次本研究纳入样本量少,随访时间短,加之无法排除入组患者存在抗肿瘤治疗上的不足或治疗过度的情况,而这些都会使结论产生偏倚。
综上所述,乳腺癌合并T2DM患者年龄大,以绝经后患者为主,组织学分级高,预后差。合并T2DM是乳腺癌患者预后不良的危险因素,其中血糖控制不佳可能是导致其化疗效果和预后差的重要因素。由于本研究为回顾性研究,样本量小、随访时间短,因此相关的结论还需大样本研究验证。

