高原低氧环境下机体药动学参数变化对临床用药的启示
周杨,朱俊博,李向阳,2*(. 青海大学医学院,西宁 8000;2. 三江源生态与高原农牧业国家重点实验室,西宁 8006)
高原地区具有低气压、低氧、低湿度、低温、昼夜温差大、强紫外线等特殊环境特征,其中低氧对高原地区人类生命活动的影响最为显著。20世纪80年代以来,许多学者开始关注高原低氧条件下机体内药物代谢的变化,在缺氧环境中,人体会产生一系列生理性甚至病理性变化,影响药物在体内的吸收、分布、代谢和排泄过程,导致药动学特征发生改变[1-3]。另外,药物进入机体后,能够在各种酶的催化下进行代谢,生成结构相近的代谢产物。高原低氧条件下,代谢产物量的变化对于代谢产物安全性评价带来了新的思考。近年来,进入高原旅居人群越来越多,然而目前缺乏高原地区临床用药的指导建议,用药剂量与频次还是遵循平原地区的经验与建议,导致其合理安全用药无法得到保障。另外,平原地区确定的代谢产物安全性评估的数据在高原地区也会发生变化。因此,开展高原药物药动学研究,为高原人群合理安全用药提供理论支持成为高原药学和药物代谢研究的热点。本文综述了药动学参数在低氧下的变化,提出了高原地区需要对药物代谢产物安全性进行重新评估的建议,并且为高原地区临床给药方案的调整提供了指导意见。
1 低氧对机体药动学的影响
随着越来越多的人意识到高原地区用药不同于平原地区,许多学者尝试将各类实验动物,比如家兔、大鼠等进行模拟低氧以及高原实地造模[4-5],从而得到相关药动学变化数据,为高原低氧对人体内药动学参数变化提供了一定依据。
1.1 低氧对大鼠药动学的影响
大鼠作为最常用的实验动物,在高原缺氧实验中应用广泛。许多学者将大鼠置于低压氧舱中进行造模,从而探究模拟高原低氧对大鼠体内药物药动学的变化。Gola 等[6]研究发现,将大鼠置于海拔高度相当于7620 m 的低压氧舱处置1 d 后,布洛芬在大鼠体内的半衰期(t1/2)和平均滞留时间(MRT)显著延长了42%和51%,将造模时间延长至7 d 及14 d,发现布洛芬在大鼠体内的代谢变化趋势与前者一致,仍旧表现为MRT、t1/2及表观分布容积(Vd)增大,清除率(CL)降低[7]。将大鼠置于低氧箱(9%O2)持续低氧造模72 h 后发现,芍药苷[8]和罗红霉素[9]的峰浓度(Cmax)与浓度-时间曲线下面积(AUC)均显著降低,而MRT和t1/2变化无显著差异,同时罗红霉素在大鼠体内CL明显增加,其原因可能是药物转运体的功能在低氧条件下发生改变。本课题组通过模拟急性和慢性缺氧实验[10],将大鼠置于海拔高度相当于5000 m 的低压氧舱造模4 d 和30 d 后,对乙酰氨基酚、盐酸二甲双胍的药动学参数发生了显著变化,其中,对乙酰氨基酚急性和慢性缺氧组药动学变化趋势完全一致。与平原对照组相比,急、慢性缺氧组的MRT、t1/2、AUC均显著增加,Vd、CL、消除速率(Ke)均显著降低。另外,相比于平原对照组,急性缺氧使盐酸二甲双胍的MRT、t1/2延长了24.6%和27.8%,差异有统计学意义,而Cmax变化差异无统计学意义;慢性缺氧使盐酸二甲双胍的MRT、t1/2延长了53.6%和56.6%,Cmax降低了25.6%。
近年来高原实地造模研究逐渐增多,Gong等[11]研究发现,相较于正常组大鼠,地西泮及地塞米松在缺氧组大鼠体内达峰时间(Tmax)增大、MRT延长,其中地西泮缺氧组Cmax增加而地塞米松降低,提示缺氧对药物地西泮和地塞米松的体内药动学特征改变并不完全一致,需要对各个具体药物进行研究讨论。不仅如此,不同海拔高度导致机体不同程度的缺氧也会使药物在大鼠体内的药动学参数变化程度不一。
大鼠急进4010 m 高原后,普萘洛尔、呋塞米和丁螺环酮的药动学参数变化显著,其AUC、MRT、t1/2、Cmax均显著增加,CL、Vd均显著降低[12-14];与这3 个药物有所不同的是,醋甲唑胺在大鼠体内的吸收、分布、代谢、排泄未发生变化,氨茶碱的Tmax显著减小[12];甲硝唑的AUC和Cmax分别降低了31.6%和44.5%,CL和Vd分别增加了45.7% 和44.3%[15];美托洛尔的AUC和Cmax降低了15.4%和35.7%,而CL增加了212.5%[16],提示美托洛尔与普萘洛尔虽然同为β受体阻滞剂,但各药物在高原低氧环境中机体内的代谢情况并不一致,需要进一步探究分析。
大鼠急进4300 m 高原后,莫沙比利、硝苯地平、阿莫西林、地塞米松、左氧氟沙星的AUC、Cmax均显著增大,MRT明显延长,CL、Vd均显著降低[17-21],但是这些药物t1/2变化情况有所不同,其中地塞米松的t1/2缩短,阿莫西林、莫沙比利、硝苯地平、左氧氟沙星的t1/2延长。然而并不是所有药物在急进4300 m 高原后的药动学参数变化趋势都是如此,Luo 等[22]研究发现,与平原组相比,诺氟沙星高原组的AUC显著性降低16.04%,Cmax和t1/2显著性降低25.93%、34.02%,MRT延长30.88%,CL、Vd升高23.53%和42.50%。
综上,无论是低压氧舱造模还是高原实地造模,绝大多数药物在缺氧大鼠体内的代谢变化明显,主要表现为AUC、MRT、Cmax增大,CL、Vd降低。主要药动学参数变化见表1。
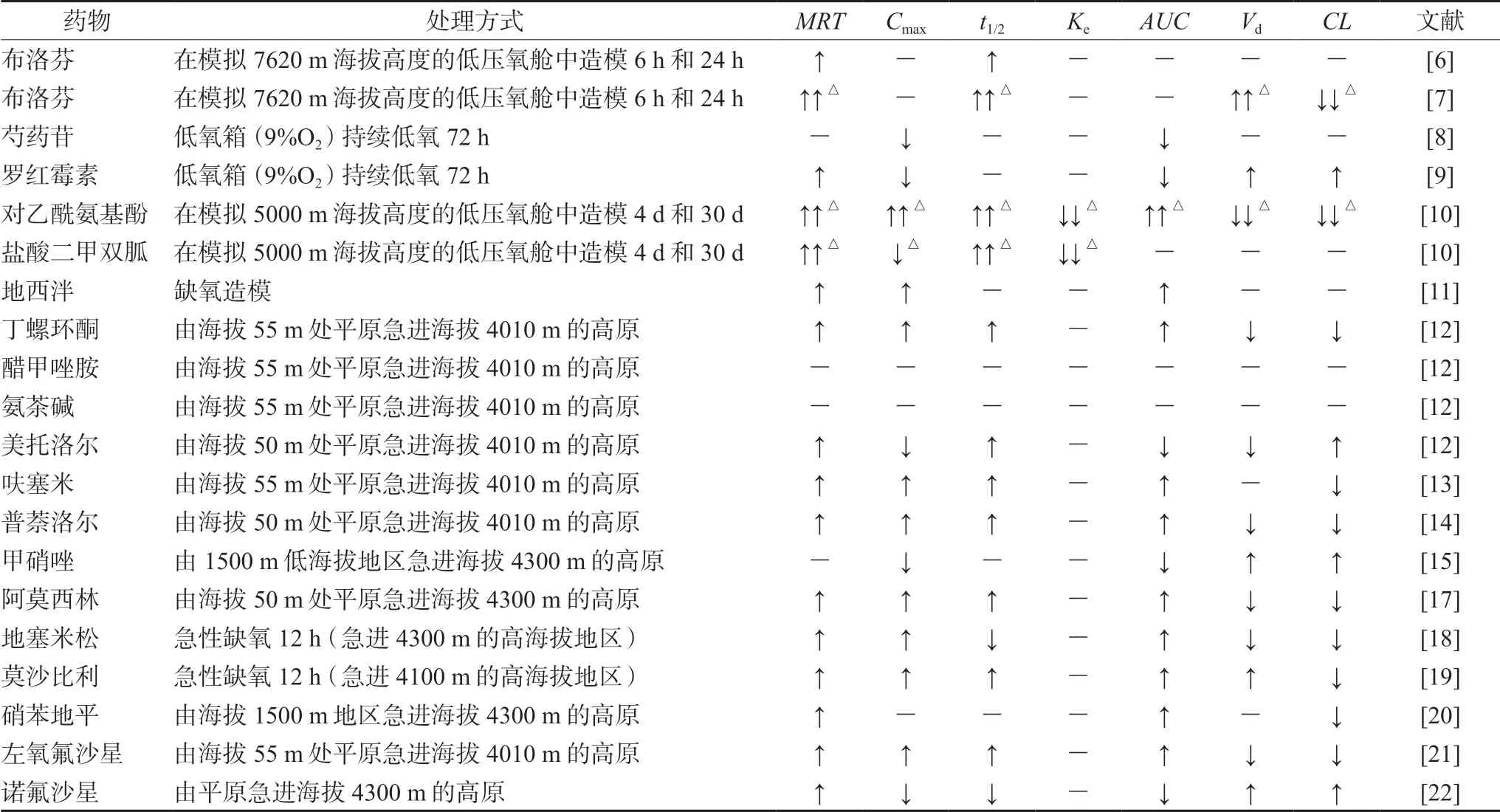
表1 低氧条件下大鼠药物药代动力学参数的变化Tab 1 Pharmacokinetic changes of drugs in rats at hypoxic condition
1.2 低氧对其他动物药动学的影响
除大鼠外,其他实验动物也常用于高原低氧药动学的研究,但由于转运至高原实地存在更高难度和要求,因此大多是在平原地区进行低氧造模。家兔在模拟4572 m 高度的低压氧舱间歇性造模35 h 后,苯巴比妥、乙酰水杨酸、乙酰唑胺和庆大霉素在其体内的t1/2和MRT均显著延长,Ke显著降低[23]。通过模拟高原低氧,将家兔暴露于低氧条件下,苯妥英的AUC增加,CL显著降低[24]。Letarte 等[25]和Perreault 等[26]对低氧血症以及高碳酸血症对茶碱和沙丁胺醇药动学的影响进行探究,发现相对于正常组,低氧血症组家兔茶碱的CL显著降低;沙丁胺醇的t1/2显著提高,Vd增加了2 倍。du Souich 等[27]研究发现,通过模拟高原急性缺氧,比格犬体内地尔硫䓬的药动学特征无显著变化,但是缺氧120 h 后,地尔硫䓬的Vd和CL均降低20%。王晴晴等[28]通过模拟低氧,发现缺氧小鼠体内阿苯达唑的CL降低,AUC增大、Cmax升高。不难发现,各药物在机体内的CL大多呈降低趋势,提示药物在各机体内代谢减慢。主要药动学参数变化见表2。

表2 低氧条件下家兔、犬和小鼠药物药动学参数的变化Tab 2 Pharmacokinetic changes of drugs in rabbits,dogs,and mice at hypoxic condition
1.3 低氧对人体药动学的影响
值得注意的是,药物代谢酶在人体与动物体内的活性和表达并不相同,代谢产物也存在差异,从而导致低氧环境中药物在各机体代谢情况不同。Powell 等[29]研究发现,茶碱在心功能衰竭、慢性阻塞性肺疾病和肺性心脏病的患者体内的CL显著降低了30%~60%,而这些疾病的形成均与急性缺氧相关,所以其推测缺氧会导致机体药物代谢发生变化。这一推论在后续的研究中也得到了证实[30]。至此,人们开始逐渐重视低氧对人体药动学的影响。
为了能得到更加贴合临床的数据,越来越多的学者招募平原健康志愿者到高海拔地区开展药动学试验。试验发现,缺氧程度会对高原低氧环境下药物代谢产生重要影响。在4000 m 海拔以上的地区,Kamimori 等[31]研究发现,缺氧导致吲哚菁绿在志愿者体内的CL和Vd均显著增加,AUC显著性降低;咖啡因的CL显著增加,t1/2明显延长,AUC显著降低。不同于患者,茶碱在急进4500 m高原的健康志愿者体内的药动学参数未发生显著变化,提示急性缺氧并未改变其在健康人体内的代谢情况[32]。乙酰唑胺急、慢性缺氧组CL均显著增加,AUC均显著降低,急性缺氧使Vd显著降低,而慢性缺氧使Vd显著增加[33]。高原急、慢性缺氧使哌替啶MRT显著延长,CL显著降低[34]。一项关于碳酸锂的研究表明,与平原组相比,高原急性缺氧组t1/2、Vd分别增加了64.1%和18.9%,CL降低了24.3%;高原慢性缺氧组t1/2、Vd分别增加了111.4%和35.8%,CL降低了37.3%[35]。
研究发现,平原志愿者在1 d 内急进3600 m高原以及生活半年后,呋塞米和泼尼松龙在体内的代谢均发生改变,呋塞米在高原急、慢性缺氧组志愿者体内Cmax降低,CL增加,t1/2延长,急性缺氧使呋塞米AUC、MRT和Vd均减少,而慢性缺氧反而使呋塞米的AUC、MRT和Vd增大[36]。急、慢性缺氧条件下,泼尼松龙缺氧组的药动学特征变化趋势一致,均表现为AUC、Cmax增大,CL、Vd降低[37]。根据本课题组前期研究,磺胺甲噁唑在进入3800 m 高原的健康志愿者体内的代谢情况发生改变,结果显示,急、慢性缺氧组的AUC分别增加17.8% 和8.0%,t1/2延长11.51%和19.9%,CL降低17.82% 和8.91%[1]。
同时,进入高原人群体内药动学的变化也启示学者对高原世居人群进行相关探究。虽然世居高原人群对缺氧环境有一定习服,但是药物在机体内代谢仍与平原地区不尽相同。而各种族间生活习惯的差异和遗传因素的影响也导致同一药物在不同种族人群中安全性、功效和给药方案有所不同[38]。本课题组研究发现,与平原汉族相比,磺胺甲噁唑和利多卡因在世居高原汉族和藏族志愿者体内的吸收、代谢和消除发生显著变化,两个药的高原组均表现为t1/2、AUC升高、CL降低[2,39]。与此同时,世居高原组之间的磺胺甲噁唑也存在差异,藏族组的AUC比汉族组显著降低10.8%,而利多卡因的药动学参数并无显著差异。目前关于世居高原人群的体内药动学试验较少,仍需更多学者进一步研究探讨。
综上,在高原低氧环境中大部分药物在人体内代谢减慢,药物代谢动学参数主要表现为AUC升高,MRT和t1/2延长,Ke和CL降低,且与在实验动物中的变化趋势基本一致。不同药物在高原低氧环境下药动学参数的变化见表3。

表3 低氧条件下人体药物药动学参数的变化Tab 3 Pharmacokinetic changes of drugs in human beings at hypoxia
2 低氧对药物代谢产物的影响
人体血浆中暴露量占比超过药物相关物质总量10%的代谢产物,在开展大规模临床试验前,有必要对其进行代谢产物安全性评价(metabolites in safety testing,MIST)[40]。而新药在进行代谢产物安全性评估前,无论是毒理模型实验还是人体试验都极少将海拔对机体的影响纳入到实验中进行考量,当某一代谢产物的暴露量在平原地区人体试验中占比未达到总药物暴露量的10%时,该代谢产物往往无需进行临床前毒理实验的研究[41]。然而当药物在高原地区使用时,其在机体内的代谢往往与平原地区不一致,除了原药药动学参数发生变化外,其代谢产物往往也会发生变化,包括代谢途受到干扰、代谢产物暴露量的变化等[42]。研究发现,阿苯达唑的代谢产物阿苯达唑亚砜的AUC在模拟低氧的小鼠体内低于常氧组[28]。在高原缺氧条件下,茶碱的代谢产物1,3-二甲基尿酸、维拉帕米的代谢产物去甲维拉帕米AUC均略低于平原组[32],而磺胺甲噁唑的代谢产物N4-乙酰磺胺甲噁唑在急性和慢性缺氧条件下AUC均升高,其中慢性缺氧变化显著[1]。倘若平原地区低暴露量代谢产物在高原地区增高,这些代谢产物在尚未得到临床前毒理学研究的情况下是否会对机体产生毒副作用犹未可知。因此探究高原低氧条件下,药物代谢产物的变化也显得尤其重要。
另外,动物种属与人体存在差异,当某种代谢产物在人体中的暴露量与动物种属不成比例时,就存在安全性风险[43]。根据药物代谢产物安全性试验指导原则的要求,当某个人体主要暴露代谢物在任何一种实验动物种属有较低的暴露量时,这个代谢物的安全性被认为没有在毒理实验中得到测试[44]。根据目前对母药研究显示,高原低氧对同一种药物在不同物种内的暴露量变化有所不同,呋塞米在缺氧大鼠体内AUC增大了156.21%[13],而在慢性缺氧人体内仅增大了10.02%,在急性缺氧人体内反而降低了9.33%[36];茶碱在缺氧家兔体内的AUC增大了34.17%[25],但是在缺氧人体内并没有显著变化,仅仅降低了1.65%[32],从而说明高原缺氧环境在不同物种内的代谢情况并不一致。所以,药物的代谢产物在各物种内的暴露量也会发生变化,倘若平原地区动物体内低于人体暴露量的代谢产物在高原地区高于人体暴露量,当该代谢产物恰巧是人体主要暴露代谢物,则会出现该代谢产物缺乏非临床毒理实验数据而在高原地区存在用药风险的情况。
3 高原地区临床用药指导
3.1 青藏高原人口及医疗分布现状
高原地区具有低气压、缺氧、低湿度、低温、昼夜温差大、强紫外线等特殊环境特征,其中低氧对高原地区人类生命活动的影响最为显著。根据机体在不同海拔高度的缺氧程度及生理反应,将高原划分为4 个海拔高度:1500 ~2500 m 为中度海拔;2500 ~4500 m 为高度海拔;4500 ~5500 m 为特高海拔;5500 ~8848 m 为极高海拔[45]。青藏高原作为我国海拔最高、面积最广的高原,常居人口达957 万,因此了解青藏高原人口及医疗分布现状更具有代表意义。根据青海西藏两省的统计年鉴[46-48]及各县政府官网数据初步统计得出,青海省共有35 个县设立于高度海拔地区,其中约380 万常住人口,具体县名、海拔及大致人口情况见表4。西藏自治区共有59 个县设立于高海拔地区,其中约282 万常住人口;共有13 个县设立于特高海拔地区,其中约45 万常住人口,具体县名、海拔及大致人口情况见表5。结合第七次人口普查结果,青藏高原近75%的人群生活在高度海拔以上,并且随着经济交往和旅游活动的日益增多,平原人群进入高原地区也越来越频繁。针对这些人群的防护及用药方案的制订对当地医疗机构提出了较高的要求。
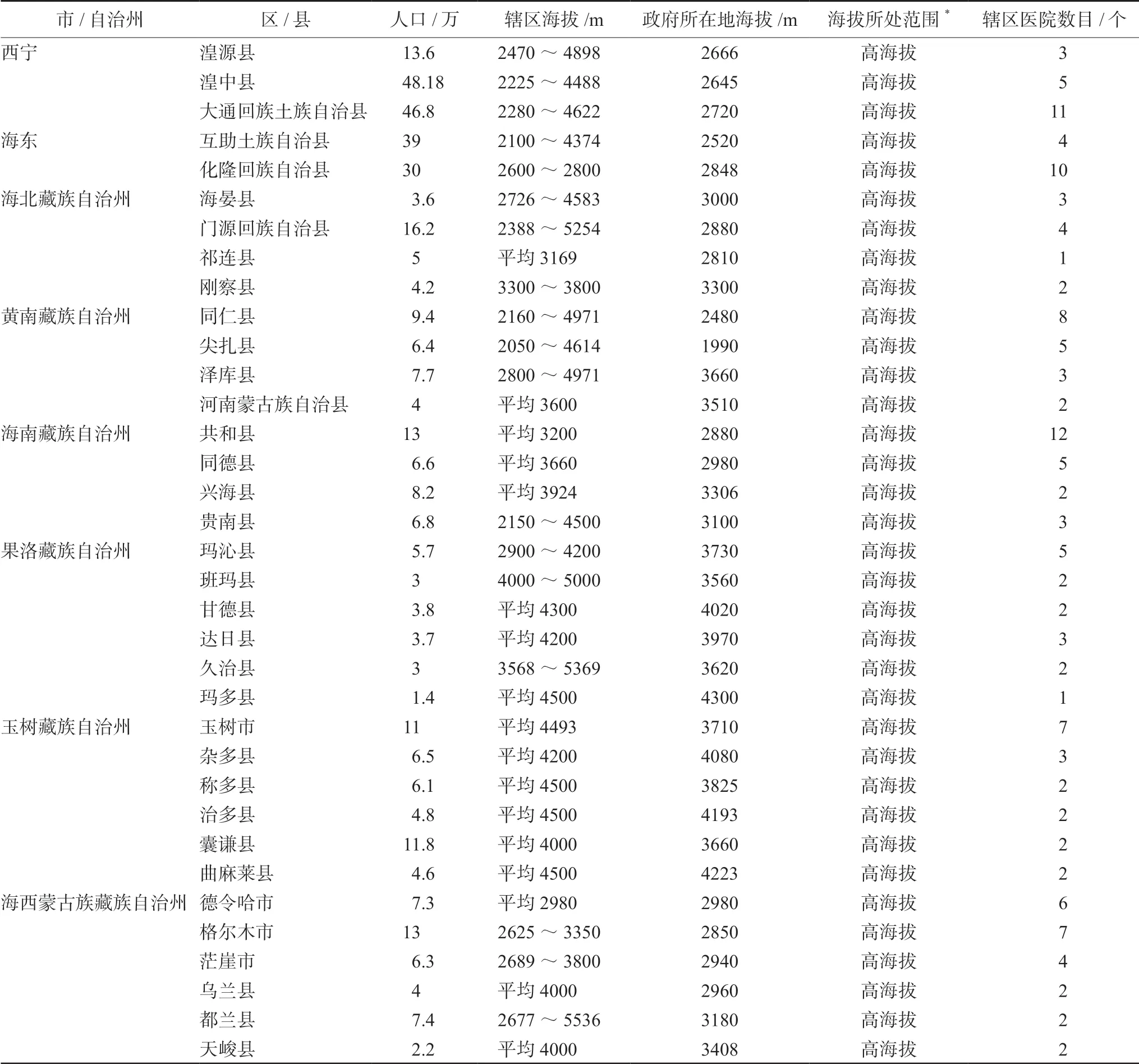
表4 青海省高海拔地区人口及海拔统计Tab 4 Population and altitude at high altitude areas of Qinghai province
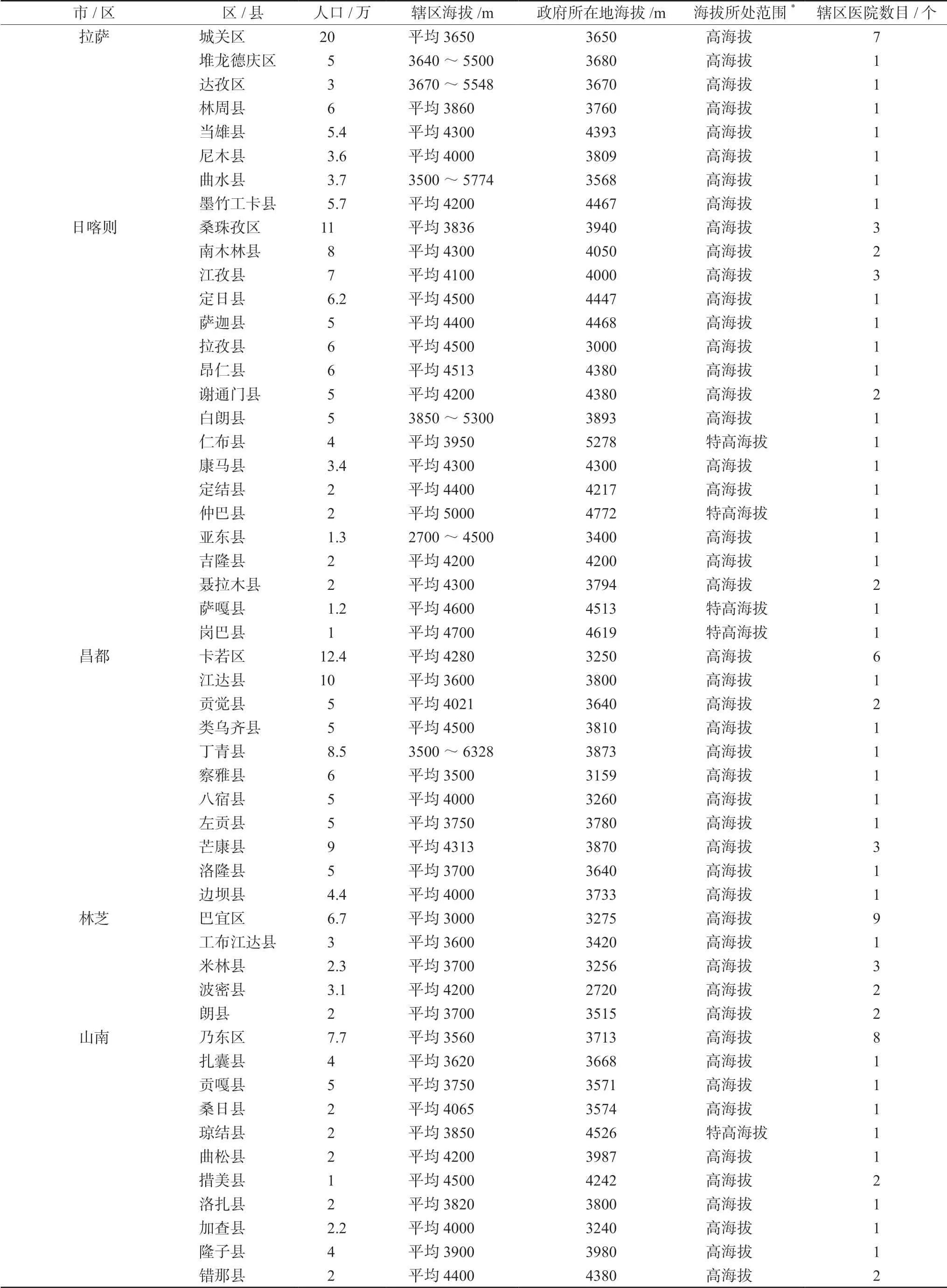
表5 西藏自治区高海拔地区人口及海拔统计Tab 5 Population and altitude at high altitude areas of Tibet autonomous region
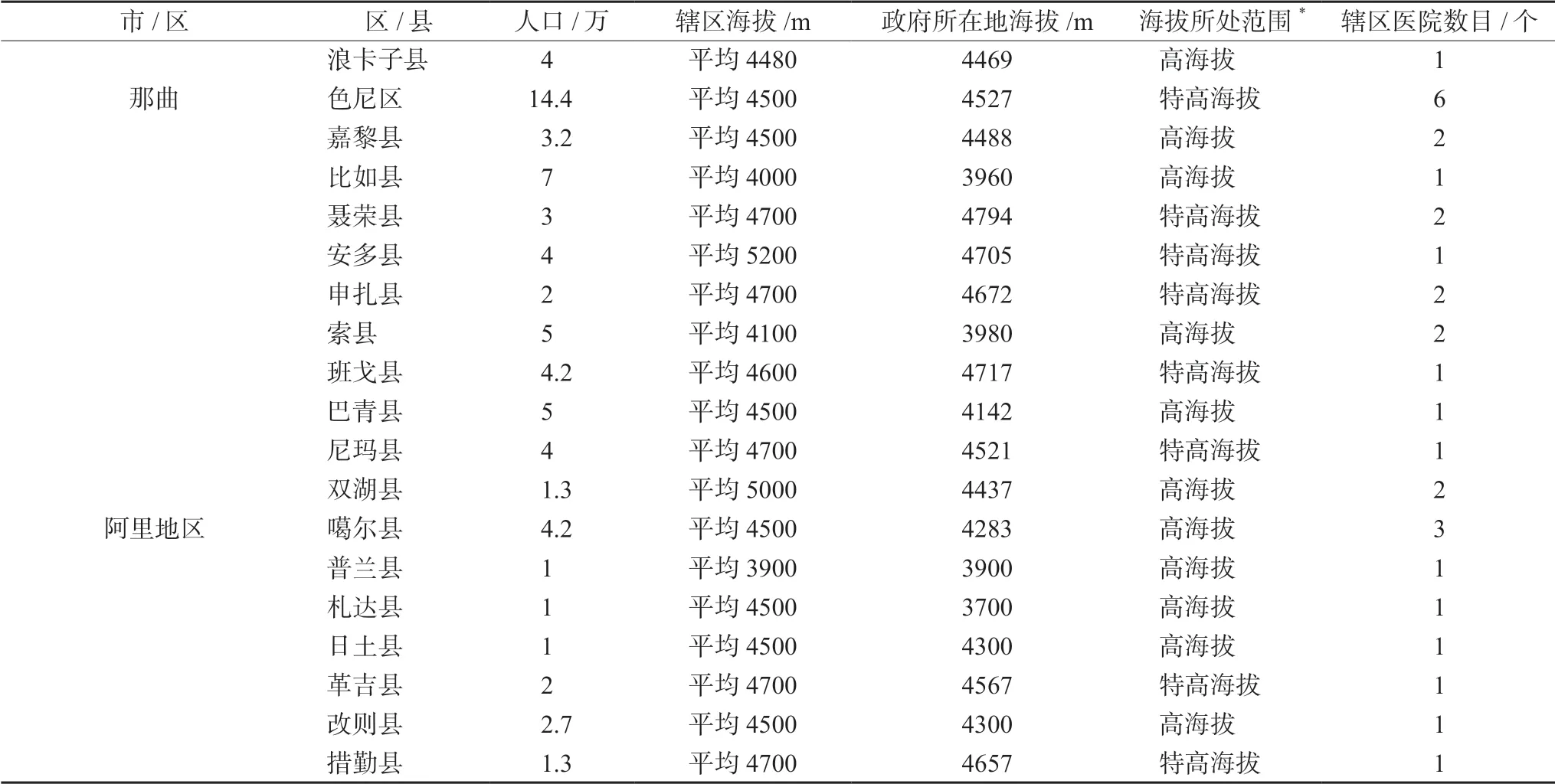
续表5
根据目前对青藏高原高海拔区县医疗力量的初步统计,青海、西藏两省绝大部分高海拔地区都至少满足“一县一院”的医疗配备,即一个县配备有县人民医院或藏医院,且青藏高原地区医院的数目及等级与该区县海拔的高度成负相关,与人口的数量成正相关。但是对于近300 家所处高海拔的医院,几乎没有专门的针对用药方案调整的指南,除个别医师的经验用药外,绝大多数医院仍遵循平原地区的给药剂量和频次,这对于高海拔地区人群的给药存在一定的风险,因此拟出高原地区临床给药的指导建议迫在眉睫。
3.2 高原地区临床用药建议
无论是高原实地还是低压氧舱造模,除个别药物外,大部分药物在各类机体内代谢减慢,主要呈现出AUC升高,MRT和t1/2延长,Ke和CL降低的变化趋势。不仅如此,缺氧时间的长短、海拔高度的不同以及遗传因素的影响导致药物在各机体内代谢情况均有所差异。因此,本文针对高原地区临床用药的方案提出以下建议:
① 在针对高原患者用药时,在参照平原地区给药方案的基础上,绝大多数药物需注意适当降低给药剂量、延长给药间隔、减少给药频次。② 缺氧时间的差异导致机体药动学参数变化程度也有所差别。临床工作者在指导用药前应仔细询问清楚患者进入高原的时间长短,从而对世居、久居及短期旅居高原人群间用药方案进行区别制订。③不同海拔高度导致机体的缺氧程度也所有不同,其缺氧程度往往与海拔高度成正相关[49]。针对青藏高原海拔高度大于2500 m 的107 个县,其用药方案的制订更需因地制宜,在给药剂量的减少幅度、给药间隔的增加程度上积累经验从而提升当地用药合理性。④ 青藏高原少数民族众多,各种族间遗传因素及生活习俗的差异也导致同一药物在不同种族人群中代谢情况有所不同,针对不同民族也需制订不同的给药方案。⑤ 久居及世居高原人群在进入低海拔地区时,其原本的用药方案应及时做出调整,从而避免不合理用药导致的医疗事故。⑥ 仍存在少部分药物在缺氧机体内无需减少剂量甚至需加大给药剂量,高原医护人员应把基础研究中的成果应用到临床实际中,在给药剂量、给药间隔等方案的制订上更加符合当地实情。
4 结语
高原低氧下药动学的研究前期主要集中在大鼠、家兔等动物,且多采用缺氧模型或低压氧舱模拟低氧,难以模拟低湿度、低温、强紫外线等高原特征,无法反映高原的真实环境。机体进入高原地区后,处于自然缺氧环境,机体为应对低氧通过外周化学感受器,间接刺激呼吸中枢引起早期通气量增加,以及后期红细胞、代谢酶等机体的变化都是持续进行的一个过程,而采用低压氧舱等方式模拟高原环境,实验动物常常需要进行处置,即使在大型模拟舱内,对动物进行处置时也需将饲养舱模拟海拔降至不影响人类活动的高度,这便不能保证整个实验过程中动物始终处于稳定的海拔,从而造成间歇缺氧,导致实验结果出现差异[50-51]。
目前对高原低氧环境下,药动学参数发生变化的机制研究主要集中于Ⅰ相药物代谢酶CYP450 和ABC 药物转运体,如低氧会使代谢酶CYP1A1、CYP1A2、CYP2E1 和CYP3A4 的活性和表达降低,CYP3A6 和CYP2D6 的活性和表达升高[52-54];低氧条件下,肝脏及肠组织中MRP2、PEPT1、OATP1B1、OAT1、OCT1 等转运体的表达均显著升高[55-56]。这些酶和转运体表达的变化也均围绕核受体[57-58]和细胞因子[59-60]的调节进行。在低氧环境中,Ⅱ相药物代谢酶和可溶性载体(SLC)转运体表达及功能到底如何变化,除核受体和细胞因子外,是否还存在其他调节机制都尚未可知,值得进一步研究探讨。
药物在体内的代谢产物,若超过总药物暴露量的10%时,按照代谢产物安全性评价指导原则,需要进行代谢产物的非临床安全性评估[44]。而在平原地区进行药物暴露量实验时,往往忽略那些低暴露量的代谢产物。这些代谢产物受高原缺氧的影响,其暴露量可能增大超过总体药物暴露量的10%,因此增大了高原地区人群的用药风险。目前为止,对高原地区药物代谢产物的研究较少,这将是高原药学研究的又一重点内容。
针对目前高原地区临床用药的现状,本文提出应结合患者所处海拔高度、患者缺氧时间及患者种族进行综合考虑,在平原地区的用药指南上,大多数药物需减少给药剂量、增大给药间隔等建议。然而在面对实际情况时,仍存在以下具体问题亟需解决:① 不同民族间用药差异的区别研究较少,现有的研究间存在争议,具体的变化情况需进行更多药物的多民族研究试验;② 各海拔高度及不同缺氧时间导致的机体缺氧程度无法量化,且实验动物与人体间存在差异,给药剂量的具体调整方案仍需临床工作者进一步探究;③在临床实际给药方案制订时,给药剂量的减少幅度和给药间隔的增大程度较难把控,需要对患者进行血药浓度监测才能达到较好的效果,而此项工作患者依从性较差,且对高原各县的医疗力量提出了更高的要求;④ 久居及世居高原人群由于长期缺氧,对缺氧环境已经产生一定习服,此类人群返回低海拔地区接受治疗时用药方案是否与平原地区人群一致犹未可知,仍需研究总结。

