透明细胞汗腺瘤研究进展
蒋 鑫,吴学优,窦嘉辰,邹勇莉
透明细胞汗腺瘤(clear cell hidradenoma)是一种源自大汗腺或小汗腺的良性皮肤附属器肿瘤,在良性附属器肿瘤中占6.56%,是汗腺瘤最常见的亚型[1,2]。过去曾被称为透明细胞肌上皮瘤、结节性汗腺瘤、透明细胞型外泌汗腺腺瘤、实性囊性汗腺瘤、汗腺末端螺旋瘤及汗孔汗管瘤[3]。该病多见于女性,男女发病率为2:1,平均发病年龄为37.2岁[4]。也有发生于儿童的报道[5]。
1 发病机制
目前该病发病机制不清,既往研究发现透明细胞汗腺瘤存在t(11;19)(q21;p13)易位所致的TORC1-MAML2基因融合,推测TORC1-MAML2融合基因的表达与汗腺瘤透明细胞化相关。Kyrpychova等[6]研究发现47.6%的汗腺瘤存在TORC1-MAML2融合基因,TORC1-MAML2融合基因能够影响与上皮肿瘤发生相关的cAMP/CREB和Notch靶基因的表达,但t(11,19)易位与皮肤汗腺瘤的细胞类型无明显相关性。近年来,研究发现透明细胞汗腺瘤存在CRTC3-MAML2融合基因,其透明细胞和鳞状细胞存在MAML2基因重排,推测MAML2基因重排可能与透明细胞囊实性比例相关[7,8]。
2 临床表现
透明细胞汗腺瘤好发于头部、上肢、躯干,其中以头皮最常见,也有发生于足部和淋巴结的报道[9,10],甚至发生于接种卡介苗的瘢痕上[11]。皮损通常表现为单发的单叶或多叶状的实性或囊性结节,生长缓慢,直径0.5~3 cm,呈肉色或红色,质实,表面光滑,中央有破溃倾向,可有黏性、浆液性或血性分泌物排出[12,13]。临床常伴有出血、触痛、烧灼感等自觉症状。外伤后发病多见,电烧灼及放射可促使其增大,也有孕期因激素波动致瘤体迅速增大的报道[14]。
3 诊断及鉴别诊断
近年来,已有多种检测方法应用于透明细胞汗腺瘤的辅助诊断。影像学方面,超声主要表现为皮下椭圆形无回声或低回声团块,边界清楚,囊内可见分隔。部分患者可观察到突出囊壁的高回声三角区,其内血流信号丰富[15,16]。电子计算机断层扫描(CT)显示瘤壁和中心部分呈不规则强化。磁共振成像(MRI)显示肿瘤组织的囊性部分T1呈低信号,T2呈高信号,增强后其瘤壁、分隔、中心部分呈不规则强化[17]。透明细胞汗腺瘤在皮肤镜下常表现为白色、粉色、蓝灰色或粉蓝色背景,可见红色腔隙样结构、溃疡以及不规则的血管[18,19]。细胞学方面,针吸细胞学检查也用于透明细胞汗腺瘤的诊断[20]。随着分子诊断学的发展,TORC1-MAML2、TORC3-MAML2融合基因能否做为透明细胞的标志物也引起了人们的广泛关注[8]。
该病的诊断主要依靠组织病理学检查,镜下肿瘤组织位于真皮层,可与表皮相连,也可扩展至皮下脂肪层,境界清楚,有或无包膜,大部分为上皮细胞的实体团块(图1a)。瘤体呈分叶状或囊性增生,其内可见较大的囊腔和管腔,囊腔面可见立方形细胞或柱状分泌细胞,偶见灶性顶浆分泌。若囊腔由排列方向紊乱的瘤细胞包绕,提示此囊腔为瘤细胞变性所致。瘤细胞主要有两型:一型为较大的空泡化透明细胞,圆形,核小、深染且偏于一侧,胞膜清楚,胞质内因含丰富的糖原而呈透明状;另一型为多角形或梭形的类似汗孔瘤的小细胞,核圆或细长,位于细胞中央(图1b)。两型瘤细胞比例不一,可有中间过度型。少数患者还可观察到第三种瘤细胞,即黏液杯状细胞[21]。此外,可见到其他类型细胞,如鳞状细胞和嗜酸性细胞[2]。瘤体周边偶见类似于末端汗管的导管样腔隙,管腔衬以PAS阳性的护膜及呈放射状排列的瘤细胞。局部偶尔出现非典型性特征,包括核多形性和染色质浓染、巨核、巨细胞形成、有丝分裂等。
免疫组化染色显示肿瘤细胞表达AE1/AE3、EMA和CEA,也有报道CK、S-100蛋白、SMA阳性表达[3,22,23]。研究发现部分透明细胞汗腺瘤类似于汗孔瘤的小细胞表达SOX10,透明细胞不表达或部分表达,提示可能存在小汗腺导管分化;同时SOX10在一定程度上有助于附属器肿瘤和基底细胞癌的鉴别,但不能提示其来源于大汗腺还是小汗腺[24]。由于该病的免疫组化染色缺乏特异性,组织病理诊断需要以HE染色做为基础。
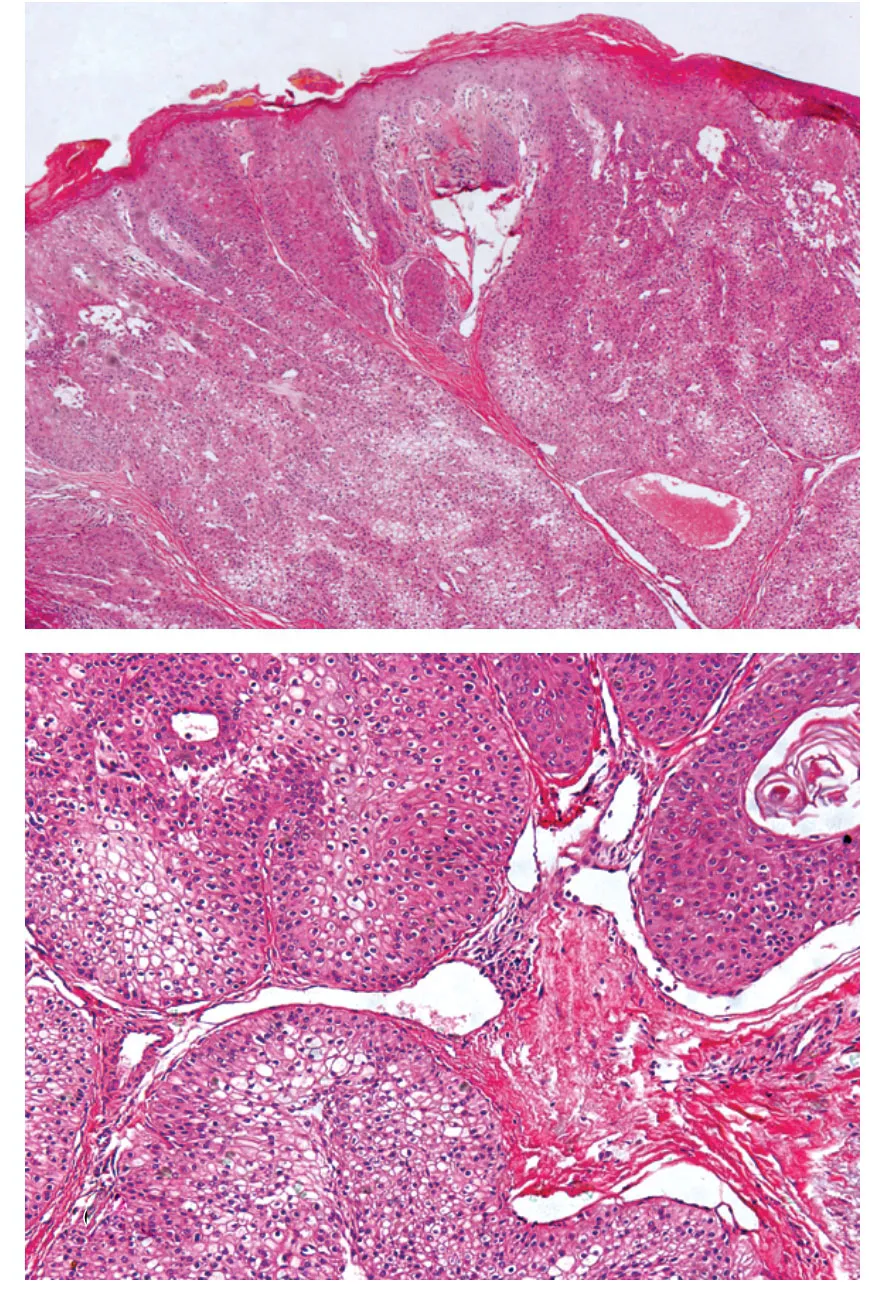
图1 透明细胞汗腺瘤皮损组织病理(HE染色)
透明细胞汗腺瘤无特异性临床表现,组织病理学上需与其他包含透明细胞的皮肤肿瘤相鉴别,如外毛根鞘瘤、毛鞘棘皮瘤、皮脂腺腺瘤、小汗腺汗孔瘤、透明细胞汗管瘤、皮肤混合瘤、鳞状细胞癌、转移性肾透明细胞癌等[25,26]。外毛根鞘瘤好发于成年男性面部,呈表面角化的结节或斑块,组织病理表现为一个至数个与表皮相连的肿瘤小叶向真皮延伸,瘤团主要由向外毛根鞘分化的上皮细胞组成,周边基底样细胞排列成栅栏状。毛鞘棘皮瘤:好发于成年人上唇,表现为中央有毛孔样开口的单发丘疹,组织病理见毛囊漏斗部明显扩大,呈不规则分枝状,囊壁增厚呈分叶状团块,突向周围,可向毛囊分化。皮脂腺腺瘤:好发于老年男性面部或头皮,为圆形肤色或蜡黄色结节,组织病理可见与正常皮脂腺周边相同的细胞和成熟的皮脂腺细胞构成的皮脂腺小叶。小汗腺汗孔瘤:好发于成年人掌跖部位,为圆顶状隆起性结节,组织病理见立方形样肿瘤细胞,管腔狭窄。透明细胞汗管瘤:好发于青春期女性的眼睑、外阴或播散全身,为针尖至绿豆大小丘疹,真皮浅层见导管、小囊腔及由上皮细胞组成的小细胞巢。皮肤混合瘤:好发于20~40岁男性头、颈部,为正常肤色的皮内或皮下分叶状结节,组织病理见肿瘤组织由上皮和间质两种成分组成,可见类似于树枝样的分枝状管腔或均匀一致的小圆管腔,无顶浆分泌和毛囊、皮脂腺分化。鳞状细胞癌:临床多见于老年人头皮、面部、颈部等曝光部位,常表现为结节、溃疡性损害,组织病理见鳞状细胞异形性明显,可见角珠及角化不良细胞,缺乏管腔分化。转移性肾透明细胞癌:二者在形态学上十分类似,皮肤转移性肾透明细胞癌肿瘤细胞胞质透明,核小而深染,间质血供丰富,囊性部分可有导管分化,仅凭HE染色难以区分,PAX-8、CEA、vimentin免疫组化染色有助于二者的鉴别[27]。
4 治疗
透明细胞汗腺瘤属良性肿瘤,治疗首选局部外科切除,激光治疗和外科切除病变组织,祛除不干净易复发[13,28]。对于组织病理学检查怀疑恶变的透明细胞汗腺瘤需要扩大手术范围,手术切缘距肿瘤2~3 cm[29]。Tolkachjov等[30]发现Mohs显微外科手术相对于传统的局部扩大切除更为安全,更有利于术后恢复和降低复发率。恶性透明细胞汗腺瘤十分罕见,少数患者可转移至淋巴结、肺、骨骼、脑、肝脏等[31,32]。一些组织病理学上表现为良性的透明细胞汗腺瘤也可累及淋巴系统[33]。当存在一些高危因素,包括外科切除边缘阳性、深部组织及真皮淋巴结浸润等,可考虑术后局部放疗以降低复发的风险[34]。目前主要以氟尿嘧啶类药物为一线化疗药物,二线药物包括多柔比星、环磷酰胺、长春新碱等[35]。据报道,部分恶性透明细胞汗腺瘤对放疗和化疗并不敏感[28]。
5 结语
总而言之,透明细胞汗腺瘤是一种良性的皮肤附属器肿瘤,其临床缺乏足够的特异性,多数皮肤科医师对该病认识不足,容易误诊。通过上述介绍,希望能够提高该病的诊疗水平。

