剪切波弹性成像与彩色多普勒联合诊断乳腺纤维上皮肿瘤的临床实践
冯瑞卿,傅仲带,曹磊,欧妍妍,黄健东
乳腺纤维上皮病变是需要空心针组织学活检(CNB)诊断的常见的病,包括纤维腺瘤(fibroadenomas,FAs)和叶状肿瘤(phyllodes tumors,PTs)[1],其中前者占大多数,后者占所有乳腺肿瘤的不到1%[2]。纤维腺瘤可进行非手术治疗,甚至部分可自行消退[3]。相比之下,叶状肿瘤可以是良性、交界性或恶性病变[4]。考虑到许多不同的治疗方法,临床中准确地诊断叶状肿瘤至关重要。然而,一般的二维灰阶超声由于重叠的影像学特征,如椭圆形、边缘局限性或低回声,较难充分区分纤维腺瘤和叶状肿瘤[5,6]。虽然超声引导下的CNB(US-CNB)被认为是术前诊断乳腺肿块的最佳方法,但由于CNB 取标本有限,仅显示部分病变,可能无法作出明确诊断[1,7,8]。
超声弹性成像和彩色多普勒超声(color-doppler-US)(简称彩超)作为辅助成像工具,被用来提高传统B 型超声对乳腺病变的诊断性能。剪切波弹性成像(shear wave elastography,SWE)是高度可重复性的并以千帕(kPa)或米每秒为单位量化组织弹性[9]。最近的研究报道,在B 超声中加入SWE可提高其乳腺良恶性病变的诊断性能[9,10],SWE联合彩超检查对乳房纤维腺瘤和叶状肿瘤的具有诊断价值[11],本研究的目的是SWE 和彩色多普勒超声联合应用对乳腺纤维上皮肿瘤准确性提供临床资料。
1 材料与方法
1.1 研究对象
采用回顾性研究方法,选择2017年8月至2019年5月在我院因乳腺肿块进行乳腺超声诊断或筛查怀疑乳腺乳腺纤维上皮肿瘤的患者,所有患者经过US-CNB 检查或者最终手术确证。截止研究日期,共发现乳腺纤维上皮肿瘤59 例,包括纤维腺瘤43 例(纤维腺瘤组)和叶状肿瘤16 例(叶状肿瘤组)。纳入标准:①由US-CNB 诊断为乳房纤维腺瘤或叶状肿瘤或乳腺纤维上皮病变,接受外科切除或US-CNB 的患者;②以前接受过US-CNB 诊断为纤维腺瘤的患者至少经过半年随访显示稳定;③患者均接受了普通超声、剪切波弹性成像和彩色多普勒检查。排除标准:有乳腺癌手术史、有乳腺癌家族史、先前被诊断为高危病变的妇女。纳入标准的59 例患者(59 个病灶)的基本临床和影像学特征见表1。
1.2 超声仪器与方法
所有患者同时接受B超和乳房X光检查。双侧全乳腺常规B 超检查(日立HIVISIONPreirus),获得每个乳腺病变至少两个正交的(横向和纵向或径向和反辐射平面)B 型超声图像。B 型乳腺超声的参数设置为:动态范围65 dB,组织调谐器1480 m/s,二维增益66%,帧频48 Hz。根据B 超或乳腺X检查得出乳腺影像报告与数据系统(BI-RADS)分类。根据患者情况,进行活检的患者包括:47 例BI-RADS≥4a、4 例BI-RADS 3 但可触及肿块、5 例BI-RADS 3 但 进行性增大、3 例BI-RADS 3 患 者自行要求活检。
常规B 型超声检查后,上述患者进行剪切波弹性成像和彩超检查。使用剪切波弹性成像设置为:在渗透性差的情况下选择渗透模式。组织弹性进行量化包括平均弹性(mean stiffness)和最大弹性(maximal stiffness)。彩色多普勒超声检查设置如下:中墙滤波器,脉冲频率700 Hz,每秒16 帧的帧速率,动态范围64 dB。
1.3 评价指标、组织病理学分析
评估主要指标包括:US-CNB 和切除活检结果之间病理诊断的一致性或不一致性;比较两组患者年龄、病灶大小、组织平均弹性(E 平均)和最大弹性值(E 最大)及彩超显示组织血管密度。评估US-CNB、外科切除标本的组织病理学特征,包括细胞数量、异型性、有丝分裂、组织碎裂和肿瘤边缘[1]。US-CNB 结果分为纤维腺瘤、纤维上皮肿瘤、叶状肿瘤。当CNB 标本显示出不确定的叶状肿瘤特征时,视为可疑纤维上皮肿瘤。手术切除后的病理结果直接诊断纤维腺瘤或叶状肿瘤。
1.4 统计学分析
采用SPSS 20.0软件进行统计分析。所有数值数据均通过Kolmogorov-Smimov 拟合优度检验进行正态分布检验,非正态分布数据进行Mann-WhitneyU检验,计数资料数据采用卡方检验或fisher 精确检验进行分析。计算B 超、SWE(E 平均和E 最大)和彩色多普勒超声的敏感度、特异度、准确度、阳性预测值(PPV)和阴性预测值(NPV)和ROC曲线下面积(AUC);比较B 超与SWE 彩超声联合使用下的AUC、敏感度、特异度、准确度、PPV 和NPV。P<0.05为比较的差异有统计学意义。
2 结 果
2.1 乳房纤维腺瘤和叶状肿瘤的临床与超声特征
纤维腺瘤组和叶状肿瘤组的临床和影像学特征见表1。叶状肿瘤组病变的平均大小明显大于纤维腺瘤组(22.3 mm vs. 11.4 mm,P<0.05)。B 超检查结果中,叶状肿瘤组的不均匀回声比纤维腺瘤组更多(81.3% vs. 25.6%,P<0.05)。两组间其他B 超表现无显著性差异。叶状肿瘤组BI-RADS 分类高于纤维腺瘤组(P<0.05)。叶状肿瘤的组织平均弹性值和最大弹性值均显著高于纤维腺瘤组(59.7 kPa、70.6 kPavs. 14.9 kPa、20.2 kPa,P<0.05)。另一方面,纤维腺瘤组较叶状肿瘤组的血流信号低(无血管或单血管,P<0.05)。
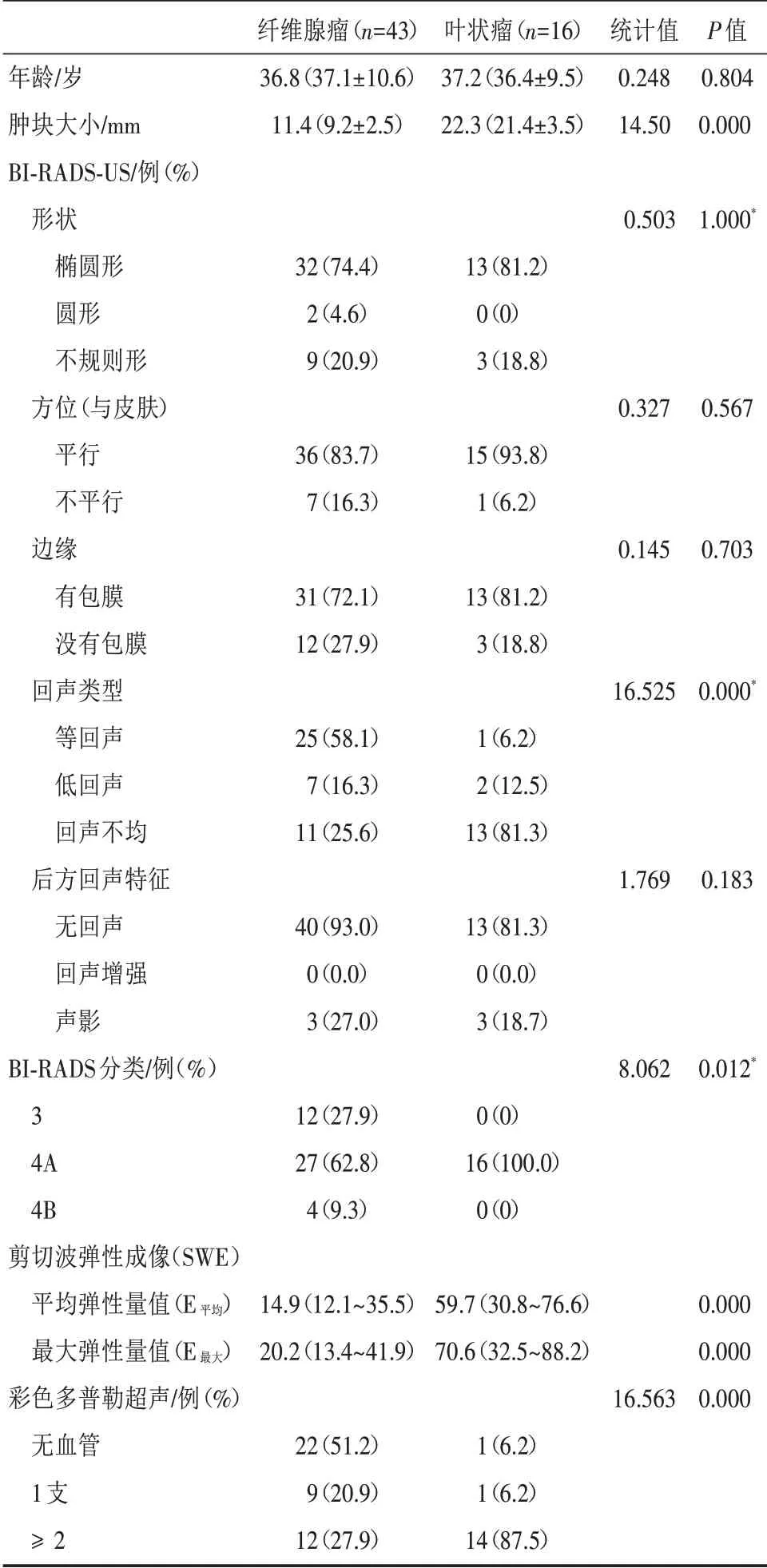
表1 59 例乳腺纤维上皮病变特点分析
2.2 B 超、SWE 特征和彩超比较
表2 总结了B 超、SWE 特征和彩超区别纤维腺瘤和叶状肿瘤的诊断性能。彩超和SWE 的AUC 值均高于B 超检查,但无统计学意义;平均弹性值的特异性和准确性明显高于B 超检查,其中最大弹性值的特异度也明显高于B 超检查。平均弹性值和最大弹性值的敏感性均低于B 超检查。彩超与B 超检查相比,灵敏度相同,但其他诊断性能值较高。
2.3 联合SWE 检查的敏感度、特异度、准确度
B 超检查单独与SWE 或彩超检查相比,以平均弹性值>40 kpa或高血流信号或最大弹性值>48 kPa或高血流信号为标准的SWE 和彩色多普勒超声联合应用可将敏感性和NPV 提高到100%(表2)。与单纯B 超相比,使用平均弹性值和最大弹性值的SWE 和彩超的两种联合检查显示出更大的AUC 和更高的敏感度、特异度、准确度、PPV 和NPV(表2)。与B 超相比,联合应用SWE 和多普勒超声,平均弹性值和最大弹性值在鉴别可疑病例方面显示更大的AUC 和更高的诊断价值。
3 讨 论
在本研究中,纤维腺瘤显示SWE 的定量特征值(组织平均弹性值和最大弹性值)明显低于叶状肿瘤,这表明纤维腺瘤可能比叶状肿瘤具有更小的硬度。这些结果与文献报道一致[12]。叶状肿瘤的组织学特征是基质比叶状肿瘤丰富,细胞数量多[1],因此,叶状肿瘤往往比纤维腺瘤更硬或更坚固。叶状肿瘤和纤维腺瘤是由上皮和间质增生的双向分化肿瘤[13],因此,具有重叠的组织学特征[14]。这可能也是叶状肿瘤组和纤维腺瘤组组织平均弹性值和最大弹性值之间存在大量重叠的原因,导致出现SWE 的假阳性或假阴性结果,这也符合其他研究报告[6,15]。尽管有可变的特征(如阻力指数、搏动指数或收缩期峰值流速),但彩色多普勒超声也不能明确区分断纤维腺瘤和叶状肿瘤。纤维腺瘤较叶状肿瘤显示出明显低的血流信号是鉴别诊断的有利条件。
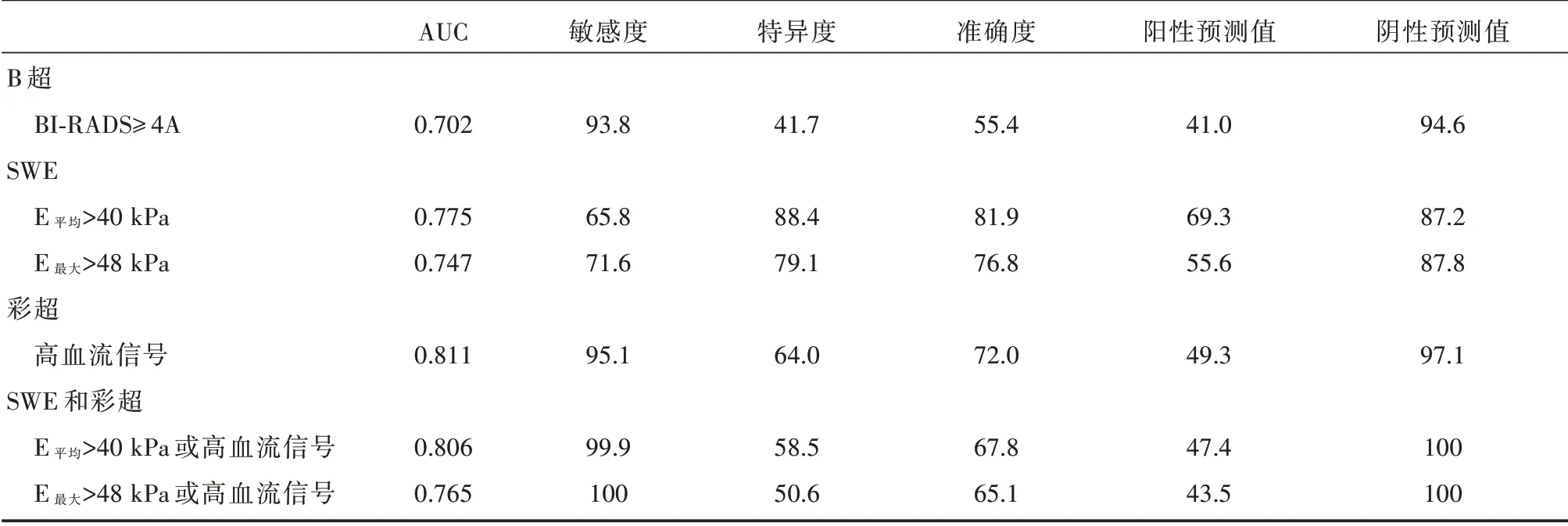
表2 SWE 和彩色多普勒超声对叶状瘤(n=16)和纤维腺瘤(n=43)的诊断价值(%)
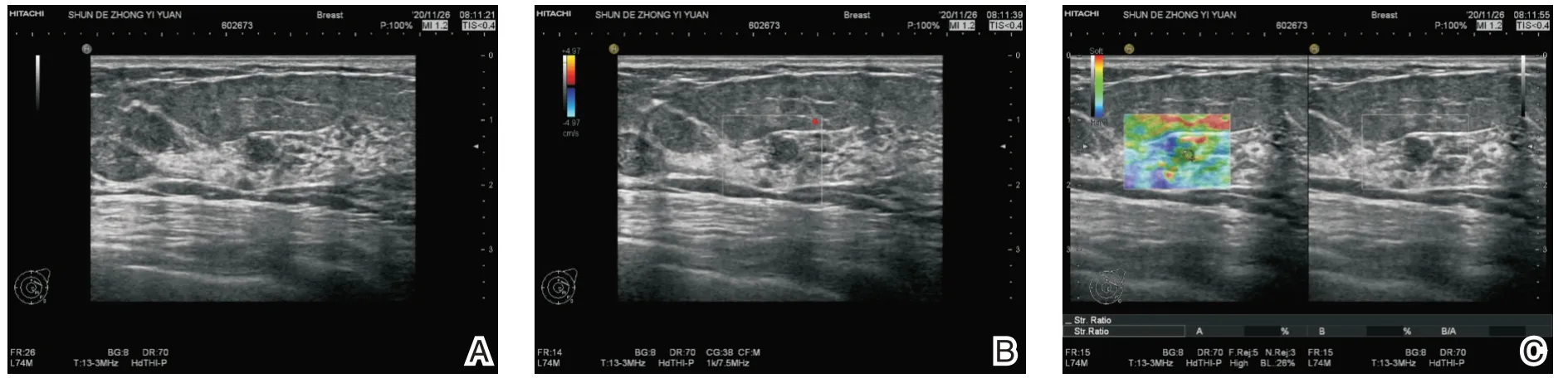
图1 39 岁女性,手术切除证实为叶状肿瘤 A. 显示1.5 cm 乳腺肿块,BI-RADS 分类4a;B. 彩超显示稍丰富血流信号;C.横波弹性成像图像显示E 平均为64.3 kPa,E 最大为77.9 kPa
不均匀的回声模式、肿块形态学是常规的B超声的优势,有助于区分纤维腺瘤和叶状肿瘤[16]。不均匀回声是乳房在叶状肿瘤的常见B 超特征,反映了间质不均匀或内部囊性结构[6,16],然而,不均匀回声模式不能被视为叶状肿瘤的特异性或病理学特征,因为在纤维腺瘤中可能观察到[6,16]。传统的B 超在鉴别维腺瘤和叶状肿瘤的价值有限。本研究中,比较B 超和彩超检查,SWE 表现出较高的特异度和较低的敏感度;与单纯B 超相比,SWE和彩色多普勒超声联合应用具有更高的诊断价值,然而,SWE 与彩色多普勒超声联合应用的PPV仍不高。这些结果表明,在鉴别乳房纤维腺瘤和叶状肿瘤时,SWE 和彩超可能无法取代普通B 超作为主要诊断工具。
在本研究中,所有30 例经US-CNB 诊断的可疑病例都接受了随后的手术,其中14 个病灶经术后病理诊断为叶状肿瘤,16 证实为纤维腺瘤,这16 例可疑病例可被视为进行了不必要的手术。基于这些结果,联合应用SWE 和彩超可以帮助临床医生在术前区分乳房叶状肿瘤和纤维腺瘤,其NPV 为100%,可以减少不必要的诊断性切除手术。在诊断乳房纤维上皮病变时,肿瘤组织的弹性和血流信号信息可以补充US-CNB 的缺点。对于平均弹性值>40 kPa 和低血流信号的可疑病灶可以定期不手术观察。
综上所述,乳房叶状肿瘤和纤维腺瘤的SWE和彩色多普勒超声特征有显著性差异,前者比后者的组织硬度低、血管密度低。结合SWE 和彩色多普勒超声可以帮助US-CNB 的准确性。本研究的样本量相对较小是本研究局限性,半年的定期观察时间太短,相关病例仍然在随访中,也不能完全排除作者或研究者者在进行SWE 和彩超操作时存在观察有误。

