基于产妇和胎儿因素构建新生儿窒息风险评分系统
郭学齐 兰晓红 陈艳
新生儿窒息是指新生儿出生后1min内未能建立起规律呼吸或无自主呼吸,其可能因素包括产前、产时、产后等多方面[1]。据研究报道,国内新生儿窒息发病率约为4.7%~8.9%,其中25%存活窒息儿会出现永久性脑损害,是新生儿致伤、致残的重要原因之一[2-3]。尽管新生儿窒息危害严重,但如果能够及时发现并经过合理治疗,一般预后良好。目前国内外公认根据包括心率、呼吸节律、皮肤颜色、肌张力、喉反射等五项内容的Apgar评分来诊断新生儿窒息。但是这五项指标是基于新生儿产后的指标进行评分的,存在一定的滞后性。及早诊断新生儿窒息意义重大,因此,有必要基于产妇及胎儿的指标来早期识别新生儿窒息高风险个体。风险评分系统能够对疾病风险做出定量评估,作为一种工具现已被广泛应用于疾病管理和预防之中,便于医护人员针对高危患者采取更有个体化的预防措施[4-5]。本研究旨在依据影响新生儿窒息的产前高危因素建立个体化风险预测评分系统,以帮助医护人员早期系统地筛选出高危新生儿窒息患儿,以便有针对性地采取预防措施。
1 资料与方法
1.1 一般资料 回顾性收集本院产科2018年9月1日至2019年10月31日间分娩的153例窒息新生儿作为病例组,选取同时期分娩的2237例非窒息新生儿作为对照组。本研究已经通过本院伦理委员会审核。
1.2 方法 通过电子病历收集相关临床资料,包括:新生儿性别、产妇年龄、既往怀孕次数、剖宫产、妊高症、宫内感染、母体贫血、妊娠期糖尿病、产妇有基础疾病、胎膜早破、前置胎盘、脐带绕颈、羊水污染、低出生体重儿、产程异常、胎儿宫内窘迫等。
1.3 诊断标准 根据包括心率、呼吸节律、皮肤颜色、肌张力、喉反射等五项内容的1min Apgar评分诊断新生儿窒息[6]。评分总分共10分,<8分即诊断为新生儿窒息。
1.4 统计学分析 采用 SPSS 22.0统计软件。计数资料以n或%表示,采用χ2检验或F精确检验;计量资料依据正态性采用t检验或者非参数秩和检验。对两组患者先进行Logistic单因素分析,有统计学意义的则纳入Logistic多因素分析,并根据标准回归系数(β值)构建发病风险评分系统[5];利用受试者工作特征(ROC)曲线判断模型分辨度,应用灵敏度、特异度评估其真实性,并依据截断值确定高危人群。P<0.05为差异有统计学意义。
2 结果
2.1 新生儿窒息相关因素单因素分析 单因素分析结果显示,产妇年龄(χ2=28.747,P<0.001)、前置胎盘(χ2=52.540,P<0.001)、脐带绕颈(χ2=100.766,P<0.001)、低出生体重儿(χ2=55.446,P<0.001)、产程异常(χ2=53.327,P<0.001)以及胎儿宫内窘迫(χ2=72.842,P<0.001),可能是发生新生儿窒息的相关因素,见表1。
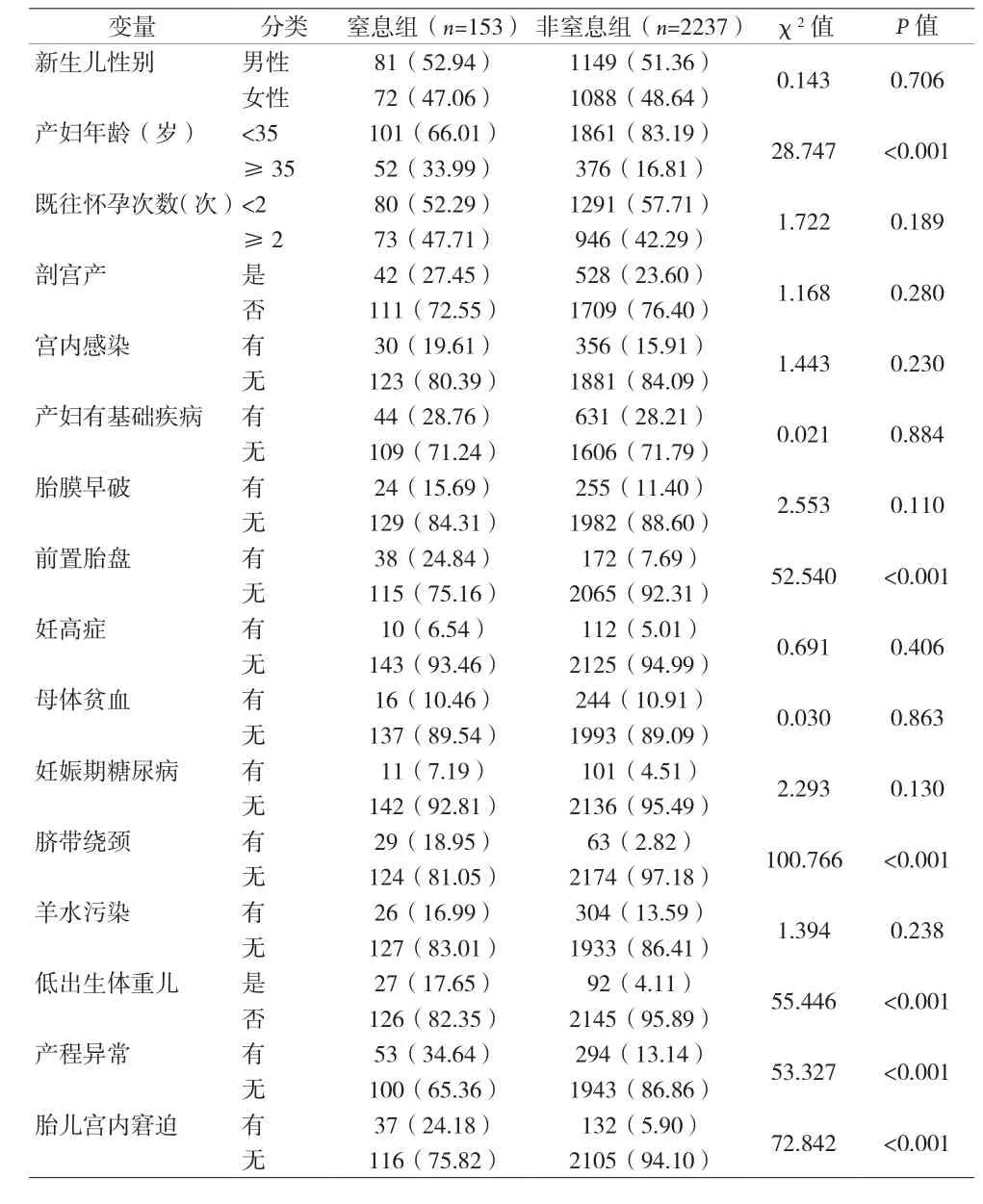
表1 新生儿窒息相关因素单因素分析[n(%)]
2.2 多因素Logistic回归分析及建立风险评分系统 多因素Logistic回归结果显示,在控制其它混杂因素后,产妇年龄≥35岁(OR:2.328,95%CI:1.580~3.430)、 前 置 胎 盘(OR:4.090,95%CI:2.618~6.391)、 脐 带 绕 颈(OR:8.779,95%CI:5.161~14.932)、低出生体重儿(OR:4.233,95%CI:2.499~7.171)、 产 程 异 常(OR:3.295,95%CI:2.222~4.887) 以 及 胎 儿 宫 内 窘 迫(OR:4.523,95%CI:2.859~7.154)是发生新生儿窒息的独立相关因素。根据多因素Logistic回归分析结果得到新生儿窒息的独立相关因素,利用多因素回归的标准回归系数(β值)进行赋值(四舍五入后取整数),从而得出各相关因素对应的风险分值。该模型风险总分值为8分,其中产妇年龄≥35岁为1分、前置胎盘为1分、脐带绕颈为2分、低出生体重儿为1分、产程异常为1分、胎儿宫内窘迫为2分。
2.3 评分系统效能检验 以是否发生新生儿窒息为因变量,以风险总分值为自变量绘制ROC曲线。结果显示,该评分系统ROC曲线下面积为0.788,灵敏度为66.01%,特异度为79.12%,约登指数为45.13%,根据ROC曲线截断值最终确定分值≥4分为高危人群,见图1。
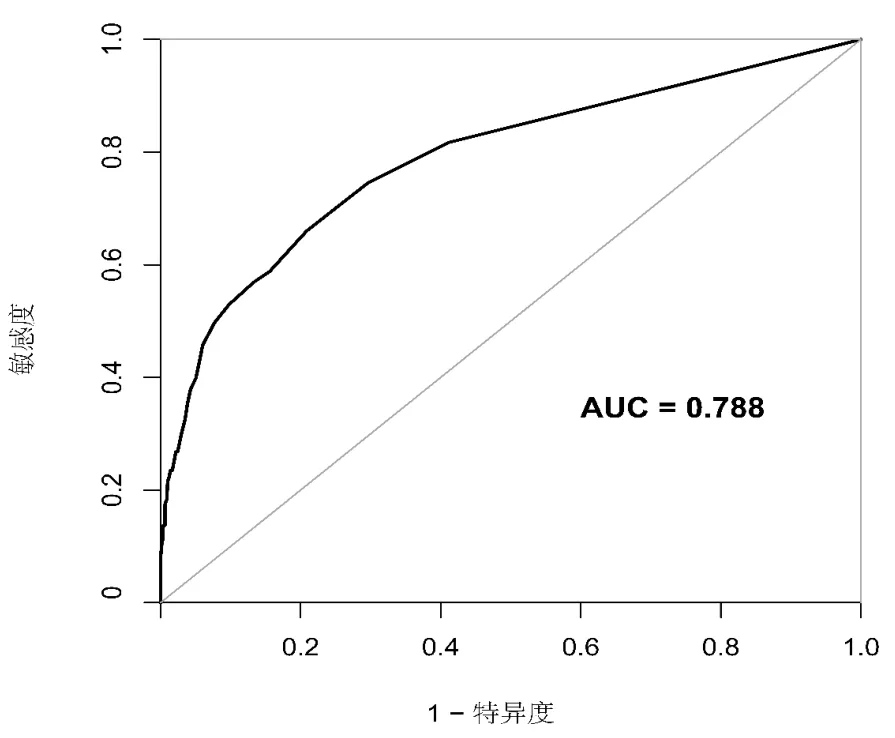
图1 该风险评分模型预测发生新生儿窒息的ROC 曲线
3 讨论
本研究通过收集到的临床资料,初步构建了对发生新生儿窒息预测效能达0.788的风险预测评分系统。该风险评分系统能够帮助医疗和护理人员系统地筛选出可能发生新生儿窒息的高危儿。除此之外,评分系统中所包含的变量如产妇年龄、前置胎盘、脐带绕颈、低出生体重儿、产程异常以及胎儿宫内窘迫等预测因子也皆为临床上易获取的指标,显著提高了本评分系统在临床应用的可行性。
本研究提示产妇年龄≥35岁、前置胎盘、脐带绕颈、低出生体重儿、产程异常以及胎儿宫内窘迫是发生新生儿窒息的独立相关因素。以往研究报道提示前置胎盘是发生新生儿窒息的独立危险因素之一,本资料结果与其相符。分析原因认为前置胎盘可引发产妇缺血缺氧,继而导致胎儿缺血缺氧,从而增大新生儿窒息发生的危险性。胎儿脐带绕颈后与母体的血液循环及氧气交换常出现异常[7-8],这也会导致新生儿窒息的发生。低出生体重儿是导致新生儿窒息的独立危险因素,低出生体重儿常为早产儿,此部分患儿肺部发育尚未成熟,自主呼吸建立也不够完善,因此容易出现新生儿窒息[9]。提示预防早产是降低新生儿窒息发生的重要内容之一。同时本研究表明,产程异常也是新生儿窒息的重要危险因素。原因可能包括以下两点[10]:一方面,第二产程延长将导致缺氧状态时间延长;另一方面,骨产道对胎儿的持续挤压也将延长胎儿缺氧时间。胎儿窘迫作为胎儿缺氧的一种表现,若这种缺氧状态不能及时得到消除,将可能最终导致新生儿窒息的发生。因此对于有宫内窘迫的胎儿,应加强心电监护,并及时查明原因,及早处置。
本研究亦存在一些局限性。第一,作为回顾性研究,本研究可能存在选择偏倚。为此作者通过预先设置病例定义来降低该偏倚风险。其次,本研究为单中心研究,作者未收集其它医院的数据进行外部验证,因此该风险评分模型应用于其它医疗机构或地区人群时应有所慎重。再者,由于本研究发生尿路感染的人数偏少,因此,作者未抽取部分患者进行模型的内部验证。尽管如此,基于产妇和胎儿因素的新生儿窒息风险评分系统却是首次建立,其可以为本地区发生新生儿窒息的早期风险评估和管理提供有用的信息。

