女方卵巢低反应-男方精液正常人群行ICSI改善临床结局分析
许雯 竺海燕 韦群 王紫莲 童晓嵋 张松英
自1992年首次报道了卵泡浆内单精子注射技术(Intracytoplasmic sperm injection,ICSI)致孕并成功分娩的病例[1],此技术在全球范围内得到推广和发展,解决了很多因为男性因素导致的不孕问题。同时,该技术也被应用于因男方精液处理后异常、精子功能异常、植入前胚胎遗传学检查需要以及免疫性不孕的患者。卵巢低反应(Poor ovarian response,POR) 是卵巢对促性腺激素(Gn)刺激反应不良的病理状态。POR患者周期取消率高、获卵少、年龄大,患者的心理抗压能力也较低,改善其助孕结局是辅助生殖技术(Assisted Reproductive Technology,ART)的难点之一,也是困扰临床医生的一大难题。如何提高POR患者的妊娠率及活产率是临床医生面临的挑战。对于仅因女方POR,男方精液正常的不孕夫妇是否需要直接行ICSI受精来改善临床结局仍存在争议,本文就此做了相关研究。
1 资料与方法
1.1 一般资料 本研究得到了本院医学伦理委员会的批准。回顾性分析自2015年1月至2017年12月在本院生殖中心接受ART助孕,女方诊断为POR、男方精液检查正常的共4789个周期,共3076例患者。POR纳入标准采用2011年欧洲人类胚胎与生殖学会(ESHRE)发表了POR博洛尼亚共识[2],即至少满足以下3条中的2条即可诊断POR:(1)高龄(≥40岁)或存在卵巢不良反应的其它危险因素;(2)前次体外受精(IVF)周期卵巢低反应,常规方案获卵数≤3个;(3)卵巢储备下降[窦卵泡数(AFC)<5~7个或基础抗缪勒管激素(AMH)<0.5~1.1ng/ml)]。男方精液标准按照2010年WHO规范。排除条件:女方子宫内膜异位症,男性因素的不孕患者如男方少弱畸精子症、无精子症、逆行射精症、男方精液处理后异常,双方染色体异常等病例。将所有纳入周期分为2组,常规IVF受精组(IVF组)以及ICSI受精组(ICSI组)。IVF组共有2198例患者,共3117个周期。ICSI组共有1140例患者,共1672个周期。其中有261例患者既有IVF受精周期也有ICSI受精周期。
1.2 方法 (1)促排卵过程:两组病例采用常规长方案、常规短方案、拮抗剂方案、微刺激方案、卵泡期高孕激素状态下促排卵(Progestin primed ovarian stimulation,PPOS)方案以及自然周期方案。刺激卵泡用基因重组人促卵泡激素(rFSH,普丽康和果纳芬)或者尿源性高纯度卵泡刺激素(丽申宝)。超声监测卵泡发育,根据卵泡直径和血清性激素水平决定扳机时间,注射人绒毛膜促性腺激素(hCG)扳机使卵母细胞最终成熟。hCG给药后34~36h经阴道B超监测下取卵。(2)受精方式及胚胎冷冻复苏:两组均采用配偶精子受精。IVF组行常规IVF受精,取卵3~4h后加入精子,培养4h后剥除卵丘颗粒细胞,观察第二极体排出情况,若可见第二极体排出为受精卵母细胞,在胚胎培养第3天行卵裂期胚胎形态学评分并玻璃化冷冻(乙二醇、二甲基亚砜和海藻糖)。ICSI组卵母细胞取出培养2h卵丘颗粒细胞剥除后行ICSI操作,胚胎冷冻同IVF组。胚胎形态学评分按Veeck所述评分:1级,胚胎有大小相等的卵裂球,无细胞质碎片;2级,胚胎有大小相等或不相等的卵裂球,细胞质碎片≤20%;3级,胚胎大小相等或不相等的卵裂球,细胞质总碎片率为21%~49%;4级胚胎有大小相等或不相等的卵裂球,细胞质碎片率达胚胎表面的≥50%。优质胚胎的定义是指具有6~12个卵裂球,评分达1级和2级的胚胎。胚胎复苏(海藻糖)溶液采用Kitazato(日本),均按本中心常规进行,复苏后胚胎全部或者>1/2的卵裂球存活,认定为存活胚胎。(3)胚胎移植及妊娠判定:当取卵日内膜厚度≥8mm,血清雌二醇(E2)≥300ng/L,血清孕酮(P)<1.5ng/ml,新鲜促排卵周期可考虑鲜胚移植,剩余胚胎进行冷冻。冷冻胚胎均采用激素替代周期或者微刺激周期准备内膜后进行移植,定移植日内膜厚度≥8mm,血清雌二醇(E2)≥300ng/L,血清孕酮(P)<1.5ng/ml。由胚胎学家评估胚胎复苏成功者在腹部超声引导下,用软导管移植1~2个胚胎,移植胚胎个数标准:①所有患者移植胚胎数≤2枚;②子宫异常(包括子宫畸形、宫颈机能不全)、瘢痕子宫、既往有孕中期流产史等,移植胚胎1枚。移植术后35d经阴道超声检查证实有宫内妊娠囊则为临床妊娠。临床妊娠并可见胎心搏动者予以黄体支持至移植后8周。孕满28周且有≥1个存活新生儿分娩定义为活产,随访至胎儿出生并记录妊娠患者分娩及胎儿情况。
1.3 观察指标 比较参数包括女方取卵年龄、男方年龄、女方月经第3天血清雌二醇(E2)和促黄体生成素(LH)及卵泡刺激素(FSH)水平、促性腺激素(Gn)总量和使用时间、穿刺卵个数、获卵个数、两原核(2PN)受精卵个数和2PN受精率、2PN胚胎数、优质胚胎率、2PN优质胚胎数和2PN优质胚胎率、每获卵2PN优质胚胎率。移植胚胎数、优质胚胎移植率、妊娠率、早期流产率、晚期流产率、异位妊娠率、多胎率、着床率和活产率。妊娠率=临床妊娠周期数/移植胚胎周期数×100%。早期流产率=妊娠12周前流产周期数/临床妊娠周期数×100%。晚期流产率=妊娠12周后流产周期数/临床妊娠周期数×100%。异位妊娠率=异位妊娠周期数/临床妊娠周期数×100%。多胎率=多胎妊娠周期数/活产周期数×100%。着床率=宫腔内孕囊数/移植胚胎数×100%。活产率=活产胎儿数/移植胚胎数×100%。
1.4 统计学方法 采用SPSS 22.0统计软件。计量资料以表示,组间比较采用t检验;计数资料以n或%表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
ICSI组共有1140例患者,共1672个取卵周期,穿刺卵泡共4776个,获得卵母细胞3069个,其中成熟卵母细胞2841个,均行ICSI成功受精,总胚胎2181个,2PN胚胎2141个。优胚963个,2PN优胚946个。新鲜胚胎移植42个周期,冻胚移植911个周期,移植胚胎1694个,移植优胚827个。临床妊娠514例,166例早期流产,5例宫外孕,12例晚期流产,306例足月产,25例早产。64例双胎妊娠,267例单胎妊娠。ICSI组共分娩婴儿395例,女婴199例,男婴196例。出生婴儿中先天性心脏病2例,唇腭裂2例。
IVF组共有2198例患者,共3117个取卵周期,穿刺卵泡共9005个,获卵母细胞5676个,IVF后724个周期未受精,总胚胎4389个,2PN胚胎3941个。优胚2157个,2PN优胚数1987个。新鲜胚胎移植89个周期,冻胚移植2028个周期,共移植胚胎3722个,移植优胚1780个。临床妊娠1188例,366例早期流产,23例宫外孕,20例晚期流产,731例足月产,48例早产,141例双胎妊娠,638例单胎妊娠。IVF组共分娩婴儿920例,女婴434例,男婴486例。出生婴儿中先天性心脏病患儿3例。
261例患者既有IVF受精的取卵周期也有ICSI受精的取卵周期,并进行了冻胚移植。移植包含有IVF受精胚胎以及ICSI受精胚胎,其中临床妊娠101例,24例早期流产,5例宫外孕,1例多发胎儿畸形中孕引产,5例早产,66例足月产。其中10例为双胎妊娠,61例单胎妊娠。共分娩婴儿81例,女婴37例,男婴44例。
ICSI组与IVF组两组资料比较见表1,两组临床结局比较见表2。
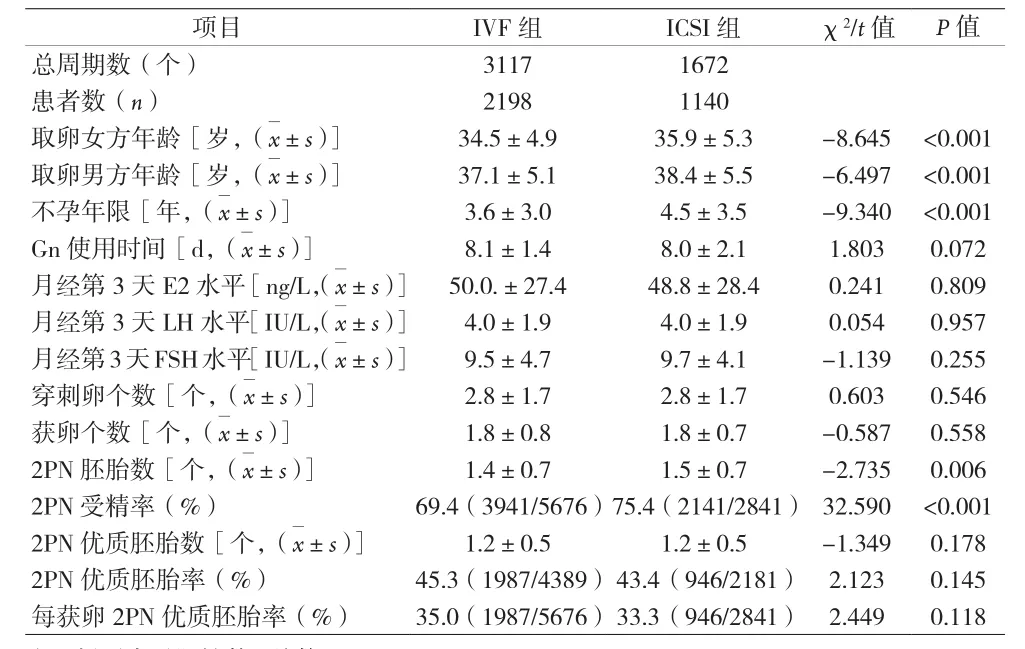
表1 IVF组和ICSI受精组患者相关参数的比较

表2 IVF组和ICSI组临床结局比较
3 讨论
随着ICSI技术的成熟,ICSI的应用率逐年上升。ICSI的指征也从最初的男性因素扩展至非男性因素,指征包括前次IVF受精异常、胚胎植入前遗传学检测(PGT)、冷冻卵母细胞的受精、体外成熟卵母细胞的受精,以及卵母细胞异常、获卵数少、不孕夫妇有传染性疾病等[3]。Orief等[4]认为 ICSI可用于所有不孕患者中。美国ICSI的周期比率从1996年36.4%上升至2012年76.2%,增幅最大的发生在无男性不孕因素的周期中[5]。但ICSI在非男性因素不孕患者中应用的安全性以及必要性仍需要循证医学的验证。
本研究针对非男性因素的卵巢低反应患者是否需要ICSI治疗进行研究。基础资料显示ICSI组的女方取卵年龄、男方年龄明显高于IVF组,这可能因为高龄有生育要求的不孕女性逐渐增多,该人群每周期获卵数低、心理压力大、抗压能力差,为了提高受精率以及妊娠率,缓解焦虑不安的心情,医生以及患者的选择出现了偏移。学者们研究发现女性高龄以及男性高龄会导致临床妊娠率、胚胎着床率、活产率的下降以及流产率上升,高龄女性的卵母细胞质量也可能下降从而影响了胚胎的质量,此是本次研究中的不足之处,若有一个前瞻性研究则更能有说服力。然而,ICSI组及IVF组的不孕年限、月经第3天FSH水平、穿刺卵泡个数、获卵个数差异均无统计学意义。尽管ICSI组女性年龄大,但是ICSI组的2PN胚胎数以及2PN受精率却明显高于IVF组。考虑IVF异常受精偏多,例如多精受精等,这主要是卵子质量下降导致的差异。但ICSI可使异常受精显著下降,从而提高2PN受精率以及2PN胚胎。Farhi等[6]研究指出>35岁女性ICSI能明显提高受精率以及优胚率。但也有学者研究发现IVF受精率、妊娠率、着床率均较ICSI高[7]。而Tannus等[8]发现ICSI与IVF的受精率相似。本研究中发现ICSI组2PN优胚率、每获卵2PN优质胚胎率低于IVF组,差异无统计学意义,可能的解释是ICSI操作会对卵母细胞存在机械损伤而导致胚胎质量下降。
ICSI组移植胚胎数、移植胚胎率略高于IVF组,差异无统计学意义。但是ICSI组的临床妊娠率、着床率、活产率均低于IVF组,且差异均无统计学意义,这与很多学者提出的结论相似,即非男性因素导致的不孕症患者,无论卵巢反应如何,ICSI相较于IVF无明显优势,也不会增加累计活产率[9-10]。美国生殖医学学会和辅助生殖技术学会实践委员会(ASRM)于2012年指出无任何数据可以支持将ICSI常规用于非男性因素的不育症[11]。因无直接的证据显示非男性因素的卵巢低反应不孕症患者直接选择ICSI受精方式是有利的,是否成为高龄女性的禁忌症仍需要大量的研究。
ICSI发展已有28年,早期该技术以最小的安全性证明被引入临床实践,其安全性仍缺乏循证医学证据。ICSI操作也在不断的摸索与改进过程中。Pereira等[12]发现ICSI儿童的身体和认知发展与自然受孕的同龄人相当。也有学者们指出ICSI可能增加先天性心脏病、自闭症、智力残疾风险,以及新生儿重症监护病房的入院率更高[13-14]。这些风险与潜在的男性因素不育或ICSI程序本身有关,后者绕过了受精的自然障碍。本研究中发现ICSI组的早期流产率、晚期流产率、多胎率均略高于IVF组,但是差异无统计学意义,考虑ICSI操作仍是安全的。
综上所述,ICSI能够明显提高非男性因素的卵巢低反应人群的受精率,但是仍不能改善该人群的最终临床结局。在临床过程中,对于非男性因素的卵巢低反应人群是否直接选择ICSI仍需慎重,其安全性仍需要更完善的前瞻性研究来证实。
声明:所有作者均不存在利益冲突

