血清pro-ADM、pro-AVP/CPP 动态监测评估ICU 重症社区获得性肺炎患者预后价值分析
张莹,张倩春,姜瑜
(郑州市第六人民医院,河南 郑州 450000)
重症社区获得性肺炎 (severe community acquired pneumonia,SCAP)为 ICU 常见危重症[1]。近年来,尽管新型的广谱抗生素涌现,监测技术也不断提高,但由于人口老龄化进程的加快、机体防御机能的降低以及抗生素耐药性的不断增加,SCAP 仍然是一项发病率与病死率较高的疑难疾病类型。如何有效降低SCAP 病死率,改善患者预后状态,依然是临床医生面临的重要挑战之一[2,3]。及时评价患者疾病严重程度,预测患者临床结局,做出最佳的临床决策是SCAP 患者评估与管理中的一项重要的环节,采用肺炎相关生物标志物在一定程度上有利于患者病情的评估[4-6]。研究表明[7]肾上腺髓质素原(proadrenomedullin,pro-ADM)、血管加压素原(pro-Vasopressin/Copeptin,pro-AVP/CPP)是预测肺部感染的一项新型指标,其水平的高低与肺部感染发生的严重程度具有密切关系。然而,目前临床上关于患者入院后血清pro-ADM、pro-AVP/CPP 动态监测, 分析不同时间点其水平变化及二者联合对SC AP 患者预后的评估价值尚未见报道。本研究通过观察血清 pro-ADM、pro-AVP/CPP 在 SCAP 患者中的变化情况,探讨其对SCAP 患者预后的预测价值,旨在为该病的早期治疗提供依据。
1 对象与方法
1.1 一般资料 回顾性分析本院 2016 年 1 月-2018 年2 月90 例SCAP 患者临床资料,其中男49例,女 41 例;年龄 42~78 岁,平均 66.83±7.95 岁;合并冠脉动脉粥样硬化性心脏病10 例,高血压病34 例,慢性心力衰竭 14 例,2 型糖尿病 23 例,既往发生过脑血管意外的患者(脑梗死、脑出血)11 例。从患者入住ICU 为研究起点,28d 后患者生存或死亡为研究终点,经患者分为存活组(n=61l 例)与死亡组(n=29 例)。
1.2 纳入标准 ⑴符合中华医学会SCAP 诊断标准[8]:符合下列 1 项主要标准3 项及以上次要标准可诊断,主要标准:①需进行有创机械通气;②出现感染性休克, 并经积极的液体复苏后仍需要给予血管活性药物治疗。次要标准:①呼吸频率≥30次/min;②PaO2/FiO2≤250mmHg;③表现为多肺叶浸润;④出现意识障碍或(和)定向障碍;⑤血尿素氮水平≥20 mg/dL;⑥出现白细胞减少症(WBC<4×109/L);⑦出现血小板减少症(PLT<100×109/L);⑧中心体温<36℃; ⑨低血压状态, 需要进行液体复苏。⑵年龄≥18 岁;⑶临床资料完整。
1.3 排除标准 ⑴合并严重免疫抑制状态者,例如:艾滋病患者、器官移植术后需长期服用糖皮质激素或免疫抑制剂治疗的患者;⑵合并严重肝肾功能不全;⑶合并恶性肿瘤或其它肺部疾患;⑷高度怀疑为活动性肺结核者;⑸合并急性心肌梗死、急性脑梗死;⑹治疗过程中病情未愈家属放弃治疗或转院者。
1.4 方法
1.4.1 临床经过 所有患者入ICU 后给予下述监测及治疗方式。监测项目包括:生命体征、血流动力学(血、尿与大便常规、凝血功能、电解质水平、肝肾功能监测、心肌酶学、动脉血气分析、心电图检查、胸部X 线或CT、心脏与腹部超声);抗感染治疗前、中、后的病原学检查:血培养+药敏、以纤维支气管镜或气道吸痰管获取患者深部气道分泌物培养并进行药敏试验。通过上述检测结果,评估患者感染与脏器功能状态,制定出相应的治疗方案,评估治疗效果。治疗方式包括:进行积极液体复苏、早期机械通气、营养支持、给予血管活性药物、进行抗感染治疗、及时纠正水、电解质紊乱与酸碱失衡。
1.4.2 一般资料采集 采集患者的入院后以下记录的基本临床资料:⑴一般情况:性别、年龄、生命体征、既往疾病情况。⑵辅助检查:血气分析、血常规、生化指标、影像学检查等。⑶病情评估:入院后采用急性生理学及慢性健康状况评分Ⅱ(Acute physiology and chronic health evaluation scoring system,APACHE Ⅱ)量表[9]与社区获得性肺炎CUR B65 评分量表[10]进行评估,APACHE Ⅱ评分量表由急性生理学评分、年龄评分、慢性健康状况评分共3 个部分组成,理论最高得分为71 分,分数越高代表病情越严重。CURB65 评分量表包括意识障碍、呼吸频率、血尿素氮、血压、年龄,每一项符合条件者计1 分,若得分≥3 分则代表为重症肺炎,需住院或ICU 治疗。⑷相关机械通气等治疗手段。⑸相关药物使用情况;⑹预后结果:依据患者入院后28d转归情况,记录患者生存情况。
1.4.3 标本采集及检测 采集患者空腹肘静脉血5ml,于3000 r/min 离心 5min,取样本血清,pro-ADM、pro-AVP/CPP 测定采用酶联免疫分析法, 试剂盒来自美国 Rapidbio 公司, 操作过程严格按照说明书进行。血常规:使用美国贝克曼库尔特公司DXH 800 全自动血细胞分析仪及配套试剂盒测定。生化指标:使用美国贝克曼库尔特公司AU5800 全自动生化分析仪及配套试剂盒测定。血气分析:使用GEM Premier 3000 血气分析仪及配套试剂盒测定。
1.5 统计学方法 采用SPSS20.0 统计学软件,计量资料以均数±标准差表示,采用独立样本t 检验,组间不同时间点计量资料比较采用F 检验;计数资料以百分率(%)表示,组间比较采用χ2检验。多元Logistic 回归分析影响SCAP 患者预后状态的危险因素,采用pearson 相关性分析指标之间的相关性。绘制受试者工作特征曲线(ROC 曲线)评估血清pro-ADM、pro-AVP/CPP 水平检测对SCAP 患者的预测效能。以P<0.05 为差异有统计学意义。
2 结果
2.1 存活组与死亡组不同时间点血清pro-ADM、pro-AVP/CPP 差异 存活组患者入院时、 入院第3天、入院第 7 天血清 pro-ADM、pro-AVP/CPP 含量低于死亡组(P<0.05)。见表 1。
2.2 血清 pro-ADM 联合 pro-AVP/CPP 预测患者预后效能分析 入院时、入院第3 天、入院第7 天血清pro-ADM 联合pro-AVP/CPP 预测患者预后ROC 曲线下面积分别为 0.751、0.913、0.923 高于单独 pro-ADM 判断曲线下面积 0.646、0.813、0.853,高于单独pro-AVP/CPP 判断曲线下面积0.639、0.833、0.848(P<0.05)入院第 3 天与第 7 天联合检测诊断效能高于入院时(P<0.05);入院第3 天与第7 天联合诊断效能比较(P>0.05)。见表 2。

表1 存活组与死亡组不同时间点血清pro-ADM、pro-AVP/CPP 差异

表2 血清pro-ADM 联合pro-AVP/CPP 预测患者预后效能分析

图1 入院时血清pro-ADM 联合pro-AVP/CPP 预测患者预后效能

图2 入院第3 天血清pro-ADM 联合pro-AVP/CPP 预测患者预后效能
2.3 影响SCAP 患者预后状态的单因素分析 不同性别、基础疾病、低血钠、低血钾、低蛋白血症生存情况比较(P>0.05);年龄≥60 岁、APACHEⅡ评分>20 分、CURB65 评分>3 分、pro-ADM 含量≥3.86 nmol/L、pro-AVP/CPP 含量≥71.23ng/L 患者生存率低于其他患者(P<0.05)。见表 3。
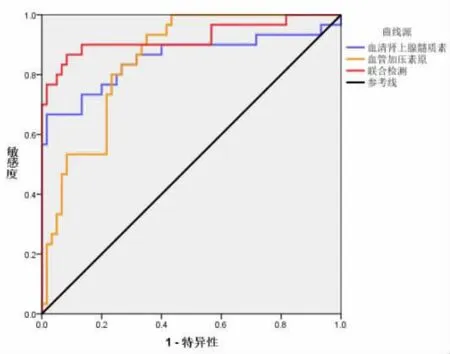
图3 入院第 7 天血清pro-ADM 联合pro-AVP/CPP 预测患者预后效能
2.4 影响SCAP 患者预后状态的多因素Logistic 回归分析 将上述因素差异有统计学意义项纳入多因素Logistic 回归模型,以预后结果作为因变量,并进行赋值,年龄(60 岁=0,≥60 岁=1)、APACHEⅡ评分(≤20 分=0,>20 分=1)、CURB65 评分(≤3 分=0,>3 分=1)、Pro-ADM 水平 (<3.86nmol/L=0,≥3.86 nmol/L=1)、pro-AVP/CPP(<71.23ng/L=0,≥71.23ng/L=1),Logistic 回归分析, 结果显示入院时患者年龄≥60 岁、APACHEⅡ评分>20 分、CURB65 评分>3 分、pro-ADM 含量≥3.86nmol/L、pro-AVP/CPP≥71.23ng/L 含量是影响SCAP 患者预后的危险因素。见表 4。
3 讨论
据统计,每年大概有2~12/1000 人犯社区获得性肺炎, 这些人中大约有20%的患者需要住院治疗,且约有10%的住院患者发展为重症肺炎患者,需进入ICU 病房进行进一步的治疗, 死亡率高达30%左右[11,12]。在各国SCAP 的治疗指南中均强调对患者进行早期的病情评估,以确定患者接受治疗的地点并选择合适的抗生素治疗方案,既往这些决定多依照临床医生的主观判断,易受到内在偏差的影响[13]。目前临床上已引入多种SCAP 评分系统,其中肺炎严重指数评分被广泛应用于肺炎严重程度判断,然而由于其参数计算过程较为复杂,不便于临床使用,因此,使用生物标志物评估SCAP 患者病情,预测患者预后状态成为临床疾病预测的重点研究对象[14-16]。

表3 影响SCAP 患者预后状态的单因素分析

表4 影响SCAP 患者预后状态的多因素Logistic 回归分析
血管加压素(vasopressin,AVP)是一种肽类激素,主要由视上核神经元分泌,可通过作用于Vla受体产生特异性的血管反应,使得骨骼肌和皮肤血管收缩[17]。Legramante J M 等[18]研究结果显示,细菌感染者体内 AVP 水平表现为明显的升高趋势。ADM 具有调节代谢、免疫、血管活性的作用,有利于器官血液供应的保持,具有抗菌活性,可通过调节补体活性进一步加强。SCAP 患者AVP、ADM 水平升高反应了患者机体内的免疫调节过程,在细菌内毒素以及各类促炎因子的调节下,体内大量合成与表达 AVP、ADM。AVP 与 ADM 的生成后均会从循环中迅速清除,而与AVP、ADM 等分子量分泌的前体pro-AVP、pro-ADM,具有半衰期长的特点,在血浆中基本不与血小板结合,测定过程较为简便,可有效反映 AVP、ADM 的生成情况,从而进一步反映疾病状态[19]。
安铁峰等[20]研究结果对102 例急诊慢性阻塞性肺疾病患者预后的研究结果显示,死亡组入院时血清pro-ADM、pro-AVP/CPP 水平明显高于生存组。胡铭等[21]研究中对203 例社区获得性肺炎患者预后评估结果也显示pro-ADM、pro-AVP/CPP 可随着社区获得性肺炎严重程度的提高而提高,可作为患者预后预测的新型生物指标。本研究结果显示,存活组患者入院时血清pro-ADM、pro-AVP/CPP 含量低于死亡组,与上述研究结果一致。与此同时本研究发现存活组后期血清pro-ADM、pro-AVP/CPP 呈现出明显的下降趋势,而死亡组反而呈现出明显的增高趋势,说明存活组患者感染状态得到有效的控制,病情出现好转,而死亡组炎症反应表现为进一步的持续或者增强, 病情进一步恶化[22]。
ROC 曲线将多种指标的敏感度与特异度采用曲线绘制评价其诊断应用价值,曲线下面积越大,越接近左上角,代表该方法的诊断价值越高,与此同时ROC 曲线可不间断地表达出不同临界值的灵敏度与特异度差异,具有较强的直观性与独立性。为进一步比较pro-ADM、pro-AVP/CPP 单独与联合检测评估SCAP 患者预后状态的应用价值,本研究通过ROC 曲线来分析上述指标诊断效能。倪菊平等[23,24]研究结果显示动态监测呼吸机相关性肺炎患者pro-ADM 水平对于预测患者预后的准确性较高,其 AUC 达0.966。本研究结果中入院后的第3天pro-ADM、pro-AVP/CPP 联合预测 ROC 曲线下面积为0.913,并在入院后的第7 天曲线下面积达到0.923,明显高于入院时0.751,提示入院后pro-ADMpro-AVP/CPP 水平升高趋势是SCAP 患者死亡的早期预警信号,入院后第3d、7d 测定患者上述血清指标可有效评估患者不良预后状态,预测疾病的不良预后和死亡,可作为判断疾病预后的指标之一[25]。本研究进一步通过Logistic 回归分析影响SCAP 患者预后的影响因素, 结果显示pro-ADM、pro-AVP/CPP 是SCAP 患者死亡的独立危险因素,由此可见pro-ADM、pro-AVP/CPP 水平的变化对预测SCAP 患者的预后具有一定价值。本研究不足之处在于纳入的样本量较小,不能全面反映真实情况,尚需大规模、多中心的长期随访研究来进行进一步的证实。
综上所述,血清 pro-ADM、pro-AVP/CPP 水平升高是SCAP 患者死亡的危险因素, 可作为SCAP疾病预测的新型生物标志物。动态监测pro-ADM、pro-AVP/CPP 水平有助于HAP 患者的预后评估,联合应用 pro-ADM、pro-AVP/CPP 检测,可提高SC AP 预后评估的准确性。

