吻合口支架降低结肠术后吻合口漏发生率的动物研究
敬然 骆洋 秦骏 康红梅 黄轶洲 俞旻皓 钟鸣
结直肠癌全球每年新发病例约120~130万,占所有恶性肿瘤的10%~15%[1]。在我国,结直肠癌的发病率占全部恶性肿瘤的第5位,且呈上升趋势[2]。随着人们对结直肠的解剖生理、结直肠癌病理和生理学特性的深入研究以及手术技术的精进和新辅助治疗的出现,结直肠癌患者的预后已有所改善,但吻合口漏仍然是围术期最主要的并发症,如何降低吻合口漏的发生率成为外科医生亟待解决的问题[3-4]。导致吻合口漏发生的危险因素很多,包括局部因素与整体因素,其中局部因素主要归结于肿瘤分期、吻合口张力和血液供应障碍等。研究表明,对于直肠手术吻合口,留置肠减压管不仅能降低直肠腔内压力,还减少残余粪便和肠道分泌物对吻合口刺激,有利于吻合口的初期愈合,降低吻合口漏发生率[5]。但是因肠减压管存在质地柔软、密闭性差等弊端,部分粪便可从肠减压管与肠壁间缝隙漏出;同时随着患者术后肠蠕动的恢复,极易脱出,从而失去了降低肠腔压力和隔离吻合口的作用。而由于结肠手术吻合口距肛缘较远,无法放置经肛肠减压管,仍缺少降低肠腔压力、隔离肠道内容物与吻合口的装置。因此,临床上需要一种既能够替代肠减压管的减压作用,增加吻合口密闭性,又适用于各肠段吻合口的装置。本研究设计的吻合口支架满足上述临床操作要求,同时可在一定时间内自行降解;通过吻合口支架在SD大鼠中的运用,探索吻合口支架对降低术后吻合口漏的意义。
材料与方法
一、吻合口支架的设计制造
PHA(polyhydroxyalkanoates)是由细菌发酵而成的热塑性聚酯,它涵盖了一系列由不同单体种类构建而成的高分子材料,具有优良的生物相容性、生物可降解性以及特定弹性[6]。本研究通过选择具有特殊单体结构、合适分子量和一定结晶度的PHA可降解材料,辅以其他共混组分,通过结构和功能设计,制备出具有特殊生物学功能的PHA基专用吻合口支架。本研究设计的支架中部呈管状,两端为直径逐渐增大的喇叭状开口(中间狭窄部位直径为0.50 cm,喇叭口近端直径为1.25 cm,远端开口为1.50 cm,见图1)。支架两端呈喇叭状开口,避免了粪便从支架与肠壁间缝隙漏出;支架中央的凹槽将吻合口纳入其中,对吻合口有支撑固定作用,不仅降低了支架脱出风险,而且能防止吻合口狭窄;同时,支架设计材料比较柔软,从而减轻不适感,提高术后生活质量。
二、实验对象
本实验研究对象为4~6周龄的健康雄性SD大鼠,体重在280 g~320 g,结肠直径约为1.5 cm。将32只SD大鼠随机分成两组,实验组为支架组(n=16),大鼠平均体重为(294.19±2.56)g;对照组为手工缝合组(n=16),大鼠平均体重为(294.63±2.87)g,差异无统计学意义(t=0.385,P=0.706)。
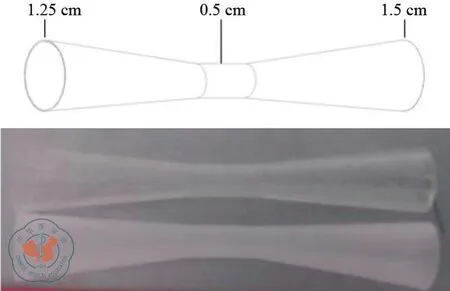
图1 吻合口支架设计图及支架照片
三、建立SD大鼠结肠端端吻合模型
所有SD大鼠术前禁食24小时,禁水12小时。使用5%水合氯醛腹腔注射麻醉,按照0.7 mL/100 g剂量注射。麻醉后将大鼠四肢固定(见图2A)。5%PVP碘溶液消毒后取正中切口进入腹腔。探查腹腔,在大鼠左下腹找到远端结肠,在系膜侧无血管区从系膜对侧将结肠离断,切除3 cm肠段后:支架组将支架分别套入两侧断端,使两侧肠管于吻合口支架狭窄部正中紧密接触,在结肠两断端用3-0可吸收缝线全层间断缝合,间断距离约为0.5 cm,完成结肠端端吻合;手工缝合组采用全层间断缝合法吻合,间断距离约为0.5 cm,浆肌层加固一周(见图2B)。两组腹膜层和肌层均采用7号丝线间断缝合关闭皮肤,皮下组织使用1号丝线间断缝合。手术结束,标记后放回鼠笼,每个笼子4只大鼠。两组动物术后6小时麻醉作用消失后给予正常饮水,术后禁食24小时,第2天流质饮食,第3天开始全量饲料(见图2C)。记录手术时间。两组大鼠术后观察14天,14天后采用空气栓塞法处死大鼠,观察两组SD大鼠腹腔粘连程度,吻合口愈合情况及总体生存率的差异。
四、诊断吻合口漏与评估腹腔粘连程度标准
吻合口漏诊断标准:大鼠中途死亡或14天处死大鼠后,取距吻合口前后各3 cm长肠段,远端结扎,吻合口浸入清水中,近端注入亚甲蓝注射液,若有蓝黑色液体溢出则诊断为吻合口漏。
使用腹腔粘连评分表评估腹腔粘连情况,参照Bothin等采用的标准(表1)[7]。基数为1,参照上述标准依次累加得到粘连评分,对两组SD大鼠进行腹腔粘连评分测定。若大鼠14天内死亡则立即剖腹探查计算腹腔粘连评分,其余大鼠第14天处死后剖腹探查计算腹腔粘连评分。
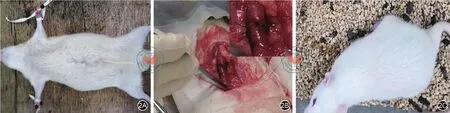
图2 建立SD大鼠结肠端端吻合模型。2A:术前,2B:术中,2C:术后

表1 腹腔粘连程度评分[7]
五、统计学分析
统计学分析采用SPSS 22.0统计软件进行。符合正态分布的计量资料使用均数±标准差的形式表示,采用Studentt检验或者方差分析,生存率分析采用Log Rank检验,以P<0.05为差异有统计学意义。
结 果
一、两组SD大鼠术后腹腔粘连程度对比情况
将32只4~6周雄性SD大鼠(280 g~320 g)按完全随机法分为两组,每组各16只,实验组放置吻合口支架,对照组为手工缝合。实验组16只大鼠腹腔粘连评分分别为4、6、4、9、6、7、6、6、5、5、7、10、5、6、5、4,对照组 16 只大鼠腹腔粘连评分分别为10、12、9、9、6、11、11、4、12、9、10、9、6、12、9、8。两组大鼠的平均腹腔粘连评分结果显示:支架组(实验组)的腹腔粘连评分(5.94±1.69)分,明显低于手工缝合组(对照组)(9.19±2.52)分,差异具有统计学意义(t=4.181,P<0.001),说明实验组腹腔粘连程度低于对照组(见图3)。
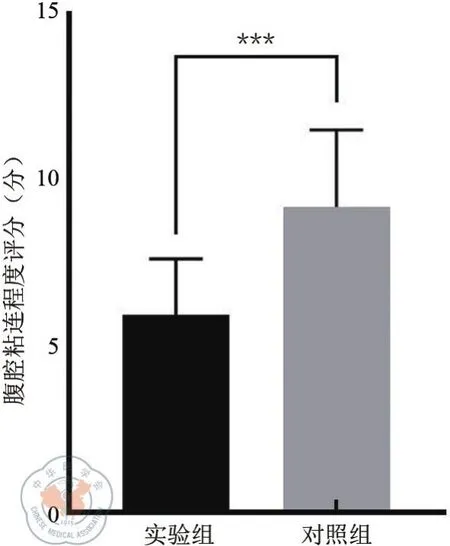
图3 两组SD大鼠术后腹腔粘连程度评分。***:P<0.001
二、两组SD大鼠术后吻合口漏发生率对比情况
两组大鼠术后死亡解剖及术后14天腹腔探查统计结果显示:支架组(实验组)的吻合口漏例数(n=2)低于手工缝合组(对照组)(n=9),差异具有统计学意义(χ2=6.788,P=0.023),说明实验组吻合口漏发生率低于对照组。其中支架组2例吻合口漏分别于术后第5天和第7天发现;手工缝合组出现9例吻合口漏,集中发现于术后3~8天(见图4)。
三、两组SD大鼠术后总生存率对比情况
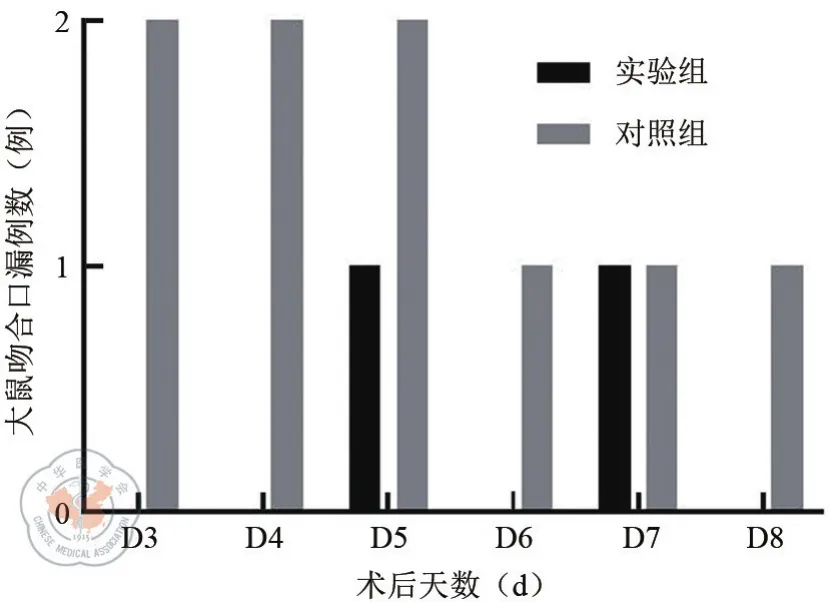
图4 两组大鼠术后吻合口漏例数
共11只大鼠死亡,其中实验组2只,对照组9只。实验组于术后第5天、第7天各死亡1例大鼠(n=2,12.5%)。对照组于术后第6天、第7天、第8天各死亡1例,术后第3天、第4天、第5天各死亡2例;实验组总生存率(87.50%)高于对照组(43.75%),差异具有统计学意义(χ2=5.850,P=0.016,见图5)。
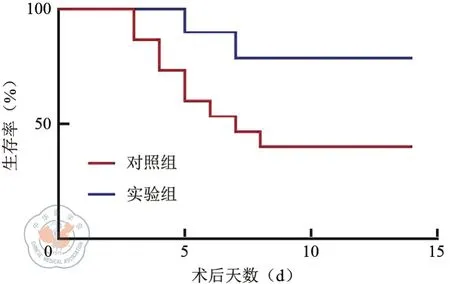
图5 实验组与对照组大鼠术后生存率
讨 论
有研究表明,吻合口漏患者术后围手术期的死亡率为15%~45%;而幸存者的盆腔残余感染和直肠功能障碍的发生率也明显增加,从而延长了住院时间,增加了住院费用[8]。另一些学者认为吻合口漏还与肿瘤的复发及术后结直肠功能的恢复密切相关,对患者的长期预后产生影响[9]。因此,如何降低结直肠癌患者术后吻合口漏的发生率已成为结直肠外科亟待解决的临床问题。
吻合口漏发生的直接危险因素包括吻合口的血供情况、吻合技术水平、吻合口张力和肠腔内压等[10-12],间接危险因素有肿瘤位置(肿瘤位置越低,吻合口的位置越低,吻合口漏可能性就越大)、患者基础条件(年龄,性别,体型,如肥胖、骨盆窄小等)、健康状况(糖尿病,营养状况差等)以及术者的操作熟练程度等[13]。虽然上述因素与吻合口漏的相关性还有待于进一步研究证实,但针对危险因素给予必要的预防措施仍是国内外临床工作者和研究者积极努力的方向[14]。回肠造口术是保护直肠癌术后吻合口的经典术式,包括单腔造口转流和双腔造口转流。由于造口可能并发皮炎、狭窄、缺血坏死等问题且需要二次手术回纳,增加了患者的痛苦及医疗费用,不易为患者所接受[15]。其他方法诸如盲肠置管造口术[16]、网膜成形术[17]、纤维蛋白胶水加固吻合口[18]等均未达到理想的效果。结直肠内旁路技术是保护吻合口的另外一种思路。1984年Ravo等[19]首次提出了管腔内旁路技术,在吻合口上方肠管将一软管与肠道黏膜层缝合,因软管取材质地较硬引起肠管坏死、出血而未有发展。1994年Yoo等[20]报道将避孕套代替硅胶管置入肠道,该方法不仅操作繁琐而且粪便仍然会漏出避孕套外,继而污染吻合口。1997年Chen等[21]首次报道用生物可降解环固定避孕套置入肠腔进行动物实验。
基于上述介绍可知,如何降低吻合口张力、减少肠道内容物对吻合口刺激的难题仍悬而未决,这种尴尬现状有望通过构建一种新型可降解专用保护器来解决。在临床应用方面,目前基于可降解的具有防漏保护功能的结直肠内旁路专用器件研究少之又少。这种保护器首先应当能够满足上述临床操作要求,同时可在期望时间内自行降解。本研究设计的可降解吻合口支架法吻合,通过隔绝吻合口与肠道内容物,使其免受肠内容物的应力作用和化学腐蚀等作用,从而给吻合口愈合制造一个相对“安静”的环境,促进了吻合口的早期愈合。吻合口愈合后支架逐渐降解成二氧化碳和水,肠腔内无异物残留。通过对吻合口支架成型模具进行特殊设计,有机调控导管支架的管径大小、管径分布,以及管道内表面光洁度,使之最大程度契合人体结直肠解剖结构(尤其是黏膜层和生理功能)。采用具有良好生物活性的PHA材料制备可降解支架,将突破现有研究领域仅使用不可降解高分子材料的现状。
本研究设计的吻合口支架具有以下优点:可在手术中直接放入结肠吻合口中,无需通过肛门;可自动降解,无需取出;成本较低,有利于缓解患者经济压力;设计呈喇叭口状,有利于保护吻合口,不易脱落。可降解吻合口支架可替代目前临床应用中采用回肠造口保护吻合口的方式,避免二次手术还纳,减轻了患者的痛苦及医疗费用,易为患者所接受。
本研究通过建立SD大鼠结肠端端吻合模型,探索可降解吻合口支架对降低结肠术后吻合口漏的临床意义。希望通过本研究,为临床探索降低结直肠术后吻合口漏的方法提供依据,为将来临床应用提供一定的动物实验基础。

