结直肠肿瘤非计划再次手术的原因和影响因素分析
许轲 金晶 刘正
根据国家癌症中心发布的全国肿瘤登记数据显示,2015年中国结直肠癌发病率28.20/10万,位居中国恶性肿瘤发病率第3位;死亡率13.61/10万,位居中国恶性肿瘤死亡率第5位[1]。结直肠肿瘤的治疗目前仍是以手术为主的综合性治疗,腹腔解剖结构复杂,重要脏器集中,肿瘤手术难度大、风险高,容易发生各种意外和非计划再次手术情况。非计划再次手术通常会增加患者经济和心理负担,是医疗安全质量管理重要指标之一,也是当前卫生政策研究的热点[2-6]。中国医学科学院肿瘤医院作为国家癌症中心的依托单位,在肿瘤的治疗方面积累了大量的经验和高质量的病历资料。在本研究中,主要分析了中国医学科学院肿瘤医院结直肠外科近6年来住院手术患者病例资料,探讨非计划再次手术的原因和影响因素,为科室的医疗安全质量管理提供参考。
资料与方法
一、资料来源
通过医院信息系统(hospital information system,HIS)和手术麻醉信息系统,收集中国医学科学院肿瘤医院结直肠外科2014年1月1日至2019年12月31日出院患者中经手术治疗的结直肠肿瘤患者的病案首页及临床资料。本研究共纳入出院手术患者10 761人次,其中未发生非计划再次手术患者10 629人次,非计划再次手术患者132人次。本研究非计划再次手术指患者在同一住院期间,由于首次手术的直接或间接原因而导致的再次手术,不包含计划性手术或出院后再次入院手术。
二、统计学方法
应用SAS 9.3统计软件对数据进行处理和统计分析。计量资料以均数±标准差(±s)描述,两组间比较采用t检验。计数资料的组间比较采用χ2检验,多因素分析采用非条件Logistic回归分析。检验水准为α=0.05。以P<0.05为差异有统计学意义。
结 果
一、非计划再次手术发生情况
2014年1月1日至2019年12月31日结直肠肿瘤手术共10 761例,发生非计划再次手术132例,总体发生率为1.23%。结直肠肿瘤手术量逐年增长,由2014年的1 074例增长至2019年的2 709例,年平均增长率19.31%;非计划再次手术发生率介于0.94%至1.58%之间。(表1)。
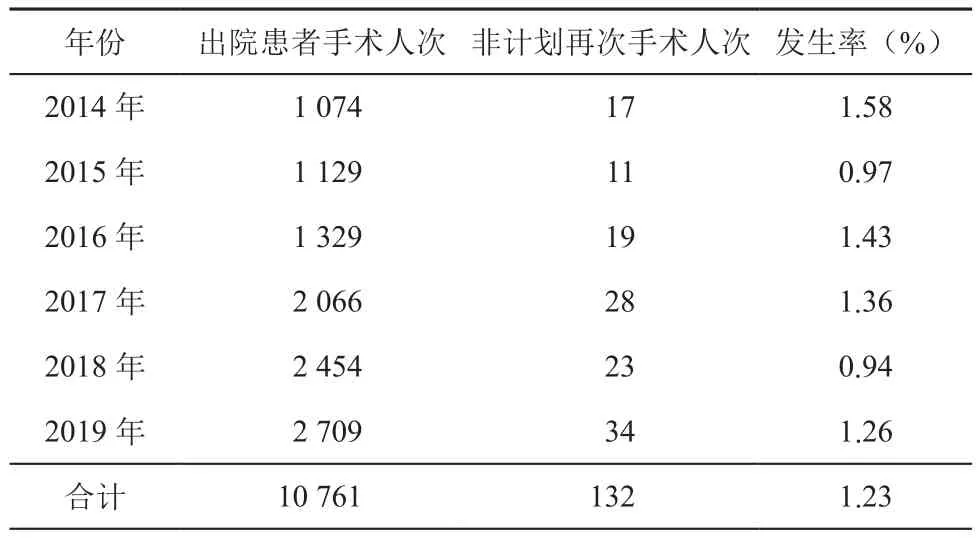
表1 2014~2019年结直肠肿瘤非计划再次手术发生情况
二、非计划再次手术发生临床原因分布
132例结直肠肿瘤非计划再次手术患者中,再次手术原因前三位为吻合口漏66例(50.00%),肠梗阻23例(17.42%),造口并发症16例(12.12%)。(表2)。

表2 结直肠肿瘤非计划再次手术原因分布
三、非计划再次手术时间分布
132例非计划再次手术患者中,再次手术时间主要集中在术后3 d以上(占81.82%)。(表3)。
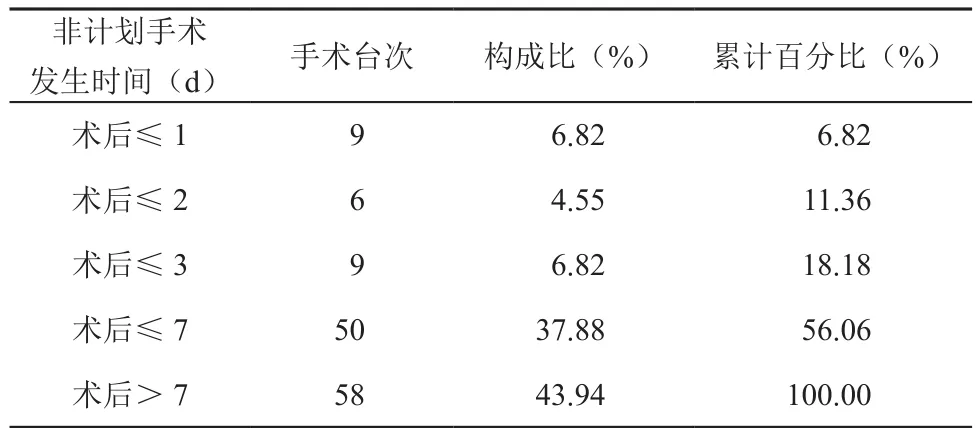
表3 结直肠肿瘤非计划再次手术时间分布
四、非计划再次手术发生的影响因素分析
单因素分析结果提示,非计划再次手术发生率男性(1.55%)与女性(0.70%)比较,差异有统计学意义(χ2=15.121,P<0.001);直肠癌(1.80%)、结肠癌(0.64%)与其他(0.82%)肿瘤类型比较,差异有统计学意义(χ2=27.682,P<0.001)。患者有既往手术史会导致非计划再次手术发生风险增高(χ2=16.608,P<0.001)。此外,非计划再次手术会导致患者转入ICU(χ2=154.648,P<0.0001)和死亡(χ2=5.008,P=0.025)风险增加。非计划再次手术的发生与正常手术在患者年龄(χ2=0.082,P=0.775),主要术者的职称级别(χ2=0.034,P=0.983),手术级别(χ2=3.296,P=0.348),手术类型(χ2=2.442,P=0.118),是否合并高血压(χ2=0.083,P=0.773),是否合并糖尿病(χ2=1.090,P=0.297)等方面的差异均无统计学意义(表4)。
多因素Logistic回归分析结果提示,性别、既往手术史、肿瘤部位是非计划再次手术独立危险因素。男性发生非计划再次手术风险是女性的2.32倍,既往有手术史的患者是无手术史患者的2.98倍,直肠癌患者是结肠癌患者的2.87倍(表5)。
五、非计划再次手术与患者住院时间、费用的关系
10 629例结直肠肿瘤正常手术患者平均住院(13.49±4.76)d,短于132例非计划再次手术患者的平均住院时间(24.27±11.18)d(t=25.210,P<0.001);平均住院费用为(73 374.31±18 627.93)元,低于非计划再次手术患者的平均住院费用(115 803.00±37 519.01)元(t=25.540,P<0.001)(表6)。
讨 论
结直肠肿瘤作为最常见的消化道恶性肿瘤,其发病率和死亡率在我国均呈现逐年上升趋势,结直肠肿瘤的手术量也在逐年增加,如何提高手术质量和围手术期管理是一个亟待解决的问题。非计划再次手术在结直肠手术中广泛存在,通常会增加患者的经济和心理负担,降低患者满意度和医师自信心,甚至有可能会引发医患矛盾[7-8]。因此,加强非计划再次手术的管理是提高医疗质量的重要环节。
本研究中结直肠肿瘤非计划再次手术发生率为1.23%,略低于曹飞龙等[9]报道的2.02%和王丹等[10]报道的1.80%。男性非计划再次手术发生率(1.55%)高于女性(0.70%),与曹飞龙等[9]研究结果一致。这可能与男女生理结构差异有关系,男性骨盆生理上较女性狭窄,手术操作过程中容易造成损伤[9,11]。直肠癌患者非计划再次手术发生率(1.80%)高于结肠癌(0.64%),与尹世全等[3]研究结果一致。

表4 结直肠肿瘤非计划再次手术单因素分析

表5 结直肠肿瘤非计划再次手术多因素Logistic回归分析
表6 结直肠肿瘤非计划再次手术与住院时间、费用的关系(±s)
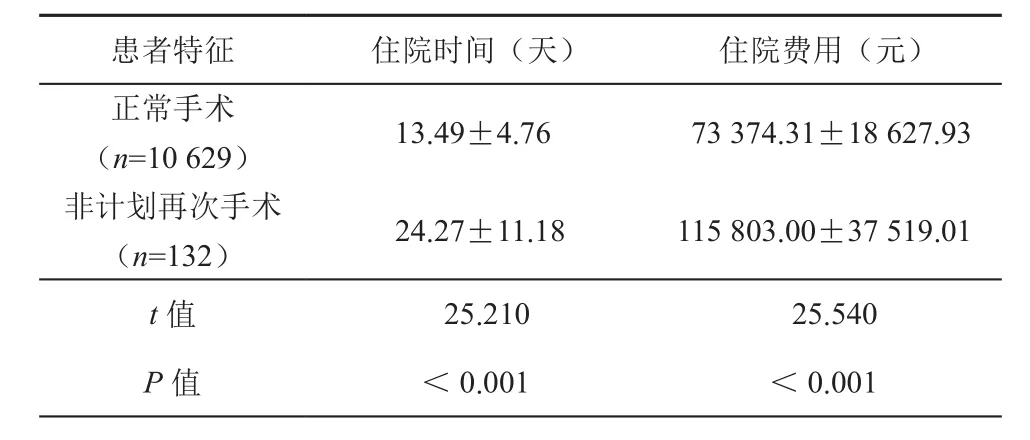
表6 结直肠肿瘤非计划再次手术与住院时间、费用的关系(±s)
患者特征 住院时间(天) 住院费用(元)正常手术(n=10 629) 13.49±4.76 73 374.31±18 627.93非计划再次手术(n=132) 24.27±11.18 115 803.00±37 519.01 t值 25.210 25.540 P值 <0.001 <0.001
本研究结果显示,结直肠肿瘤非计划再次手术的主要原因是吻合口漏、肠梗阻、造口并发症和出血,占比高达89.39%。外科医生的技术与手术质量具有明显的相关性,提示外科医生尤其要重视吻合口漏的发生,吻合之前要判定血运、张力以及吻合的确切性,对于存在较高吻合口漏风险的患者,如高龄、新辅助治疗后、营养状态不佳等情况,要考虑行预防性回肠造口,以减少术后吻合口漏带来的并发症和再次手术的可能[11]。从结果可以看到,非计划再次手术的发生主要集中在术后3 d后,吻合口漏作为结直肠外科最常见的并发症之一,通常在术后5 d~8 d出现临床表现,甚至在手术后更长时间才被发现,说明该并发症在早期的表现比较隐匿,即使临床无症状或者无体征的患者,仍然需要密切的观察[12]。
本研究结果显示,非计划再次手术会导致患者转入ICU和死亡风险增高,导致患者住院时间平均延长10.78 d,住院费用平均增长57.83%,明显增加了患者的负担。在国家大力推行按疾病诊断相关组付费政策背景下[13-14],非计划再次手术可能会增加医院运营成本,提示医院应当进一步加强对非计划再次手术的管理。
综上所述,通过对结直肠肿瘤非计划再次手术的深入分析,可以发现临床治疗过程中的薄弱和重点环节,指导医院和临床科室有针对性地对重点病种、重点环节、重点人群加强围手术期管理。本研究也存在一定的局限性,比如目前国内对非计划再次手术的定义尚无统一标准,比如是否为同一次住院,是否包括非手术部位并发症等尚无明确说明[15]。本研究采用的是患者同一住院期间,因首次手术的相关并发症或意外结果导致的重返手术,与国内大部分医院统计方法一致[16]。由于术后并发症等原因再次入院手术的患者未能纳入统计分析,可能会低估实际发生的非计划再次手术率。另外,本研究为单中心的回顾性研究,可能存在一定的偏倚,仍需要多中心、更大样本量的研究,进一步探讨非计划再手术的相关危险因素。

