探讨急性胰腺炎(AP)胰腺内和胰外受累组织器官的CT和MRI表现及其诊断价值
侯艳艳
【摘 要】 目的:探讨急性胰腺炎(AP)胰腺内和胰外受累组织器官的CT和MRI表现及其诊断价值。方法:将2017年10月至2018年10月本院收治的48例急性胰腺炎胰腺内和胰外受累组织器官患者进行此次研究,按挂号先后顺序均分为参照组和观察组两组,各24例。参照组用CT诊断,观察组用MRI诊断,诊断后利用治疗具体方案等进行确认比对,比较两组的诊断情况。结果:诊断后,两组诊断情况都较好,参照组的诊断情况显著弱于观察组,有统计学差异(P<0.05)。结论:急性胰腺炎(AP)胰腺内和胰外受累组织器官的CT和MRI的表现十分良好,但MRI的检查效果为诊断提供了更有利的帮助,提高了检查速度,保障了治疗速度和质量,临床诊断时要按照患者的具体情况合理选择。
【关键词】
急性胰腺炎;胰腺内和胰外;受累组织器官
急性胰腺炎在临床较常见,对患者机体的危害性较大,降低机体对营养物质的消化吸收效果,增加上腹腔压力和疼痛度,降低血脂平衡效果[1]。为了更好的诊断胰腺内和胰外受累组织器官情况,临床对CT和MRI两种诊断方法进行了研究,发现两种方法对胰腺内和胰外受累组织器官都有较好的检出率,但MRI的检出情况要好于CT的检查情况,诊断正确率更好,提高了患者的救治速度,详见如下。
1 资料和方法
1.1 一般资料
将2017年10月至2018年10月本院收治的48例急性胰腺炎胰腺内和胰外受累组织器官患者进行此次研究,按挂号先后顺序均分为参照组和观察组两组,各24例。参照组男女比例为17:7;平均年龄为(47.85±6.62)岁。观察组男女比例为16∶8;平均年龄为(47.71±6.25)岁。两组基线资料(P>0.05),符合比较条件。
1.2 方法
1.2.1 参照组 用CT诊断,具体为:准备好飞利浦Mx8000双排螺旋CT机,让患者保持仰卧位,摘除患者身上的金属物品,漏出上腹部,将层厚调整到3.2mm,层距调整到3.2mm,螺距设置在0.875,然后自膈顶到双肾下进行水平扫描。诊断结果均与治療具体方案等进行确认比对。
1.2.2 观察组 用MRI诊断,具体为:准备好飞利浦Achieval 1.5 MRI扫描机,摘除患者身上的金属物品后,让其保持仰卧位,然后利用相控阵线圈进行扫描,层厚设置为6mm,间隔设置为0.6mm,视野调整到360~420mm,矩阵为256×192,进行4次激励,用上下饱和、流动补偿、呼吸补偿技术,降低扫描中因血液流动或者呼吸运动造成的伪影。诊断结果均与治疗具体方案等进行确认比对。
1.3 观察指标
观察患者的诊断情况,主要针对胰腺局部/全胰增大、胰腺内和胰外受累组织器官、胰周渗液等例数进行统计,并生成诊断正确率。
1.4 统计学分析
数据处理使用SPSS 19.0统计学软件,计数资料采用频数(n)、构成比(%)描述,组间比较采用χ2检验方法,检验水准α=0.05,当P<0.05时数据有统计学差异。
2 结果
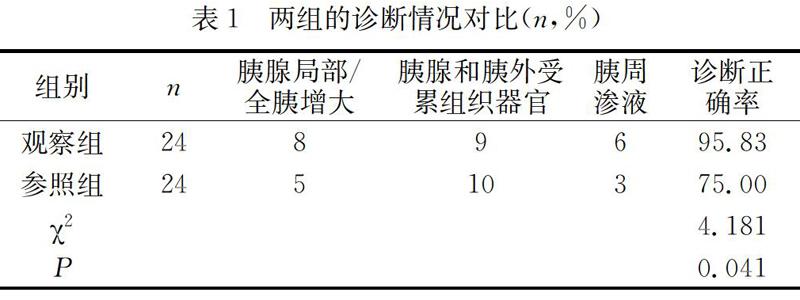
诊断后,两组诊断情况都较好,参照组的诊断情况显著弱于观察组,有统计学差异(P<0.05)。详见表1。
3 讨论
急性胰腺炎患者的胰腺内和胰外受累组织器官病变程度不同,患者的临床表现也不同,需要在CT和MRI检查中进行确定,临床对两种检查方式进行了研究,发现两种检查方式都有较好的检出率,为临床诊断提供了较好的帮助。但CT检查的层面水平位较多,对胰腺内、胰外的某些细小地方无法更清晰的表现,降低了临床诊断的速度,让患者的疼痛时间延长。像胰腺或周边组织中的炎性因子的具体情况,在CT中未详尽展示,仅能从扫描面中观察到胰腺内外的大概情况,对胰腺体积、周边组织受压情况、血流量、骨骼等进行掌握,对炎性因子的活跃性、更细致的分布等未显示,检查存在一定盲区,确诊时需着重关注。
而使用MRI检查后,扩大了扫描视野,对患者胰腺的整体状态、胰周渗液等能更清晰的表现,提高了检查的灵敏度,增加了诊断的细致度,对胰腺内组织、胰外组织、器官等多角度扫描,提高了扫描结果的全面性,降低了患者反复扫描的概率。MRI检查为诊断节省了时间,提高了医生对患者病情的判断速度,减少了患者的机体疼痛度,让患者在有效的时间内得到治疗,避免了急性胰腺炎加重对患者造成的负面影响。MRI与机体较契合,能实时反馈胰腺信息,数据同频呈现,对CT中无法显示的信息都尽量展示,减少检查忽视点,尽快反应出胰腺问题。MRI检查数据和影像在医学中有较高的认可度,根据检查结果一般都可以确诊疾病,且不需要再进行其他检查,工作效率较高。
CT和MRI检查方式在临床上都较常用,医生在为患者诊断的时候要选择合适的检查方式,提高患者救治的及时性,避免盲目使用某一种检查方式。有时候CT和MRI还需要联合使用,能提高诊断的正确性,或者对患者病情进行确认,减少治疗方式的错误性[2]。两种检查方式增加了临床诊断的正确性,为临床诊断提供了便利,让胰腺内和胰外受累组织器官的状态清晰展现在医生面前,减少了治疗中的盲目性。如果临床未能正确对待胰腺病症,炎性因子会加速扩散,肝脏、胆囊、胃肠道等会受其影响,机体整体运转变差,胃底血管破裂、脏器出血等都较容易发生,危险性变大,治疗难度上升。在患者发病后应尽快开展检查工作,以保障诊断和治疗的良好性。
在CT和MRI检查中能清楚的看到胰腺局部或者全部增大的情况,随着扫描的深入,胰腺内和胰外受累组织器官的具体情况也会显现,像轻微肿胀等都能在检查人员的观察中被有效标注,减少了诊断中的错误性[3]。胰腺内和胰外受累组织器官的检查优质性能帮助医生在治疗中对急性胰腺炎的病因进行确认,为患者制定详细的手术方案、用药治疗等,避免胰腺增大、密度减低等对患者机体造成的影响[4]。CT和MRI确定了胰腺病变位置,并对病变位置中组织的形态等进行标记,保障了诊断的清晰度,减轻了诊断和治疗上的压力[5-6]。像治疗过程中需要用降压、消炎、利尿等药物,药物剂量需要根据胰腺的具体情况确定,不能盲目用药[7]。如果药物剂量过多,机体中水分流失过多,会引起水电解质紊乱等问题,不利于胰腺恢复,若过少容易出现炎症反复,会再次损伤机体,未能解决病症[8]。CT和MRI检测应在患者入院后尽快开展,能避免诊断和治疗中的较多意外。检测速度和质量越好,越能保障患者健康,缩短病程[9]。CT和MRI帮助临床观察急性胰腺炎胰腺内和胰腺外受累组织器官,提高临床对疾病的判断能力,检查科学性更明显[10]。检查技术越先进,检查结果越有说服力,病症特点越鲜明,临床能掌握疾病发展规律,做出正确的处理措施[11]。
CT和MRI检查都较便利,但CT检查较容易增加复查率,对医生的临床诊断经验有着一定要求,需要医生在检查的时候认真对待,减少检查中的疏漏点[12]。两种检查方式提高了临床诊断的科学性和合理性,减少了急性胰腺炎胰腺内和胰外受累组织器官在检查中的盲点。经过本次分析得出,诊断后,两组诊断情况都较好,参照组的诊断情况显著弱于观察组,有统计学差异(P<0.05)。说明MRI和CT在检查急性胰腺炎胰腺内和胰外受累组织器官上发挥了较好的作用,但MRI的诊断正确率更高。
综上所述,急性胰腺炎(AP)胰腺内和胰外受累组织器官的CT和MRI的表现十分良好,但MRI的检查效果为诊断提供了更有利的帮助,提高了检查速度,保障了治疗速度和质量,临床诊断时要按照患者的具体情况合理选择。
参考文献
[1] 朱艳,崔云,张育才,等.连续性血液净化辅助救治儿童重症急性胰腺炎[J].中华儿科杂志,2017,55(05):338-342.
[2] 李彬,孙小娟.连续性血液净化对重症急性胰腺炎患者肠道屏障功能的影响观察[J].临床医学工程,2018,25(11):69-70.
[3] 王韶华.连续性血液净化对重症急性胰腺炎患者炎性因子及免疫功能的影响[J].社区医学杂志,2018,29(02):43-44.
[4] 杨学华.乌司他丁与连续性血液净化联合治疗重症急性胰腺炎的临床疗效[J].实用医技杂志,2017,24(01):88-90.
[5] 刘金艳.连续性血液净化治疗重症胰腺炎的临床体会[J].深圳中西医结合杂志,2017,26(20):148-150.
[6] 王俊,周婷.多层螺旋CT、超声联合血淀粉酶检测在ICU中重症急性胰腺炎诊断中的应用价值探讨[J].中国CT和MRI杂志,2019,17(05):110-112.
[7] 范存庚,廖伟伟,赖丙林.CT与MRI对急性胰腺炎的诊断效果对比观察及对诊断敏感度与准确率的影响[J].当代医学,2019,25(17):60-63.
[8] 蒙泽羽.CT和MRI在急性胰腺炎在诊断中的价值对比研究[J].影像研究与医学应用,2018,02(15):71-72.
[9] 唐文杰,郭若汨,张丽娜,等.磁共振成像在感染性胰腺炎合并肝脏损伤患者中的诊断评价[J].中华医院感染学杂志,2017,27(14):3259-3262.
[10]李伟,王瑞星,韩久付.腹部CT和EUS检查慢性胰腺炎患者表现特点及其诊断价值分析[J].实用肝脏病杂志,2018,21(05):785-788.
[11]杨冬梅,杨祥凤,其其格.急性胰腺炎CDFI检查的影像特征及诊断价值[J].中国现代普通外科进展,2018,21(08):82-84.
[12]韩炜,闫军,王剑,等.CT平扫对急性胰腺炎及并发症诊断和預测预后的价值[J].实用放射学杂志,2017,33(08):1205-1208.

