全身炎症反应综合征评分和C-反应蛋白对儿童急性胰腺炎严重程度的评估价值
董彩霞 徐丹 宋宇雷 莫丽亚
急性胰腺炎(acute pancreatitis,AP)属于局部炎症反应疾病,主要发病部位为胰腺组织,随疾病进展易导致机体其他器官功能出现异常,因此对AP的早期诊疗至关重要。而尽早评估AP患儿病情严重程度,可帮助临床采取对症治疗措施[1]。现阶段临床多借助CT严重指数、急性生理学与慢性健康状况评分Ⅱ(acute physiology and chronic health evaluation Ⅱ,APACHEⅡ)评价AP患儿病情严重程度。全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)评分是近年来临床提出的AP评分系统,该方法简便、准确,临床应用范围较广[2]。AP患儿在发病 72 h后C-反应蛋白(C-reactive protein,CRP)水平即可超过150 mg/L,因此监测CRP水平可帮助临床判断胰腺组织坏死程度。本研究分析AP患儿的临床资料,旨在探讨SIRS评分和CRP对儿童AP病情严重程度的评估价值,现报告如下。
1 资料与方法
1.1 研究对象及一般资料 采用回顾性研究方法,选择本院2018年1月—2019年12月收治的60例AP患儿作为研究对象,其中男性35例,女性25例;年龄 5~12岁,平均(8.50±2.11)岁。
1.2 诊断标准
1.2.1 AP诊断标准 ① 急性、突发、持续、剧烈的上腹疼痛,可向背部放射;② 血清淀粉酶和(或)脂肪酶活性高于正常参考值上限3倍以上;③ 增强CT /磁共振成像(magnetic resonance imaging,MRI)显示胰腺水肿或胰周渗出积液等AP典型影像学改变。符合以上3项中2项即可诊断为AP[3]。
1.2.2 AP分类标准 ① 轻症AP符合AP诊断标准,不伴有器官功能衰竭及局部或全身并发症;② 中度重症AP伴有一过性的器官衰竭(48 h内可恢复)或伴有局部/全身并发症;③ 重症AP伴有持续器官功能衰竭(>48 h)。
1.2.3 SIRS诊断标准 ① 体温>38 ℃或<36 ℃;② 心率>90 次 /min;③ 呼吸频率>20 次 /min;④ 白细胞计数>12×109/L或<4×109/L;⑤ 动脉血二氧化碳分压<32 mmHg(1 mmHg≈0.133 kPa)。参照美国胸科医师学会/危重医学会(ACCP/SCM)1992年制定的标准,符合以上2项即可诊断为SIRS[4]。
1.3 治疗方法 给予禁食、胃肠减压等对症治疗;强化营养支持,给予抗感染、纠正水电解质失衡等措施;若患儿腹腔液渗出,则给予间歇性腹膜透析、连续性血液滤过[5]。
1.4 检测指标及方法 记录所有患儿APACHEⅡ和SIRS评分,统计不同SIRS评分下的AP患儿病情严重程度分布。采集所有患儿肘静脉血1 mL,使用深圳市国赛生物技术有限公司生产的Astep特种蛋白分析仪(散射比浊法)检测CRP水平。
1.5 伦理学 本研究符合医学伦理学标准,所有对患儿的检测和治疗均获得监护人知情同意。
1.6 统计学方法 使用SPSS 18.0统计软件处理数据,符合正态分布的计量资料以均数±标准差()表示,采用t检验;计数资料以例表示,采用χ2检验。采用直线相关分析法分析CRP与各评分指标的相关性。P<0.05为差异有统计学意义。
2 结果
2.1 不同SIRS评分AP患儿病情严重程度分布 随着SIRS评分升高,AP患儿病情逐渐加重,死亡人数也明显增加(χ2=8.4510,P=0.0215)。见表 1。

表1 不同SIRS评分AP患儿病情严重程度分布
2.2 不同病情严重程度AP患儿APACHEⅡ、SIRS评分和CRP水平比较 中度重症AP组和重症AP组CRP、APACHEⅡ、SIRS评分均明显高于轻症AP组(均P<0.05)。见表2。
表2 不同病情严重程度AP患儿APACHEⅡ、SIRS评分和CRP水平比较()
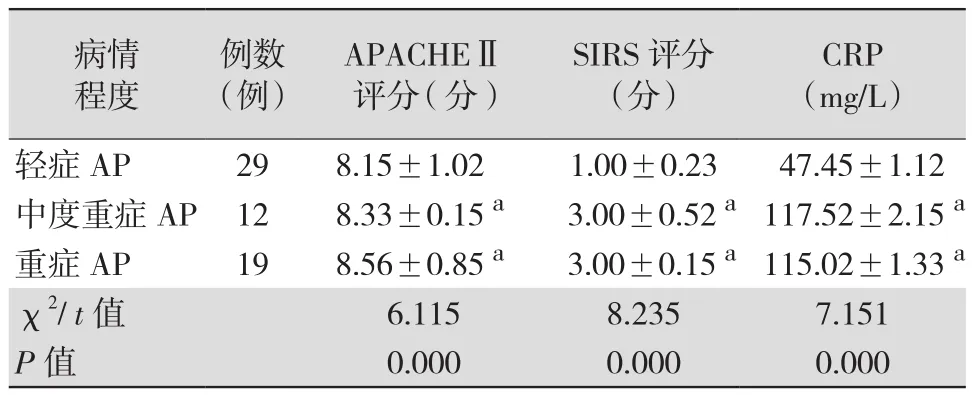
表2 不同病情严重程度AP患儿APACHEⅡ、SIRS评分和CRP水平比较()
注:APACHEⅡ为急性生理学与慢性健康状况评分Ⅱ,SIRS为全身炎症反应综合征,CRP为C-反应蛋白,AP为急性胰腺炎;与轻症AP组比较,aP<0.05
CRP(mg/L)轻症AP 29 8.15±1.02 1.00±0.23 47.45±1.12中度重症AP 12 8.33±0.15 a 3.00±0.52 a117.52±2.15 a重症AP 19 8.56±0.85 a 3.00±0.15 a115.02±1.33 a χ2/ t值 6.115 8.235 7.151 P值 0.000 0.000 0.000病情程度例数(例)APACHEⅡ评分 (分)SIRS评分(分)
2.3 CRP与各评分指标的相关性 直线相关性分析显示,CRP与SIRS评分、APACHEⅡ评分均呈正相关(r=0.4151、0.3111,P=0.0215、0.0011)。
3 讨论
AP是临床常见的急腹症之一,胰酶的活化导致局部胰腺被破坏,引起急性炎症反应[6]。AP会激发患儿胰酶活性,造成胰腺组织出现不同程度的出血或坏死;而随疾病进一步发展,炎症因子逐渐蔓延至机体其他组织,加重患儿疼痛的同时加剧病情,严重影响患儿身心健康和生命安全。
有研究证实,AP患儿病情加重会引起SIRS,释放大量细胞因子和炎症介质,在二者的级联反应下,推动AP发展为重度AP,甚至有可能发展为多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS)[7]。而 SIRS 的出现标志着 AP 患儿的机体炎症已不再局限于组织,而逐渐发展为全身性的炎症反应,表明SIRS的发生发展与AP导致的机体内环境紊乱密切相关且呈动态变化。分析重症AP诱发SIRS的因素有化学性炎症、胰腺组织缺血以及全身性感染等;在AP发病早期,以上诱发因素常同时存在,导致患儿出现SIRS且持续较长时间。本研究中随着SIRS评分升高,AP患儿病情严重程度逐渐升高,死亡人数也明显增加,表明SIRS在AP患儿的病程进展中发挥了重要作用[8]。
研究显示,各种炎性细胞在胰酶作用下会产生大量细胞因子和炎症介质,从而加重AP患儿胰腺以及全身的炎症反应;且胰腺及全身炎症反应导致炎症介质和细胞因子进入机体血液循环。而细胞因子所产生的炎症反应对机体可发挥双重作用,机体在生理状态下细胞因子水平偏低,在遭受外界刺激后会产生少量细胞因子,且在短期内迅速增加;部分激发局部炎症反应,在有效激活网状内皮系统的同时参与炎症反应,消除炎症;另一部分进入血液循环的细胞因子会对全身抗炎反应和抗炎及促炎因子间的平衡进行调节,并有效参与抗炎反应[9]。但若细胞因子过度释放会导致抗炎和促炎因子失去平衡,诱发机体出现内稳态失衡,导致“细胞因子风暴”,从而造成低血压、急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)等一系列病理改变,长此以往,会对器官功能产生直接影响[10]。若患儿为轻症AP,局部炎症反应和全身炎症反应会起保护作用;但若患儿属于重症AP,细胞因子过度释放会诱发SIRS从而损伤机体。有研究证实,若患儿为重症AP,炎症介质会大量释放,从而增加对肝脏、肾脏、脑部、心脏等重要器官的损伤[11]。
由AP发展至SIRS,再到并发MODS是一个“二次打击”的过程,胰腺炎发病属于第一次打击,在第一次打击后机体会出现应激和炎症反应,激活机体内的防御机制,而在第一次打击因素没有完全消除的情况下,损伤作用持续存在,在早期炎症反应的影响下,患儿会出现SIRS,导致病情恶化,炎症反应扩大,发展为 MODS[12]。
本研究结果显示,随SIRS评分升高,AP患儿病情严重程度加剧;CRP水平与APACHEⅡ、SIRS评分呈正相关。证实了AP患儿SIRS评分与病情严重程度有关,因此采取早期积极干预措施具有重要意义,可以阻止疾病进程,抑制细胞因子产生、降低炎症介质水平以及患儿后期并发症发生率。
利益冲突 所有作者均声明不存在利益冲突

