大动脉炎合并继发性血小板增多症超声表现及随访1例
车昕怡 黎志国
作者单位:116011 辽宁省大连市,锦州医科大学大连研究生培养基地中国人民解放军联勤保障部队第九六七医院超声诊断科
患者女,31岁,因“3 d前发作性右手麻木、左侧口角歪斜”入院。体格检查:双侧颈动脉、锁骨下动脉听诊区可闻及血管杂音,右上肢血压140~160 mm Hg(1 mm Hg=0.133 kPa)/50~80 mm Hg,左上肢血压110~130 mm Hg/60~80 mm Hg,双侧桡动脉波动减低,双足背动脉波动正常。实验室检查:血小板计数602×109/L,血小板压积0.53%、分布宽度8.7%;血红蛋白87 g/L;血沉107 mm/h,类风湿因子85.4 U/ml,抗链o和C反应蛋白正常。超声检查:双侧颈动脉、锁骨下动脉血管壁呈向心性弥漫增厚,管壁内膜轮廓较为整齐,以左颈动脉为著,最大厚度可达0.33 cm,左颈总动脉、颈内动脉、颈外动脉管腔不规则变窄,腔内不清晰,可见团状低回声,CDFI仅探及窄束低速血流间歇通过(图1);右颈总动脉管腔变窄,最窄处直径狭窄率约75%,呈湍流频谱,收缩期峰值流速406 cm/s(图2);锁骨下动脉血管壁增厚;椎动脉管腔结构清晰,管壁不厚,管腔内血流信号充盈良好;升主动脉呈瘤样扩张,直径46 mm,管壁厚度正常,管腔清晰,血流充盈好;腹主动脉、下肢动脉未见明显异常;脾不大。超声提示:大动脉炎(头臂型):左颈总动脉、颈内动脉、颈外动脉不完全闭塞(血栓形成),右颈总动脉重度狭窄。骨髓穿刺结果显示:巨核细胞86个,增生旺盛,成熟加速,确诊为血小板增多症,考虑为继发性。血小板不断增高至756×109/L。经10 d甲强龙治疗,辅以阿司匹林抗血小板聚集及贫血相关治疗后,血沉降至正常。出院3个月后复查,血小板计数394×109/L,类风湿因子40.0 U/ml;超声显示:左颈总动脉由不完全闭塞转为重度狭窄(图3);增强MRI显示:左侧颞叶及顶叶急性脑梗死;MRA显示左侧颈内动脉颅内段狭窄或闭塞。增强CT显示;左侧颈总动脉及颈内动脉全段软斑块形成并管腔狭窄,左侧颈内动脉颈段局部闭塞,右侧颈总动脉近端局部狭窄。
讨论:大动脉炎是一种慢性非特异性血管炎症,多见于主动脉或其主要分支处,病因不明,可能与细菌和病毒感染引起的免疫损伤有关[1]。根据受累血管不同,可分为头臂型、胸腹主动脉型、肾动脉型、肺动脉型及混合型,其中以头臂型最常见[2],本例即为头臂型。继发性血小板增多症可由多种感染,以及炎症、贫血、肿瘤、手术、药物等引起,通过血小板计数、骨髓象等确诊。本例患者年轻且无高脂血症、高血压病史,以脑梗死为首发症状,实属罕见。超声检查可动态监测血管内膜厚度、管腔狭窄程度、血流速度,有助于该疾病的确诊,患者动脉典型的超声表现为“葱皮样”改变,管腔狭窄甚至闭塞。本例患者初诊时颈动脉超声表现非常符合大动脉炎的特征表现,双侧颈动脉管壁向心性弥漫增厚(以左侧为著),超声诊断与CTA及临床表现一致,出院3个月后超声复查显示左颈动脉已由闭塞转为狭窄,为后期监测病情起到了很好的提示作用。
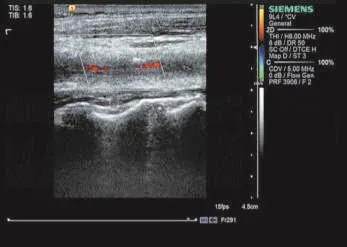
图1 大动脉炎引起左颈总动脉不完全闭塞,仅见窄束血流间断通过

图2 大动脉炎引起右颈总动脉狭窄,狭窄处峰值流速406 cm/s
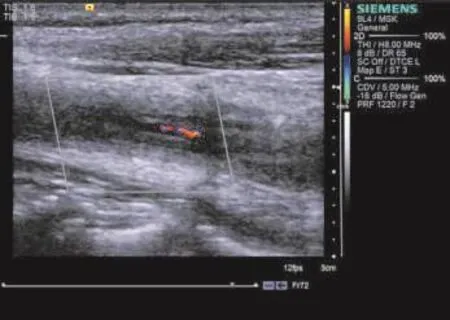
图3 3个月后复查左颈总动脉由不完全闭塞转为重度狭窄,可见窄束血流通过

