3~4级支气管管腔分嵴HRCT定位的临床意义
聂云强,刘莉丽,龙 威,刘彩莲,孙立英,李大刚(通信作者)
(1临沂市人民医院呼吸与危重症医学科 山东 临沂 276000)
(2临沂市妇幼保健院妇科 山东 临沂 276000)
(3临沂市人民医院放射科 山东 临沂 276000)
高分辨率CT(high resolution CT,HRCT)常用来发现周围性早期肺癌,降低肺癌死亡率[1],但如何发现中心部位支气管内小病灶目前很少报道,既往大多数研究集中在肺周围部癌性病变,忽略支气管内早期肿瘤病变,研究发现67%漏诊的病灶在支气管腔内[2]。支气管内肿瘤治愈率高,患者生存期长[3],但常规CT对3~4级支气管内病变的检出率极低。HRCT可以清晰观察小气道走向及管壁变化,但是如何在支气管内发现可能的肿瘤病变仍有待研究。中心部位支气管管腔的CT显影有很多难点,部分支气管在常规CT水平位不易显示,分支开口及走向等问题不明。本研究利用64排HRCT以肺段和亚段管腔内分嵴为起点结合支气管走行观察管腔,初步制定阅片方法,以期为初学者学习薄层CT阅片提供参考。
1 资料与方法
1.1 一般资料
本研究经临沂市人民医院伦理委员会批准,医学伦审第(YX200242)号,根据《赫尔辛基宣言》伦理委员会放弃了对患者签知情同意书的要求,同时对患者数据保密。
选取临沂市人民医院2019年1月—2020年12月收治的经胸部CT检查正常的患者87例,包括男性50例,女性37例,平均年龄(33.54±9.179)岁。纳入标准:患者年龄为20~40岁,身体健康,能接受胸部CT检查。排除标准:①患有呼吸系统疾病,心血管病变者;②因依从性不佳等原因无法配合检查者。
1.2 方法
采用64排HRCT平扫(Light Speed VCT 64;GE Healthcare Bio-Sciences Corp,Piscataway,NJ,USA),层厚和间隔为0.625 mm。CT扫描范围从胸部上孔到肋膈角。以水平位为常规阅片层面。窗位为-700~-500 HU,窗宽为1 500~2 000 HU。行常规CT扫描,层厚5 mm,间隔5 mm。
(1)分嵴观察:①上叶从尖前后段的分嵴由近端向远端观察至各亚段管腔分嵴,由各亚段管腔至5级分嵴。②中叶管腔观察:由内外侧段分嵴沿肺段管腔向远端至4级分嵴,沿着各分嵴相关管腔观察直至5级分嵴,左肺舌段也是类似的观察方法,左肺舌段分支位置关系为上下方向。③下叶观察:B6首先分出,沿管腔向远端各段、亚段分嵴,观察4级管腔至5级分嵴。(2)管腔观察:有无管壁增厚、狭窄,有无管腔内肿物、痰液潴留等。正常管腔及分嵴见图1~图6,早期官腔内肿瘤见图7。
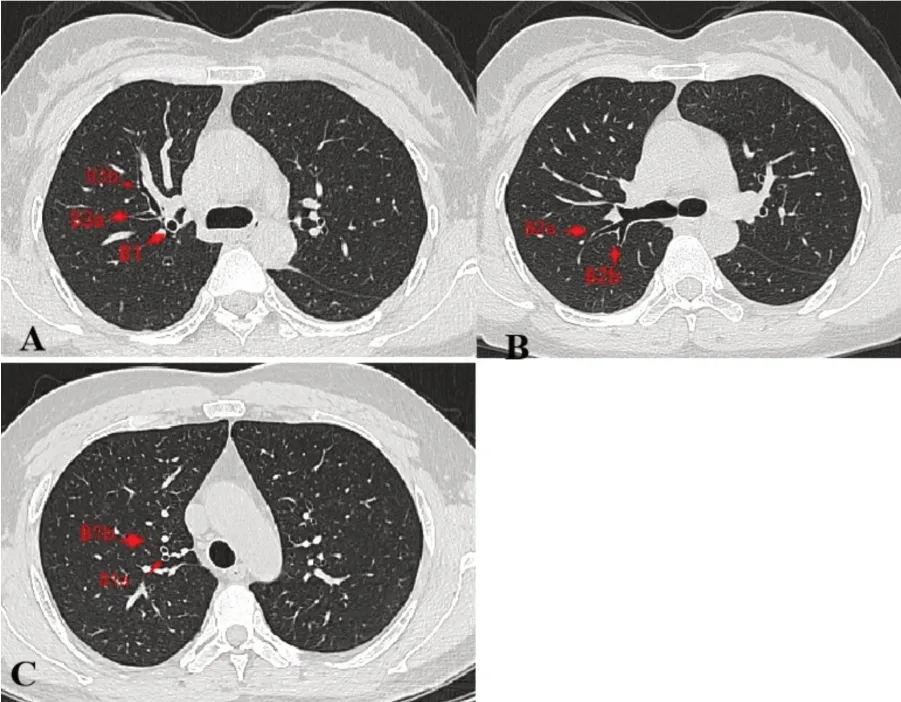
图1 右肺上叶管腔与分嵴正常HRCT平扫

图6 左肺下叶管腔与分嵴正常HRCT平扫
4级支气管命名方法:①上下关系时:向上走行分支为a向下走行分支为b;②前后关系时:后方分支为a前方分支为b;③内外关系时:外侧分支为a内侧分支为b,有第3分支时依据上述原则另标记为c。定位顺序时优先从上到下,次选从后到前,再选外侧到内侧进行定位。
1.3 薄层CT与分嵴定位图

图2 左肺上叶管腔与分嵴正常HRCT平扫
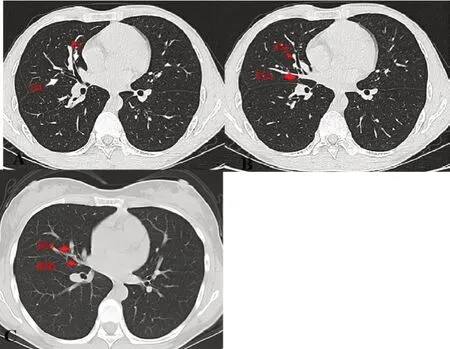
图3 右肺中叶管腔与分嵴

图4 左肺舌段管腔与分嵴
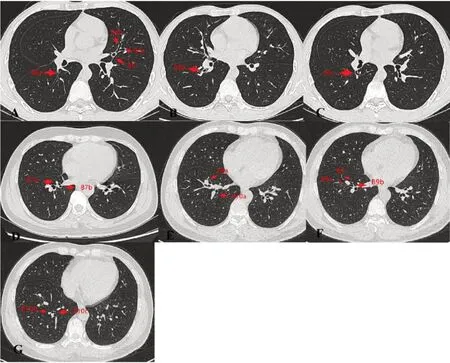
图5 右肺下叶管腔与分嵴正常HRCT平扫
管腔病变与分嵴HRCT图,见图7。

图7 肺鳞癌分嵴及管腔内病灶的诊断过程及分析
1.4 统计学方法
采用SPSS 25.0统计软件分析数据,符合正态分布的计量资料以均数±标准差(x-± s)表示,行t检验;计数资料以频数(n)、百分率(%)表示,行χ2检验或Fisher精确检验,以P<0.05为差异具有统计学意义。
2 结果
由于支气管发育不同及不同层厚CT分辨率差异,每位患者观察到3~4级管腔分嵴最多个数不同,总分嵴数为患者总数与每个肺叶HRCT可识别最高个数的分嵴之和,因此不同层厚CT,相同部位可统计总分嵴数不同,0.625 mm CT发现3级分嵴960个,4级分嵴1 729 个,5 mm CT层厚观察3级分嵴629个,4级分嵴732个。薄层0.625 mm CT检查3级支气管右肺上叶、右肺中叶、右肺下叶、左肺上叶、左肺舌叶各部位分嵴数的检出率均高于常规5 mm CT,差异有统计学意义(P<0.05)。薄层0.625 mm CT检查4级支气管右肺上叶、右肺中叶、右肺下叶、左肺上叶、左肺舌叶、左肺下叶各部位分嵴数的检出率均高于常规5 mm CT,差异有统计学意义(P<0.05)。见表1~表2。

表1 3级支气管分嵴的常规5 mm CT与薄层0.625 mm CT的对比[%(n/m)]
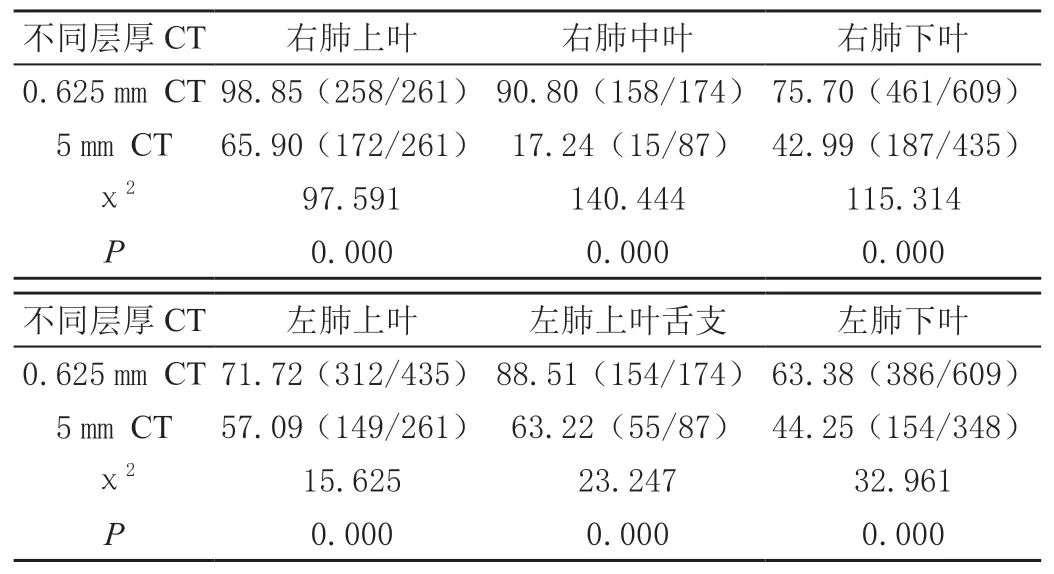
表2 4级支气管分嵴的常规5 mm CT与薄层0.625 mm CT的对比[%(n/m)]
3 讨论
3.1 分嵴定位的意义
支气管分嵴是气管镜检查时3~4级支气管的解剖标志,也是HRCT确定支气管分级及观察管腔的依据,有利于及早发现管腔或管壁的异常[4],提示支气管镜检查[5]。
3.2 3~4级管腔与正常结构
左肺动脉影响观察左肺上叶部分管腔,尖后段、前段管腔在左肺动脉旁发出,在水平位能观察左上叶固有支气管管腔,左肺动脉消失时可以观察部分左肺上叶管腔的上壁,但是很难鉴别管腔内病变,随着左肺动脉消失,左肺上叶管腔出现,左肺支气管上叶开口的后侧壁可以观察到,因此水平位注意下侧壁是观察左肺上叶管腔病变的关键。继而出现左肺上舌段管腔,左肺舌段与下叶分嵴逐步出现,此位置左肺上叶、舌段、下叶管腔先后出现需要注意分别观察走行,左肺上叶前段分支因左肺上叶动脉分支影响有时不能观察到4级管腔分嵴,双肺下叶B6分支因下肺静脉等血管导致有时不易发现分嵴及管腔。
3.3 水平位对3~4级管腔与分嵴观察的影响
水平位CT支气管呈圆形、椭圆形、环形结构,呈连续管腔变化[6],5 mm CT左肺舌叶多数情况下不能观察到上下舌支分嵴,尤其是B5走向,导致漏诊B5管腔内早期病变。双肺下叶B6管腔较短,5 mm CT容易漏诊。呈水平位走向的3级支气管有双肺上叶前段,右肺上叶后段,右肺中叶内外侧段、左肺上舌段。水平位或与水平位夹角呈较小锐角时支气管很快在垂直方向消失,注意在水平位观察管腔变化,避免漏诊。双肺上叶尖段、双肺基底段3级支气管几乎垂直水平位,多数分嵴易于观察。5 mm CT可以连续显示部分肺段但是对大多数亚段管腔不能清晰显示,而0.625 mm CT可以清晰观察4 级分嵴及管腔。左肺4级支气管B3a水平位逐渐向下走行,B3b、B3c逐层向上走行,B6b、B6c水平位逐步向外周向下走行,B6a水平位逐渐向上走行,右肺B2a、B2b向外上走行,右肺B4a、B4b水平走向外周,B5b水平位显示向外下走行,左肺B4a、B4b呈水平走向分嵴明显,B5逐层向下走行,在水平位逐步分出B5a、B5b。左肺B1+2a、B1+2b管腔向上走行,B1+2c向下走行。B8a、B9a、B10a分出时呈水平位但是与3级支气管管壁几乎垂直,比较容易观察分嵴。单独分支的肺段或亚段管腔容易被忽视,如B6、B6a和B10a。如果4级管腔分嵴不在同一层面的水平位,可能漏掉某一个4级支气管管腔。0.625 mm HRCT分嵴定位不仅可以明确管腔的分支,还能以亚段管腔的走向制订路径直达病灶,提高支气管镜检查时活检诊断率[7]。
3.4 管腔内肿瘤与内镜的联系
常规CT对中心部位管腔内病灶尤其是病灶较小时诊断率低[8],早期肺段浸润型肺癌多数没有形成肿块,主要表现管腔狭窄,管壁结节,管壁增厚等[3]。Gupta A[5]报道支气管内鳞癌的CT表现:管腔狭窄,闭塞,管壁增厚、局部肺不张等,内镜下的早期表现主要是黏膜皱襞消失,黏膜增厚,管腔狭窄[9]。内镜下很容易诊断浸润癌,但内镜检查一般在CT诊断后进行,滞后于CT检查。通过薄层CT观察肺段、亚段管腔及早发现管腔内病变,联合内镜检查提高早期肺癌诊断率是关键。对于管腔或管壁异常但不能及时确诊的患者定期随访也是关键[2]。Song Y[3]报道研究发现3~4级支气管为肿瘤常见发生部位,早期管腔内肺鳞癌预后良好,但也有沿支气管长轴侵袭的可能[10]。
本研究不足之处:目前能观察到的早期中心型癌性病变较少,尤其是当HRCT发现有异常时仍需要进一步观察评估、随访,需要大样本进一步研究HRCT管腔的数据,以总结支气管内癌的早期影像学特征,指导支气管镜检查。
综上所述,水平位0.625 mm HRCT通过分嵴定位有利于判断3~4级支气管起点、分布范围及管腔、管壁的变化,避免遗漏某一分支等,而5 mm CT仅能观察部分3~4级支气管分嵴及管腔走向,分嵴定位观察法可以为临床早期观察管腔内病变提供解剖基础。

