乳腺癌术后上肢淋巴水肿预防策略的证据总结
史博慧,吕爱莉,王恋,郭萍利,马晓霞,齐晶
(1.西安交通大学第一附属医院 乳腺外科,陕西 西安710061;2.西安交通大学 护理系,陕西 西安710061;3.陕西省中医医院 骨科,陕西 西安710003)
乳腺癌相关淋巴水肿 (breast cancer-related lymphedema,BCRL) 是乳腺癌患者术后最常见的并发症之一, 相关文献报道乳腺癌术后患者患肢淋巴水肿的发生率5%~50%[1-2]。 乳腺癌相关淋巴水肿是由于乳腺癌放疗和手术破坏了淋巴结和淋巴管,导致淋巴液回流受阻, 至其在软组织中积聚过多而引起的上肢肿胀。 肢体有明显的肿胀、沉重、疼痛等不适感, 并长期可发展为不可逆转的纤维化和间质肥大[3],同时会导致患者的上肢功能障碍、肌力减退、外观受损及焦虑抑郁等身体和心理的问题, 从而严重影响乳腺癌患者术后的恢复及其生活质量[4-5]。 国内外针对乳腺癌相关淋巴水肿采取的治疗方式主要包括:物理治疗、药物治疗、手术治疗等[6],但这些方法对淋巴水肿的改善效果难以持久, 而且对于水肿严重的患者治疗效果欠佳。 Stuiver 等[7]考虑到淋巴水肿对患者生活质量的影响及其治疗的相关社会成本,提出将重点放在预防淋巴水肿的发生上,但目前还没有统一认定的预防淋巴水肿的最佳策略。 王惠雪等[8]报道的系统综述,发现关于乳腺癌相关淋巴水肿预防的指南和规范较少, 建议构建适合本土的相关临床实践指南。因此,本研究拟于通过循证的方法搜集并总结预防乳腺癌相关淋巴水肿的最佳证据,预防患者上肢淋巴水肿的发生。
1 方法
1.1 问题确立 为获取预防乳腺癌术后上肢淋巴水肿策略的最佳证据, 本研究采用了上海复旦大学JBI 循证护理合作中心问题开发工具PIPOST 确定循证护理的初始问题[9-10]。 即第1 个P(population):乳腺癌术后患者;I(intervention):正确、规范的上肢淋巴水肿预防措施;第2 个P(professional):医护人员、患者及其照护者;O(outcome):主要结局指标是上肢淋巴水肿发生率、 医护人员对淋巴水肿相关知识掌握程度,次要结局指标是上肢功能障碍发生率,肌力减退率,患者术后生活质量;S(setting):病房及患者的生活及工作场所;T(type of evidence):指南、证据总结、临床实践、系统评价、原始研究、专家共识、综述。
1.2 检索策略 以“Breast Neoplasm*/Breast Tumor*/Breast Carcinoma*/Breast Cancer/Mammary Cancer*/Breast Malignant Neoplasm*/Breast Malignant Tumor*”“prevent/precaution/prophylaxis/management/Self-Care”“lymphedema/Upper limb lymphedema/lymphatic edema of uppe limb/BCRL/Muscle Strength/myodynamia/muscle force/shoulder joint/Joint*, Shoulder/Shoulder function”为英文检索词,以“乳腺癌/乳腺肿瘤”“预防/锻炼/运动/自我管理/管理方案”“上肢淋巴水肿/肩关节/肌力” 为中文检索词。 检索的数据库为:PubMed、Embase、Cochrane Library、NBOCC、CINAHL、JBI 循证卫生保健中心数据库、NICE 指南网、 中国知网、维普、万方、CBM,检索时限为建库至2019 年6 月1 日。纳入标准为:研究类型不限;研究对象为病理确诊为乳腺癌, 乳腺癌手术后患者; 干预措施包括:淋巴水肿相关健康教育、锻炼方法、管理方案;结局指标为上肢淋巴水肿及与其相关的肩关节活动度、患肢功能、肌力、心理状态、生活质量。 排除标准为:个案报道;康复方案报告不完整;重复发表文献;信息不全的证据;非英文或中文文献以及质量较差的文献。
1.3 文献质量评价 本研究纳入的文献类型有指南、系统评价、随机对照实验、类实验。指南的评价采用AGREE 国际协作组织在2009 年更新的《临床指南研究与评价系统》(Appraisal of Guidelines for Research and Evaluation,AGREEⅡ)来进行评价[11-12]。AGREEⅡ每个质量领域的评分需分别进行计算,每个领域得分等于该领域中全部条目分数的总和,之后再将得分进行标准化,标准化公式为[(每部分的实际得分-可能的最低分)/(每部分可能的最高分-可能的最低分)]×100%。类实验和随机对照试验分别采用澳大利亚JBI 循证卫生保健中心类实验研究和随机对照试验评价标准(2016)进行评价[13]。 系统评价则采用牛津大学循证医学中心文献严格评鉴项目进行真实性评价[14],包括3 部分10 个问题,其中第1、第2 个问题为筛查性问题,应快速评判,若结果为“是”则完成后续质量评估,“否”则停止评价。证据总结类文献对其所依据的原始文献进行追溯, 根据原始文献类型选择相应的评价标准。 由于本研究是遵照澳大利亚JBI 循证护理中心的证据分级系统进行证据级别的划分和推荐强度标注的,而研究中纳入的证据总结全部是从JBI 数据库获取的,因此从证据总结中提取的证据直接引用其对应的级别和推荐强度。
1.4 证据分级与推荐级别 本研究采用澳大利亚JBI 循证卫生保健中心证据分级及证据推荐级别系统(2014)对纳入文献中提取的证据内容进行证据等级和推荐级别评价[15],并根据其研究设计的类型,将证据划分为Level 1~5 个等级,之后将根据研究设计的可行性、适宜性、临床意义及有效性,将证据推荐建议分为A 级推荐(强推荐)和B 级推荐(弱推荐)2个级别。
1.5 文献质量评价过程 本研究纳入的全部文献由1 名接受过规范循证医学和1 名接受过循证护理培训的研究人员进行质量评价,2 人根据文献类型选择相应评价标准独立进行文献质量评价。 对于难以确定亦或是2 人意见出现分歧的文献, 双方讨论及咨询第3 名研究者,达成一致结论后,最终决定该文献的纳入或剔除。 如不同来源的证据内容出现冲突,优先纳入高质量及相关领域最新证据。
1.6 资料提取 由2 名研究者根据提前统一制定的提取表,提取文献的作者、来源数据库、发布时间、证据内容、 证据性质等, 并由第3 名研究者检查核对。
2 结果
2.1 文献检索结果 通过系统检索到1 575 篇相关文献。 进行查重后,再根据纳入和排除标准,排除明显不符的文献后剩余文献28 篇,经文献质量评价后最终纳入文献24 篇[7-8,16-37]。 其中指南4 篇,证据总结3 篇,系统评价8 篇,RCT 8 篇、类实验研究1 篇,纳入文献的一般情况见表1。

表1 纳入文献的一般情况

续表1
2.2 纳入文献的质量评价结果
2.2.1 指南的质量评价结果 本研究共纳入了4 篇指南[16-19],所有纳入的指南均由2 名评价人员依据AGREEⅡ标准独立进行质量评价,4 篇指南的各领域的标准化百分比以及2 项综合评价的平均分见表2。
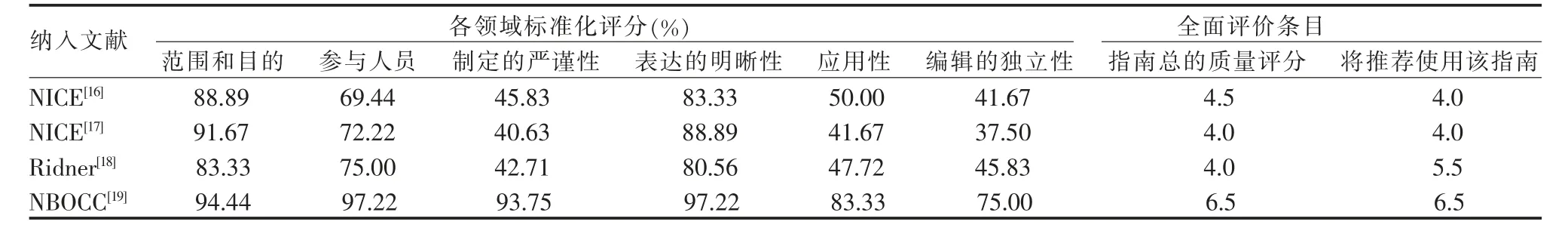
表2 纳入指南的质量评价结果
2.2.2 系统评价的质量评价结果 本研究纳入系统评价共8 篇[7-8,23-28],对纳入的系统评价文献使用相应评价工具进行质量评价,评价结果见表3。
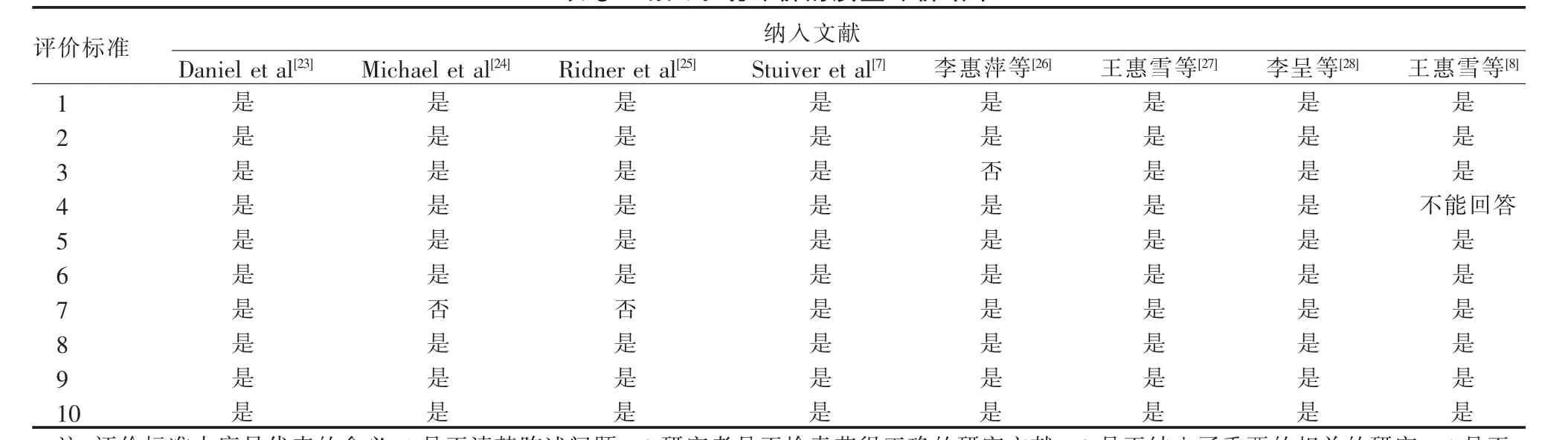
表3 纳入系统评价的质量评价结果
2.2.3 类实验的质量评价结果 纳入类实验文献1篇[29],使用澳大利亚JBI 循证卫生保健中心类实验研究评价标准(2016)进行评价,其中条目2“组间基线是否具有可比性? ”与条目3“ 除了要验证的干预措施外,各组接受的其他措施是否相同? ”评价结果为“不适用”,条目4“是否设立了对照组? ”评价结果为“否”,其余条目均评价为“是”,文献质量较高。
2.2.4 随机对照试验的质量评价结果 本研究纳入随机对照试验6 篇[30-37],由于为乳腺癌术后患者实施预防上肢淋巴水肿的干预措施, 需要医务人员间的协作和患者的主动配合, 纳入的随机对照试验的条目4“是否对研究对象实施了盲法”和条目5“是否对干预者实施了盲法”均为“不适用”,其中Ammitzbøll等[30]和Torres 等[31]的研究其余条目均为“是”,文献质量高;Dönmez 等[32]的研究除条目6“是否对结果测评者实施了盲法”为“不清楚”外,其余条目均为“是”,文献质量高;金晓烨等[33]、颜巍等[35]和张丽娟等[36]的研究条目1 “是否对研究对象真正采用了随机分组的方法”、条目2“是否做到了分配隐藏”和条目6“是否对结果测评者实施了盲法”为“不清楚”,其余条目均为“是”。 文献质量较高;马志强等[34]的研究条目2为“不清楚”,其余条目均为“是”,文献质量高;赵海燕等[37]的研究条目1 和条目2 为“不清楚”,其余条目均为“是”,文献质量高。
2.3 证据汇总结果 从纳入文献中提取出62 条证据, 通过对证据进行分析讨论最终汇总出48 项,包括:锻炼方法、皮肤保护、航空旅行、控制体质量、物理疗法、自我监测、日常生活注意事项,共7 个方面的最佳证据。 见表4。
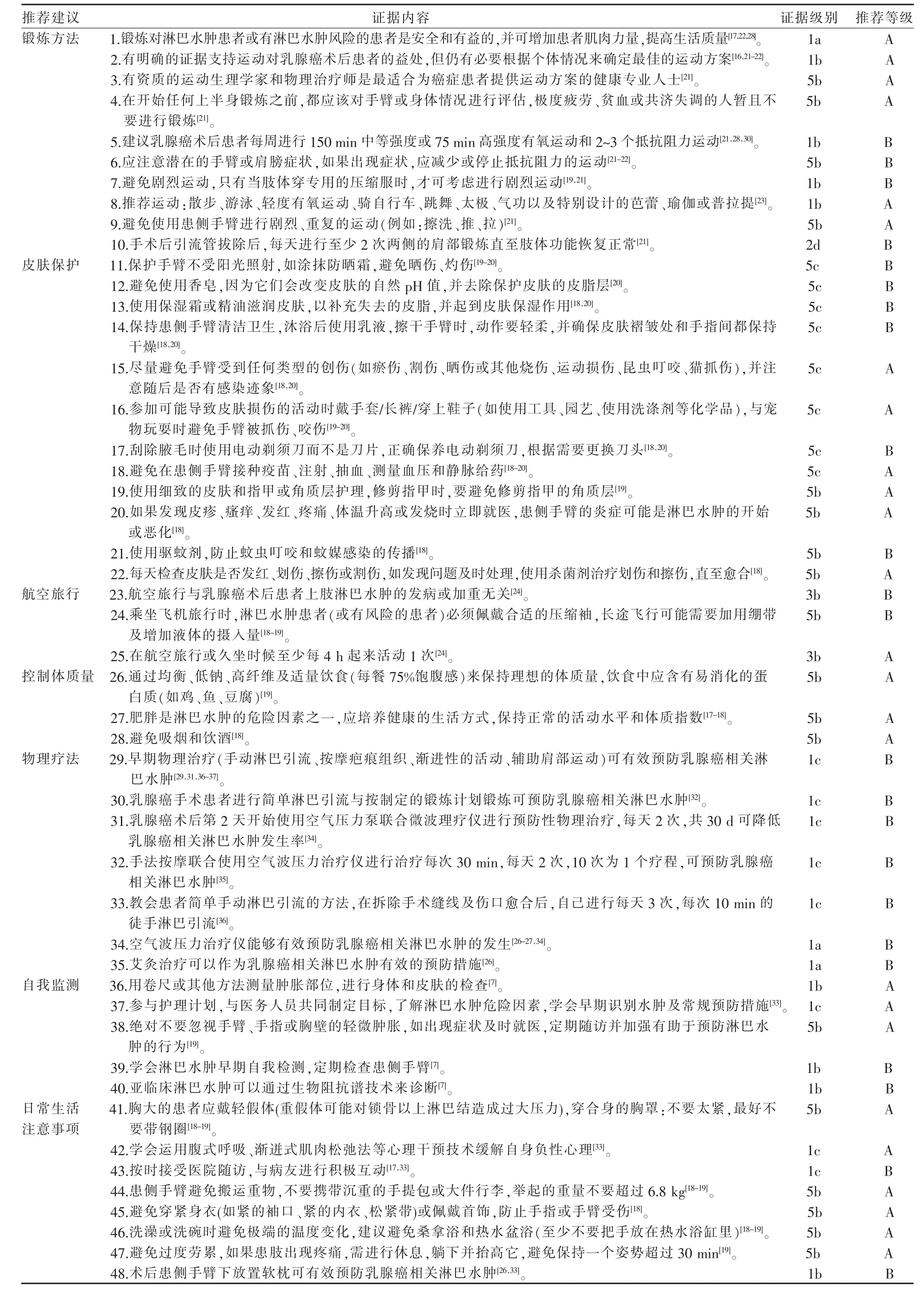
表4 乳腺癌术后预防上肢淋巴水肿策略的证据汇总
3 证据描述
3.1 锻炼方法 有研究认为乳腺癌术后患者进行抗阻力以及大范围活动的锻炼, 会进一步加重受损淋巴结的负荷, 然而近十年研究证明康复锻炼是安全的并对淋巴水肿的发生有预防作用。 Slade 等[22]和李呈等[28]进行了乳腺癌术后淋巴水肿患者的阻力训练的证据总结及系统评价, 因为各个文献中对上肢淋巴水肿的测量方法及诊断标准有所差异, 所以不能对淋巴水肿的发生率和严重程度进行有效分析,但依据现有文献结论证明不同形式的缓慢渐进运动与乳腺癌相关淋巴水肿的发展或恶化无关, 可以安全地进行锻炼(Level 1a)。 Daniel 等[23]对相关文献进行回顾和统计分析,证明有氧运动、阻力运动、伸展运动、瑜伽、气功和普拉提等都可以安全有效地预防和改善乳腺癌相关淋巴水肿的症状(Level 1b)。功能锻炼是防止淋巴水肿症状出现和加重所必需的康复运动[28],但具体康复锻炼的时间、方法、频率等都需要遵循相关活动指南建议或由专业人士进行个体化评估与指导[21](Level 5b)。
3.2 皮肤保护 皮肤炎症和感染是淋巴水肿患者常见的并发症, 淋巴水肿高风险患者如果发生皮肤感染则容易导患肢出现纤维化、淋巴漏、蜂窝织炎等严重的后遗症。 持续的、日常的皮肤护理,包括改善水肿情况和防止皮肤干燥, 检查皮肤是否有破损和感染的迹象, 以及保持个人卫生是公认的预防感染的策略。 但皮肤护理应与预防或治疗淋巴水肿的干预措施同时进行, 如徒手淋巴引流和空气压力波治疗以及一些日常的生活注意事项等(见表5 列出的证据摘要)[20](Level 5c)。Ridner[18]和NBOCC[19]的指南中都强调鼓励患者进行自我皮肤检查和皮肤保护,尽量避免手臂受到任何类型的创伤(如抽血、静脉注射、蚊虫叮咬等),并且在劳动时戴手套,做好手和手臂的防护,提醒乳腺癌术后患者绝对不要忽视手臂、手、手指或胸壁的轻微肿胀(Level 5c)。
3.3 航空旅行 有研究发现,高达50%的乳腺癌患者不愿乘坐飞机, 然而现在乘飞机旅行是一种常见的交通方式,已经成为现代生活不可分割的一部分,手术后(早期或终生)乘飞机旅行是否安全已是许多乳腺癌患者面临的一个难题[24]。 由于气压会随高度的增加而降低, 现代商用飞机在巡航高度会使用增压系统在机舱内进行加压, 乘客和机组人员通常不会受到高空低压的负面影响, 但是客舱的压力仍然是低于地面的。曾有报道描述了有手术创伤、植入物的患者在飞行过程中会出现淋巴水肿的不良后果,但也有报道称在乳腺癌手术后, 空中旅行与上肢淋巴水肿无关。 Michael 等[24]回顾了关于术后乳腺癌患者空中旅行安全的最佳证据,指出一般来说,乳腺癌手术后乘飞机旅行是安全的, 高风险患者可以预防性使用压力袖套(Level 3b)。但由于深静脉血栓是航空旅行后已知的并发症, 而恶性肿瘤本身是静脉血栓的一个危险因素, 所以乳腺癌术后患者在进行长距离航空旅行中同时还需要注意预防深静脉血栓[24](Level 3b)。
3.4 控制体质量 NBOCC 指南报道了继发性淋巴水肿有一些相关的危险因素[19],患者的自身因素方面主要有体质指数、年龄、性别和种族,而这些危险因素中体质指数是可以改变的。 其中高体质指数患者需要更多的血液及淋巴液来促进体液流动, 而且脂肪组织更容易发生感染和愈合不良的情况, 从而导致淋巴液回流障碍,发生淋巴水肿[25]。 Ridner[18]的指南中纳入了1 篇随机对照试验研究, 参与者被随机分为2 组,一组接受减肥饮食教育,另一组阅读一本关于健康饮食的小册子, 所有教育由同一名注册营养师提供。 参与者被追踪了12 周,在基线、6 周和12 周使用7 d 日记监测饮食摄入情况。 通过访谈进行评估, 并根据基线和研究结束时双臂的周长测量来计算手臂体积,结果证明尤其是高体质指数患者,体质量减轻与手臂肿胀体积的减少显著相关, 推荐乳腺癌术后患者应培养健康的生活方式, 注意合理饮食和运动,保持合理的体质量(Level 5b)。
3.5 物理疗法 物理疗法应用于淋巴水肿的疗效已经明确,但在乳腺癌术后早期,使用物理疗法预防上肢淋巴水肿尚且缺乏充足的证据。Torres 等[31]进行了一项随机、单盲的临床试验,研究结果证明了物理治疗在继发性淋巴水肿的认识、预防、早期诊断和治疗中的重要作用(Level 1c)。物理治疗的方法主要有徒手淋巴引流技术, 可预防和有效减轻患肢淋巴水肿、改善肩关节功能障碍[37](Level 1c),马志强等[34]的随机对照试验结果发现, 在乳腺癌术后尽早进行空气压力泵联合微波理疗仪可以显著降低乳腺癌相关淋巴水肿的发生率和肢体肿胀程度,而且空气压力波治疗也可替代人工按摩,减少了工作量[27](Level 1a)。其次,简单的自我按摩、艾灸等方法也对乳腺癌相关淋巴水肿的预防有一定的预防作用[26](Level 1a)。
3.6 自我监测 乳腺癌相关淋巴水肿重在早期发现早期治疗,如果患肢出现肿胀、发红或疼痛,应立即咨询医务工作者, 即开始治疗时淋巴水肿体积越小,治疗效果越好,所以患侧手臂的监测尤为重要,有研究表明, 自我监测或自我评估患肢出现的周径增加或其他淋巴水肿相关症状是可行的[25]。 肿瘤科护士应该了解乳腺癌治疗后导致女性淋巴水肿发生的病理生理变化以及相关预防评估和治疗知识[18],并鼓励患者参与护理计划, 与医务人员共同制定目标,学会进行自我监测,及时发现早期的淋巴水肿[33](Level 1c)。关于乳腺癌患者术后淋巴水肿的评估方法主要有主观评估法和客观评估法[38],主观评估法是通过调查问卷来评估患者的主观感受,如:疼痛、麻木、运动受限、皮肤改变等,由此判断有无水肿。常见的主观评估法有诺曼问卷(the Norman questionnaire)、乳腺癌淋巴水肿问卷 (Lymphedema and Breast Cancer Questionnaire,LBCQ)、 乳腺癌患者生存质量测定量表(Functional Assessment of Cancer Therapy-Breast,FACT-B)。客观评估法主要有周径测量法、水置换法、红外线测量法及生物电阻抗法。不同的测量方法各有利弊,需从患者的病情、经济情况等多方面综合考虑,适合于患者进行自我监测的客观测量法,推荐使用周径测量法,可使用卷尺测量两手臂的周径,如患侧手臂比健侧周径≥2 cm,则应及时去医院进行检查和治疗[7](Level 1b)。
3.7 日常生活注意事项 乳腺癌相关淋巴水肿是乳腺癌术后患者常见的一种并发症, 乳腺癌术后患者有终生的风险, 并且会随着时间的推移淋巴水肿发生率也会上升[18],所以乳腺癌相关淋巴水肿的长期预防至关重要。Ridner[18]进行系统评价发现通过咨询和健康教育可以促使乳腺癌相关水肿高风险患者改变生活方式, 医护人员可以通过口头及书面的形式给予患者生活方式和日常生活中注意事项的建议,如在患肢术后或劳累后感到酸胀时,可在患侧手臂下放置软枕,利用重力的作用促进淋巴液回流,降低水肿的发生风险[26](Level 1b)。 告知患者避免穿戴过紧的衣物和首饰,患侧手臂避免背包、提行李或搬运重物,避免过度劳累等[19](Level 5b)。 日常生活中的自我管理被认为是减少肿胀恶化、 预防感染和控制其他与淋巴水肿相关症状的关键, 建议对肿瘤科护士实施常规的,方式多样的培训,促进其充分掌握乳腺癌相关淋巴水肿的知识[39],指导患者使用科学规范的方法行预防性的自我照顾。
4 结论
本研究共汇总7 个维度,共48 条乳腺癌术后上肢淋巴水肿预防策略的最佳证据,包括锻炼方法、皮肤保护、航空旅行、控制体质量、物理疗法、自我监测和日常生活注意事项。 目前我国对于乳腺癌相关淋巴水肿尚未形成系统的诊疗体系, 也缺少经过专业培训的乳腺癌相关淋巴水肿治疗师, 建议临床医务人员在应用证据前, 先进行乳腺癌相关淋巴水肿的相关知识培训,并结合科室实际情况与患者意愿,实现证据的临床转化。 本研究的局限性在于总结的最佳证据中的内容大多数来源于国外文献, 针对患者使用的一些仪器如:生物阻抗谱、空气波压力治疗仪等在国内尚未普及, 所以在应用时应结合临床实际情况合理选择证据。在今后的研究中,研究者可在最佳证据的基础上依据循证实践理论模式, 开展设计严谨的原始研究,促进证据向实践转化。

