如何精确RGP的处方光度?
文 李颖涵 王森
1 案例处方
案例1:
乔某某,7岁,学校体检视力欠佳来院就诊,基础检查如下:
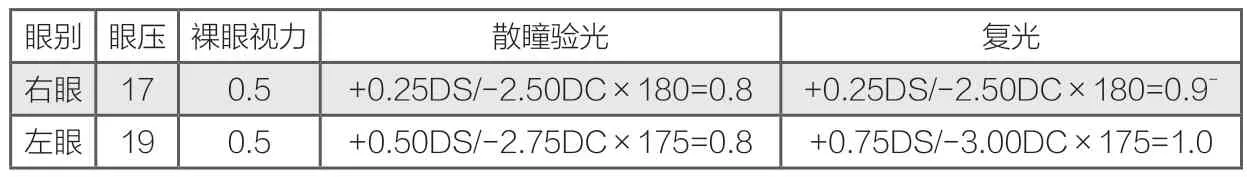
根据复光情况来看,该患者为混合性散光,但框架矫正视力差强人意,因此尝试验配RGP以提高矫正视力。考虑到患者年龄较小,推荐选择透氧性较高的目立康Z镜片验配。
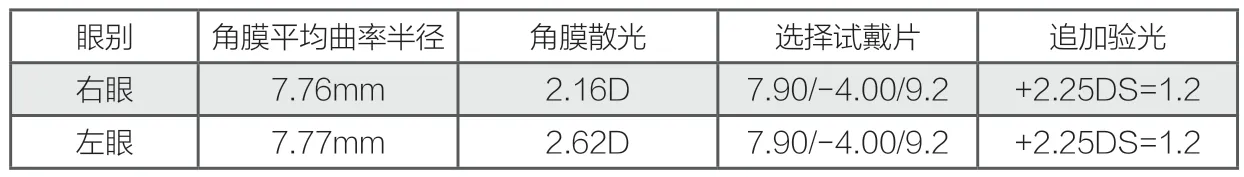
根据角膜曲率半径及角膜散光情况,双眼选择7.9mm试戴,试戴后配适状态良好,如下图。

追加验光双眼均为+2.25,矫正视力1.2。
订片:
OD:7.90/-1.75/9.4
OS:7.90/-1.75/9.4
到片后,配适状态良好,片上追光:
OD:+1.50=1.2
OS:+1.50=1.2
戴镜1周后片上验光同取镜当日,调整镜片参数处方交换:
OD:7.90/-0.25D/9.4
OS:7.90/-0.25D/9.4
新镜到后,片上验光双眼均为平光,戴镜视力VOD:1.2,VOS:1.2。从结果来看,该患者的问题主要与度数有关,以下内容将进一步分析问题所在。
假设右眼综合验光结果是准确的,将综合验光结果做等效球镜转换,可以得到的度数为-1.00D,右眼平均曲率半径为7.76,RGP基弧为7.90,计算可得泪液透镜为-0.75D,理论上右眼的RGP光度应该为-1.00D-(-0.75D)=-0.25D,与最终处方交换后片上验光正确的镜片是匹配的。由此可以确定,第一次追加验光的远视度数偏低导致最终订片的近视过矫。左眼同理。
由于该患者年龄较小,小瞳下配戴-4.00D试戴片时,人为地将眼睛变成远视状态,外界物体成像在视网膜之后,刺激了患者的调节。一般试戴过程要持续15min~30min以上,这种情况下进行片上追加验光,如果没有很好地控制调节,极有可能在追加时出现近视过矫或远视欠矫的情况。
案例2:
张某某,42岁,有配戴接触镜的需求。考虑年龄及配镜时长,推荐验配安全性更好的RGP。基础检查如下:
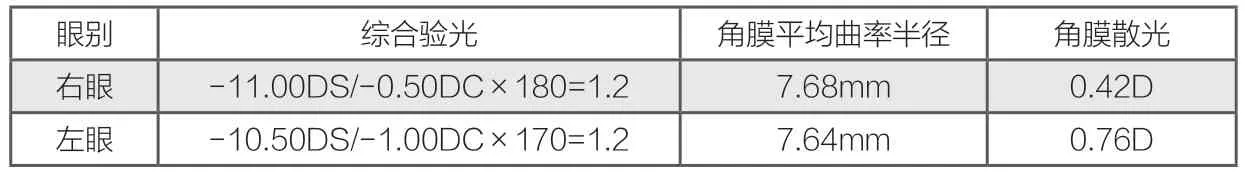
选择双眼7.70mm试戴片试戴,配适及追加过程如下:
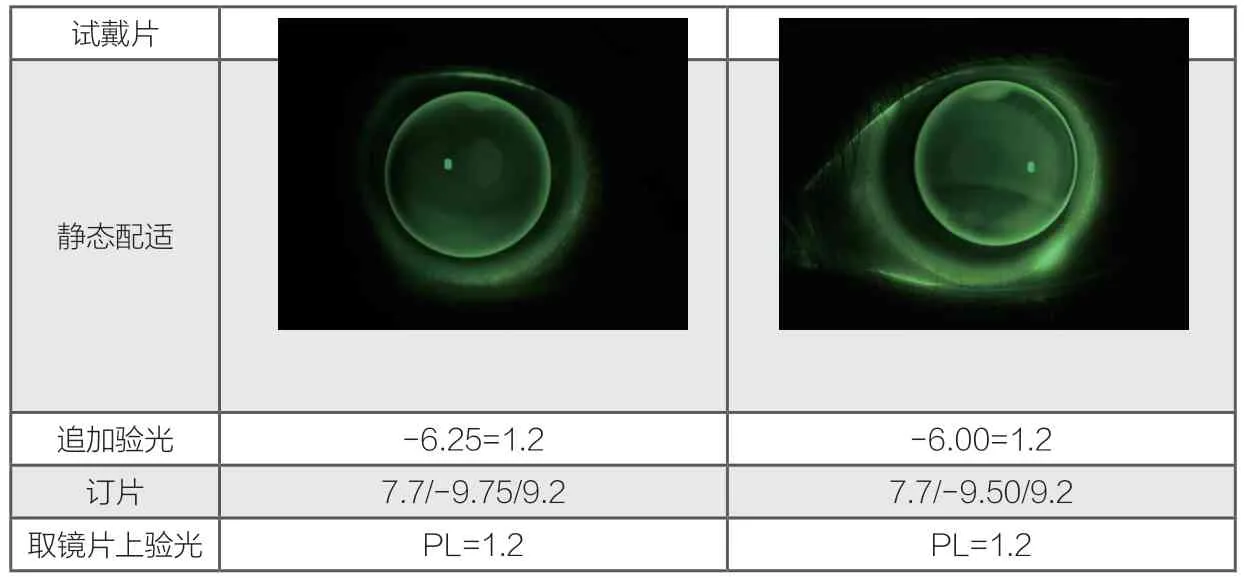
患者戴镜3天后复诊,主诉戴镜后完全不能近距离用眼,时间长头痛,摘镜可缓解。通过主诉推测可能是度数问题,但是综合验光进行镜眼距转换后,双眼均为-9.75D,右眼泪液透镜基本为0,左眼约为-0.25D,计算出的理论RGP度数和最终处方一致。此时检查患者旧框架镜光度为:
OD:-9.75DS/-0.50DC×180
OS:-9.50DS/-1.00DC×180
因此可以明确,患者旧镜长期近视欠矫造成调节力变差,难以接受全矫的接触镜处方。考虑到患者的年龄,在原RGP基础上,双眼各降-1.00D进行处方调整,调整后镜片参数为:
OD:7.70/-8.75D/9.2
OS:7.70/-8.50D/9.2
双眼视力均为0.9,双眼同时看可达1.0。新镜片到片后该主诉问题得到解决。
对于该类患者的处理要根据年龄进行选择,如果年龄较小,建议锻炼调节能力。如果年龄偏大或主观强烈不接受训练者,就只能牺牲一部分远视力或辅助近用眼镜。这类患者处方调整实际是可以在追加过程中发现问题的。
从以上两个案例可以发现,度数追加不仅仅是试戴片基础上的验光,而是需要与常规验光一样。标准的RGP片上追加验光流程如下:
2 客观验光结果
在综合验光时,通常会选择电脑验光或检影验光等客观验光结果作为主观验光的参照,在RGP追加过程中也应该有客观验光结果来佐证结果是否准确。配戴RGP后进行电脑验光时,如果患者泪液较多或者很有可能产生较大的误差。在此推荐利用RGP特有的泪液透镜原理推断RGP的理论度数,其方法如下:
a.将综合验光结果做等效球镜度及镜眼距转化,得到角膜平面屈光度。这里注意调整不同的镜眼距离,镜眼距过大容易引起验光误差。
b.确定泪液透镜的性和量:比较角膜平均K值和试戴镜片的基弧值,二者相差0.05mm,产生的泪液透镜为0.25D[2]。如果镜片基弧比角膜平均K值平坦,则产生负泪液透镜,反之则为正泪液透镜。
c.用第一步获得的角膜平面屈光度,减去第二步计算出的泪液透镜,剩余的度数即为理论上的RGP光度。
d.在此光度基础上,去掉眼内试戴片的度数,剩余度数应接近最终追加度数(镜眼距转化后的结果)。
这一方法适用于绝大多数的常规RGP验配,最终追加验光结束后,用结果和此推断的验光结果进行对比,如果相差不大,可以验证追加验光和综合验光两个数据的准确性。在案例1,如果进行此方法的验证就能避免追加不准确的问题。
另外,高度屈光不正由于框架眼镜像差较大,对一些年龄较小或矫正视力不佳的患者,综合验光容易出现失误,可以通过试戴片矫正掉一部分度数,剩下的度数少一些,验光度数会更准确。同时,通过追加度数也可以倒推验证初始验光结果的准确性。
此方法不适用患者为比较高的残余眼内散光;另外,不规则角膜患者会产生不规则的泪液透镜;特别陡峭和特别平坦的角膜,通过基弧差算泪液透镜亦不准确。所以在这几种情况下度数就只能依靠追加过程的准确。
3 雾视与验光终点的选择
RGP配戴者所需的屈光度范围非常广,在验配中,试戴片无法满足所有患者的光度,常常会出现患者实际光度和试戴片差异非常大的情况。而且验配时患者通常处于小瞳状态,在一些远视或低度近视患者中,如果没有做好调节控制会导致近视过矫远视欠矫,造成屈光度的不准确。如果为了避免调节参与,给患者多进行一次散瞳也是不现实的。我们可以利用雾视的方法帮助患者消除过度的调节,有效的雾视可以避免过度的近视矫正和远视欠矫[3~4]。所以正确的雾视方法就格外重要。雾视时需要单眼递增正球镜调整视力至0.3~0.5(雾视量+1.00左右)[5],告知患者努力看清视标一段时间。雾视可以在被检者视网膜上产生模糊斑,诱发调节机制,促使调节朝放松方向移动[6]。有的患者持续看不清会产生厌烦情绪,需要耐心引导患者。如果没有充足的时间为患者进行引导雾视,可以利用试戴架给足够的雾视量后让患者配戴10min~15min后再进行验光。针对格外容易产生调节参与的患者,也可以在试戴RGP的过程中给患者配戴足够雾视量的试戴架,让患者持续处于雾视状态,可以更高效地进行追加验光。
充分雾视后进行去雾视,确定单眼屈光矫正的终点。这一过程和常规综合验光方法一致,并且不需要考虑柱镜。注意避免负球镜增加过多过快刺激调节发生,终点以MPMVA原则为准即可。
4 双眼平衡,根据患者情况做最终度数的个性化调整
完成每只眼的单眼屈光矫正后,应注意双眼的情况,尽量确保患者双眼平衡,维持正常用眼的舒适度。此时需要确认患者的主导眼,如果不能做到双眼同样清晰,则让主导眼稍清。如果患者存在弱视、斜视等一些特殊视功能问题,需要根据患者的年龄、眼位、矫正视力等做相应的度数调整或训练,给镜原则和框架眼镜一致。
5 框架试戴
确认好最终的处方度数之后,给患者进行试戴架的试戴,直观地让患者感受到将来配戴RGP的视觉效果。另外,如果怀疑镜片的光学中心不能完全覆盖瞳孔时,也可以在试戴的时候让患者自己感受是否出现眩光,从而进行配适的调整。
由于框架眼镜和接触镜所付出的调节和集合量不同,在一些成年患者中,不仅要确认远用视力,还应考虑患者的用眼习惯,在其日常工作、学习用眼时的清晰视力和舒适度之间找到平衡。比如在上述案例2中,如果给该患者做了框架的试戴,就很容易发现问题。
6 确认最终RGP度数处方
通过以上几点就可以确认追加的度数,如果这个度数高于4.00D,需要进行镜眼距的转换,再加上眼内试戴片的度数,才是最终确定镜片的光度。
7 小结
a.在RGP精确光度的过程中,可以利用泪液透镜原理预估追加度数,在验光追加过程中运用雾视等方法尽量避免患者的调节参与,根据MPMVA原则找到最终的球镜度数。最后,再利用泪液透镜验证追加结果和综合验光结果的准确性。
b.根据MPMVA原则可以获得准确的度数,但最终度数的处方还是要根据患者的个体差异,进行个性化的调整,平衡日常戴镜的清晰度和舒适度。
c.在RGP片上追加光度时,应尽量让患者泪液稳定后再进行,以免因为过多的泪液造成镜片定位不佳和光度的不准确。当观察到视力不稳定时,可以让患者再适应几分钟,等待泪液稳定再进行验光。
d.如果难以达到预期的良好视力,需要再次确认配适状态是否合适,或者考虑其他可能,比如是否有残余散光或晶体散光的干预、预测度数是否正确等。要尽量找到视力不满意的原因,不能只凭追加验光一项检查就判断患者矫正视力不良。

