躯干控制训练联合肌内效贴对卒中后偏瘫患者躯干及平衡功能的临床疗效
刘建华,魏清川,胡秀茹,董继革,张如锋
脑卒中是世界范围内成年人长期残疾的主要原因[1],可由多种脑血管病变引起。常因起病急、发展迅速,出现不同程度的运动功能障碍,严重影响患者的生存质量和心理健康[2]。躯干控制障碍是卒中患者的常见症状,可引起平衡功能障碍、步态异常,增加患者的跌倒风险,从而影响其功能恢复[3-6]。躯干控制训练是以激活核心稳定性、提高躯干控制能力为目标的训练方式,可改善患者躯干表现及平衡功能,针对患者具体情况提高患者日常生活活动能力[7-8]。肌内效贴是将有弹性的胶布贴于体表以保护肌肉骨骼系统、促进运动功能的非侵入性治疗技术,有改善感觉输入及促进软组织功能活动等效用[9-10]。本研究的目的为探讨躯干控制训练联合肌内效贴对卒中后偏瘫患者躯干及平衡功能的影响。
1 资料与方法
1.1 一般资料 选取2018年6月~2019年6月中国中医科学院望京医院康复科收治的脑卒中患者90例,均符合脑卒中诊断标准[11]。纳入标准:年龄35~70岁;首次发病,病程1~6个月;沟通能力良好,能够配合试验所有过程,简明精神状态检查评分≥21/30;自愿加入研究并签署知情同意书。排除标准:患有其他神经系统疾病或病症,如帕金森、阿尔茨海默等;下肢手术史或骨折患者;正在参与其他研究或使用其他方法治疗的患者;肌内效贴过敏。剔除和脱落标准:患者及家属要求终止试验;不能按照研究方案治疗或中途放弃;病情变化或其他不良事件等导致不能完成治疗。使用随机数字表法将患者分为常规康复组、躯干训练组和联合治疗组,每组各30例。3组性别、年龄、病程、病灶类型和受累侧别等比较均无显著性差异。见表1。
1.2 方法 ①常规康复组采用常规康复训练,包括转移训练;坐、立位平衡训练;步行训练等。每次40min,每天2次,共4周。②躯干训练组:在常规组的基础上接受躯干控制训练,常规训练与躯干控制训练各20min。躯干控制训练方案可采用仰卧位、坐位、站立位进行,主要包括:a.腹式呼吸训练:吸气时令腹部凸起,呼气时令腹部压缩凹陷;b.躯干及骨盆旋转训练:受试者仰卧位,双下肢屈曲,双膝关节并拢,双足平放在床面,嘱受试者用一侧手触碰对侧膝盖并维持5s,肩胛骨离开床面,每组10次,共3组;受试者做下肢左右缓慢摇摆动作,双膝关节并拢,尽可能接触床面,每组10次,共3组;c.躯干旋转训练:受试者坐位,治疗师站在其身后,双手放在受试者双肩。让受试者做相对骨盆或头颈部的躯干旋转运动。当躯干向一侧旋转时,令头向另一侧做最大旋转;d.站位躯干屈曲、旋转、侧屈训练:受试者站立位,双脚与肩同宽,双手够取不同方位、距离的物体。所有训练每天2次,共4周。③联合组:联合组在康复训练前增加肌内效贴(KT TAPE, KT Health LLC, USA,国械备20170045号)辅助治疗,具体贴扎方法[12]如下:a.腹直肌:I型贴,仰卧位,“锚”固定于剑突与第5~7肋结合点,竖直贴至耻骨联合;b.腹外斜肌:I型贴,侧卧位,“锚”固定于患侧腹股沟,斜向上将“尾”贴于T12棘突;c.腹内斜肌:I型贴,侧卧位,“锚”固定于剑突,“尾”贴至患侧髂嵴前半部分;d.竖脊肌:I型贴,侧卧位,“锚”固定于患侧T12横突,“尾”贴于同侧髂后上棘。每2~3天更换一次贴布,持续贴扎4周。
1.3 评定标准 在干预前后4周由3名治疗师进行评定,评定人员对小组分配不知情,也不参与治疗,评定前需对评定人员进行相关培训与指导。①躯干功能:采用躯干功能障碍量表(Trunk lmpairment scale,TIS)进行评估[13],量表由 Verdeyhen等[14]在比利时创建,它由17个项目组成,分为三个方面:静态坐位平衡(3个项目共7分)、动态坐位平衡(10个项目共10分)和协调(4个项目共6分)。每个方面包括相同的起始动作和不同的固定动作。起始动作为:患者坐在床边,背部及手臂不能有任何支持并置于腿上。大腿充分与床面接触,两足与髋同宽,平放在地面上,屈膝90°。若肌张力高,偏瘫臂的位置作为起始姿势。头和躯干位于中线位置。若第一项起始动作得分是0分,则总分为0分。患者在每项测试中尝试3次。TIS总分在0~23分之间,评分越高提示躯干功能越好。Jooyeon[15]、Camila[16]和Sinem等[17]在临床研究中表明该量表在临床实践和卒中调查中具有高信度及效度。②平衡功能:采用Berg平衡量表(Berg Balance Scale,BBS)[18],令患者在20min内完成14项评定动作,总分56分,评分越高提示平衡功能越好。③移动能力:采用改良Rivermead指数(Modified Rivermead Mobility ladex,MRMI),共8项活动,包括床上翻身、从卧到坐、坐位维持、从坐到站、立位维持、床椅转移、室内步行和上下楼梯。评估活动的依赖程度,而不考虑表现的质量,总分40分,得分越高提示移动能力越强,依赖性越低[19]。④功能独立性:采用改良Barthel指数(modified Barthel Index,MBI)评估功能表现和自理能力,总分100分,评分越高,表示日常生活活动能力越强[20]。
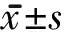
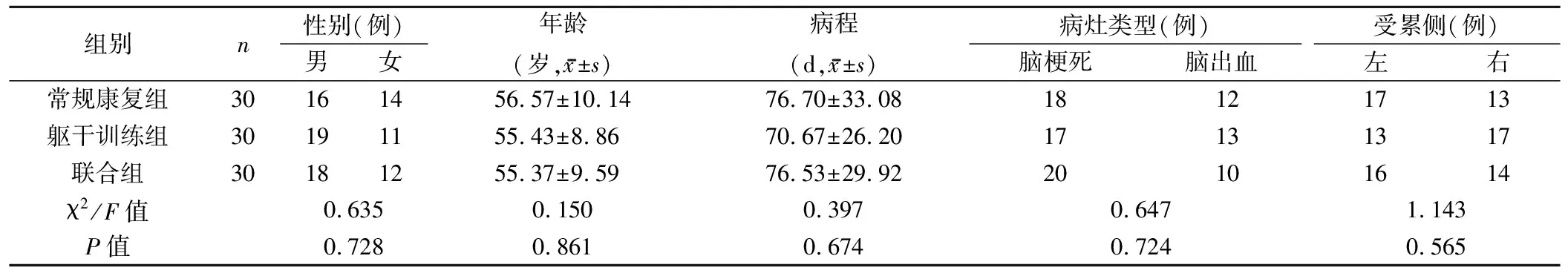
表1 3组一般资料比较
2 结果
2.1 躯干功能 治疗前,3组TIS评分差异无统计学意义,治疗4周后,3组TIS评分均较治疗前明显提高(P<0.01),且联合组优于躯干训练组(P<0.01),躯干训练组优于常规康复组(P<0.01)。见表2。
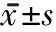
表2 3组TIS评分治疗前后比较 分,
2.2 平衡功能 治疗前,3组BBS评分差异无统计学意义,治疗4周后,3组BBS评分均较治疗前明显提高(P<0.01),且联合组优于躯干训练组(P<0.01),躯干训练组优于常规康复组(P<0.05)。见表3。
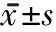
表3 3组BBS评分治疗前后比较 分
2.3 移动能力 治疗前,3组MRMI评分差异无统计学意义,治疗4周后,3组MRMI评分均较治疗前明显提高(P<0.01),且联合组优于躯干训练组,躯干训练组优于常规康复组(P<0.05)。见表4。
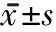
表4 3组MRMI评分治疗前后比较 分,
2.4 功能独立性 治疗前,3组MBI评分差异无统计学意义,治疗4周后,3组MBI评分均较治疗前明显提高(P<0.01),且联合组优于躯干训练组,躯干训练组优于常规康复组(P<0.05)。见表5。
3 讨论
躯干及平衡功能障碍是卒中后偏瘫患者常见的功能性问题,会增加患者跌倒风险,严重影响患者步行功能及日常生活,被认为是卒中后功能结局和住院时间的关键预测因素[8, 21-22]。有研究表明躯干控制训练对改善卒中患者平衡功能、移动能力有积极作用[23];还有文献表明肌内效贴作为一种常见的辅助用具,在常规康复训练期间可明显改善患者活动能力[24-26]。此次研究我们尝试结合躯干功能训练及肌内效贴,以探究联合治疗对躯干及平衡功能的影响。
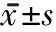
表5 3组MBI评分治疗前后比较 分,
良好的躯干及姿势控制能力是偏瘫患者实现平衡及步行的前提[27]。本研究的躯干控制训练是基于Bobath理念和姿势控制、运动控制原理,对患者近端稳定性进行针对性训练。良好的近端稳定性是完成远端移动的先决条件,躯干在静止和活动中提供适当的近端稳定性和可控制的灵活性。卒中后偏瘫患者常存在双侧躯干功能障碍,表现为躯干肌无力、节间协调障碍和受累侧本体感觉减退或丧失[28-29]。既往研究表明,卒中后偏瘫患者躯干姿势的肌肉募集能力降低,部分丧失躯干姿势肌肉的预期激活[28, 30],使患者躯干在进行一些基本功能活动时不稳定,难以根据任务要求做出适应性活动。本研究的躯干控制训练可改善患者的姿势控制,对预期姿势平衡控制进行再训练,部分恢复躯干姿势肌肉的预期激活,增强躯干姿势控制的肌肉募集能力,为患者的功能活动提供基础,是改善偏瘫患者功能的关键。有Meta分析结果显示,躯干训练能够改善亚急性和慢性卒中患者的躯干控制能力、坐位及站位平衡、活动能力,认为躯干训练是改善动态坐位平衡的良好康复策略[7, 8, 31-32],与本研究结果一致。
肌内效贴可改善卒中后偏瘫患者的感觉输入、促进目标肌肉活动,可进一步改善患者的运动功能[12, 33]。Bae等[34]的研究结果显示,肌内效贴可改善卒中患者足下垂,增加静态平衡能力。Yang等[32]发现肌内效贴可减轻卒中患者偏瘫肩痛和半脱位情况,增加肌肉活动和主动关节活动度。Lee等[12]的研究表明,肌内效贴可改善卒中后偏瘫患者的平衡功能,但对步行功能无显著影响。
在基于常规康复训练及躯干控制训练均可改善偏瘫患者的躯干功能、平衡功能、移动能力及功能独立性的理论与实践基础上,本研究将躯干控制训练与肌内效贴技术相结合,并证明了与常规脑卒中康复相比,躯干控制训练对卒中后偏瘫患者的功能改善更明显,联合使用肌内效贴治疗可进一步提高躯干控制训练的疗效。在躯干控制训练增进核心稳定性、改善躯干控制能力、移动能力及日常生活能力的同时,肌内效贴技术强化了躯干感觉输入,从多方面促进患者运动、感觉的恢复,从而达到更好更快促进正确运动模式形成的目的。
综上所述,在躯干功能、平衡能力、移动能力及功能独立性方面治疗前后联合治疗组优于躯干训练组,躯干训练组优于常规康复组。因此在康复训练中建议应用联合治疗的方式以便更好地改善与提高卒中患者功能状态。但在推广本研究的结果时,仍有一些局限性。首先,本研究提供干预的物理治疗师未采用盲法,可能对研究结果产生一定的偏倚。其次,本研究所采用的躯干控制训练和肌内效贴的具体方法仍有待进一步的优化。最后,研究仅分析了干预前后的评估结果,未进行随访,故长期效应尚未被证明,仍需进一步研究。

