刺络放血配合针刺治疗玫瑰糠疹临床观察
朱栋华 笪妮丽 段 霞
玫瑰糠疹是一种常见的自限性炎症性皮肤病,病因不明确,但目前普遍认为与感染、自身免疫力、药物等相关[1]。本病虽有自愈的可能,但因病程较长(4~8周),皮损好发于躯干以及四肢的近端,呈现为玫瑰色有糠秕样鳞屑的斑疹,有瘙痒感,给患者带来了较大的精神压力,不同程度地影响患者的生活和工作。本人在西药常规治疗基础上采用刺络放血配合针刺方法治疗玫瑰糠疹患者30例,并与单纯使用西药疗法治疗的30例作比较,现报告如下。
1 资料与方法
1.1 一般资料病例均来自句容市人民医院皮肤科及针灸科2018年1月—2020年1月的门诊患者。因本病有自愈性,故选取病程为2周以内的患者,用随机数字表法把患者随机分为2组。其中治疗组30例中,男16例,女14例;平均年龄(30±6)岁;平均病程(8.22±5.63)d。对照组30例中,男15例,女15例;平均年龄(30±6)岁;平均病程(8.61±4.87)d。2组患者在性别、年龄、病程、皮疹数量、皮疹颜色、鳞屑范围、瘙痒程度等指标上的差异均无统计学意义(P>0.05),具有可比性。
1.2 诊断标准西医诊断标准:参照《临床皮肤病学》[2]制定:①先出现母斑,大约1周后出现继发斑;②皮损向心性分布,以躯干及四肢近端为主;③典型的皮损为圆形或者椭圆形的淡红色斑疹,中心略微呈现黄褐色,表面覆有细小的皱纹及糠秕样鳞屑,皮损长轴的方向和皮肤纹理是相平行的;④轻中度的瘙痒;⑤病程有自限性,皮损一般为4~8周可自行消退;⑥个别患者可出现低烧、咽喉痛、关节痛等全身症状。中医诊断标准:参照《中医病证诊断疗效标准》[3]中的“风热疮”制定,辨证论治后分为2型。①风热蕴肤型,可见淡红色斑疹,鳞屑较少,瘙痒自觉较轻,舌红,苔白或薄黄,脉浮数;②风热血燥型,可见淡红色或暗红色斑疹,鳞屑较多,瘙痒较为剧烈,舌红,苔少,脉滑数。
1.3 纳入标准①符合诊断标准的患者;②病程在2周以内的患者;③能够坚持治疗的患者;④在知情情况下签署知情同意书者。
1.4 排除标准①有其他系统性疾病的患者;②有认知障碍、失语、精神障碍者;③处于妊娠期及哺乳期患者;④无法配合检查和治疗的患者;⑤凝血功能障碍或者梅毒的患者;⑥依从性差,或者晕针的患者。
1.5 方法
1.5.1 治疗方法对照组:常规用药:口服氯雷他定10 mg,1次/d,外用炉甘石洗剂涂抹患处,每日3次。治疗组:除常规用药以外,加刺络放血和针刺治疗:①刺络放血取穴:大椎、双曲池、双尺泽;操作过程:以上5穴每次选用3穴,然后用75%乙醇常规消毒,再用一次性三棱针垂直迅速地刺入3 mm左右,然后立即出针,随后对准此穴进行拔罐,留罐10 min左右,出血量大约为0.5 ml。起罐以后用无菌的棉球按压穴位,直至不再出血,然后用含有75%乙醇的棉球擦净附近的血迹。此法操作过程中出现1例头晕及出冷汗的患者,当即起罐并按压穴位,扶患者躺于治疗床上,给予患者糖水口服,10 min后恢复正常。刺络放血法每3天一次。②针刺:皮损处采用围刺法,皮损躯干部位较多加肺俞、膈俞;上肢较多加外关穴;下肢较多加足三里。风热蕴肤型加用风池、风府;风热血燥型加用膈俞、血海;血热夹湿型加用阴陵泉、足三里;血虚风燥型加用三阴交、肝俞;瘙痒严重,严重影响睡眠加用安眠穴、风池。用华佗牌0.25 mm×40 mm的针灸针进行针刺,皮损处及肺俞、膈俞用平刺,其余穴位用直刺。平补平泻,留针3 min,每日1次。2组治疗过程中均禁食辛辣刺激的食物,禁食烟酒,禁用热水洗澡和用肥皂搓洗患处。10 d为一个疗程,共计2个疗程。
1.5.2 观察指标皮损严重程度评分(PRSS)[4]:按照PRSS评分参照表进行评分,PRSS评分分数越高,病情越重。见表1。用皮疹数量、皮疹颜色、鳞屑范围、瘙痒程度的积分来计算疗效率,疗效指数=(治疗前的PRSS积分-治疗后的PRSS积分)÷治疗前的PRSS积分×100%。在治疗前、治疗10 d后、治疗20 d后记录患者PRSS积分。
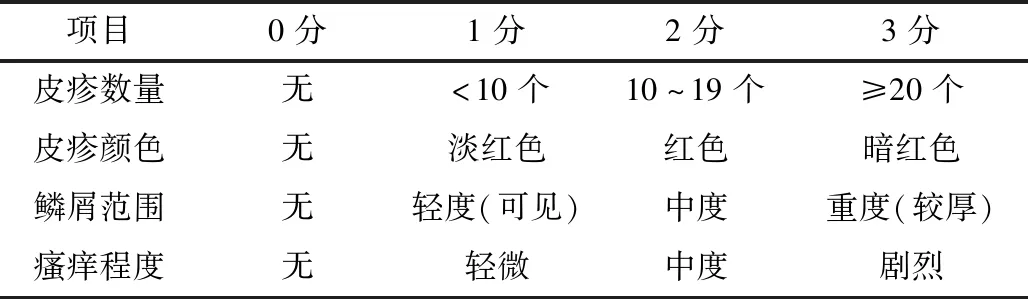
表1 PRSS评分参照表 (分)
1.5.3 疗效判断标准参照《中医病证诊断疗效标准》[4],治愈:PRSS指数≥95%,即无皮疹,或仅遗留轻度的色素减退斑,无瘙痒;显效:60%≤PRSS指数<95%,即皮损已大部分消失,约占皮损面积的80%以上,瘙痒也明显减轻,皮疹处偶有微痒感;有效:20%≤PRSS指数<60%,即只有部分皮疹消失,约占皮损面积的50%,瘙痒也是比之前稍好转;无效:PRSS指数<20%,即皮疹的数目、颜色、鳞屑范围、瘙痒程度等都未改善。总有效率=(治愈+显效+有效)例数/30×100%
1.5.4 统计学方法采用SPSS 22.0统计软件对数据进行统计分析,计量资料用均数±标准差表示,进行正态检验和方差齐检验,符合则采用t检验;计数资料用χ2检验,检验标准以P<0.05为有统计学差异。
2 结果
2.1 2组患者总有效率比较治疗组治疗玫瑰糠疹的效果优于对照组,且差异具有统计学意义(P>0.05)。见表2。
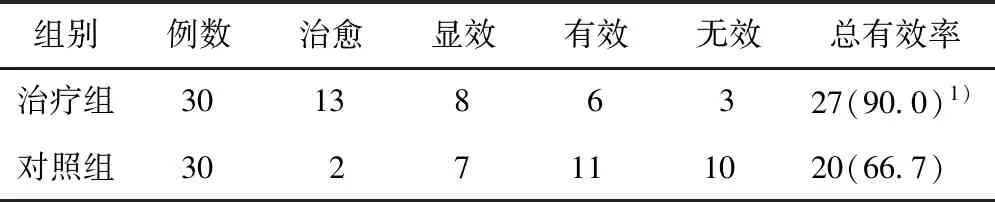
表2 2组总有效率比较 (例,%)
2.2 2组患者治疗前后PRSS评分比较治疗组治疗10 d后,皮疹的数目、颜色、鳞屑范围、瘙痒程度等开始明显好转,20 d后基本消失。对照组于20 d后临床指标开始明显下降。2组患者治疗前PRSS评分差异无统计学意义(P>0.05),治疗10 d及20 d后,治疗组与对照组积分比较,差异有统计学意义(P<0.05)。治疗组与对照组治疗20 d后PRSS指数比较,差异有统计学意义(P<0.05)。证明使用刺络放血加针刺治疗可明显缩短治疗的周期,更快缓解患者的症状。见表3。
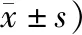
表3 2组患者治疗前后PRSS评分比较 (例,
2.3 不良反应治疗组刺络放血后出现轻微的头晕、出冷汗的患者1例,对照组服药后出现嗜睡的患者6例,均未对正常生活造成不良影响。
3 讨论
玫瑰糠疹是一种常见的炎症性的皮肤病,具有一定的自愈性,但因发病机制和病因并不十分明确,故治疗常以缩短病程,减轻临床症状为主。临床常见的治疗方法是口服抗组胺药物及外用膏药,但此种治疗方法疗程较长,又因皮损广泛分布,故给患者带来了强大的心理压力,故临床上我们想寻求一种可明显缩短疗程的治疗方法。
中医学中没有玫瑰糠疹的病名,但此病符合“风热疮”的中医诊断,而中医对于风热疮的认识可追溯到《诸病源候论》,此病的病因病机在《医宗金鉴》中阐述到:“此证由风热闭塞腠理而成……血燥多热”,因此此病的两大基本病机在于风热和血热,治法多以疏风清热、凉血润燥为主,在临床实践中,各大医家又对此病进行了深入探讨。周宝宽[5]在临床经验中总结出3种类型:风热蕴肤型、风热血燥型、湿毒蕴结型。他提出此病一般4周即可自行好转,但临床中有些患者经过积极西医治疗,仍无明显好转,是因湿毒内蕴导致。李元文教授[6]通过多年的临床观察,认为此病可分为风热蕴肤型、血热风盛型、血热夹湿型、血虚风燥型,这是对此病的临床辨证的补充说明。本人认为此种分型更为合理,因此病后期不仅仅是风热和血热这2种病机,随着病情的变化、患者情绪的变化,可出现夹湿和正虚邪恋等情况。本次临床观察在单纯使用西药的基础上加用刺络放血和针刺方法治疗,比较2组治疗方案的疗效。此次治疗组选用大椎、双曲池、双尺泽进行刺络放血,旨在“治风先治血,血行风自灭”。大椎为督脉穴,为诸阳之会,手足三阳经与督脉在此穴相交,阳气充足,实热证时在此穴处进行刺络放血加拔罐可开窍泻热、通经活络;曲池穴为手阳明经穴,阳明经是多气多血的经络,此病病机为风热血热,刺络放血加拔罐可起到清热凉血之功效;尺泽为手太阴经穴,为皮肤瘙痒的特效穴。针刺法的穴组一是按皮疹分布的部位选取,二是按辨证分型选取,多配合应用。因皮损处红肿瘙痒,采用围刺法可抑制炎性反应,改善局部的血液循环,减轻瘙痒的症状。按部位配穴意在疏通局部气血,泻热止痒。风热蕴肤型的病机是因素体有热,又外感风邪,故加用风池、风府以疏风清热;风热血燥型的病机是素体血分热盛,外感风热,加用膈俞、血海以凉血止痒;血热夹湿型的病机是素体脾胃不和,湿热内生,又外感风邪,病情缠绵,加用阴陵泉、足三里以健脾祛湿;血虚风燥型的病机是病情缠绵难愈,阴血耗伤,加用三阴交、肝俞以养血润燥;瘙痒严重,严重影响睡眠者加用安眠、风池,不仅可以改善睡眠,还可以减少对皮损处的搔抓。
本人查找关于玫瑰糠疹的资料时发现,目前中医临床多采用中药内服加中药外敷的方法,但各成一家,难以抉择。西医治疗现还多应用窄谱中波紫外线照射治疗此病[7]。本人所在医院皮肤科未置备窄谱中波紫外线,故仍使用的是口服氯雷他定,外用炉甘石洗剂的方法。而此次临床观察显示刺络放血加针刺组的效果明显优于单纯使用西药组,不良反应较少,安全易操作,故值得推广。

