腹腔镜联合十二指肠镜治疗胆囊结石合并胆总管结石的价值
苗江雨 董耀 张静 刘伟 郭炳勋 郭爱霞
胆囊结石是我国常见的多发性胆道疾病。我国成人胆囊结石的发病率约为10%,胆囊结石合并胆总管结石的发病率约为12%~15%[1]。传统的开腹胆囊切除加T管引流治疗胆囊结石合并胆总管结石有一定疗效,但这种手术方法创伤大,术后恢复慢,术后患者并发症发生率较高。随着医学技术的进步,以及腔镜及内镜器械的发展,腹腔镜联合内镜胰胆管造影术(ERCP)在临床上得到了广泛的应用。但胆囊结石合并胆总管结石的情况比较复杂,只用一种内镜往往不能达到预期的治疗效果[2]。在LCBDE和ERCP常规微创治疗胆总管结石的基础上,我们进行了一种腹腔镜和十二指肠镜结合的一次性微创手术新技术,特别适用于胆囊结石合并胆总管结石的患者。两次微创手术减少为一次性微创手术,手术创伤小,恢复快。因此,本文探讨腹腔镜联合十二指肠镜治疗胆囊结石合并胆总管结石的临床价值,报道如下。
1 资料与方法
1.1 一般资料 选择我院2017年4月至2019年6月收治的胆囊结石合并胆总管结石患者其中男42例,女36例;年龄43~73岁,平均(49.16±5.67)岁;单核43枚,多核35枚。随机分为试验组和对照组,每组39例。2组的基线数据具有均衡性。
1.2 纳入与排除标准
1.2.1 纳入标准:①经腹部超声及临床影像学诊断,确诊为胆囊结石合并胆总管结石;②有手术适应症;③签署知情同意书。
1.2.2 排除标准:①合并其他胆道疾病;②合并代谢异常或免疫功能障碍者;③合并其他脏器功能衰竭不能耐受治疗者。
1.3 方法 所有患者在全麻下行仰卧位插管。在脐下1 cm处横切2~3 cm,建立气腹,维持压力12~14 mm Hg。腹腔镜下观察胆囊结石大小、位置及与周围组织的粘连情况。对照组经腹腔镜联合胆道镜治疗。采用四孔法分离胆囊管和胆囊动脉及胆总管,先行腹腔镜胆囊切除。用无损伤钳夹持近端胆总管。在胆囊管和胆总管的交界处下方胆总管下段无血管范围内,作一1 cm切口,将胆道镜伸入胆总管中,探查胆总管内结石情况。对于距离胆总管切口较近的结石或直径较大的结石,直接使用专用取石器取石,其余直径较小或距胆总管较远的结石使用取石网篮取石。置入 T 型引流管引流。试验组经腹腔镜联合十二指肠镜治疗。患者首先在静脉麻醉下由口腔插入十二指肠镜,在内镜下找到十二指肠乳头,沿乳头置入导丝进入胆总管,在X线透视下作胆胰管造影明确胆管内结石位置及大小。使用取石网篮和取石球囊进行胆总管取石,取石结束后,再次注入造影剂,再次X线透视观察结石清除情况,确定胆总管内无结石后,放置鼻胆管引流经鼻引出。患者再次行腹腔镜胆囊切除术,使用超声刀分离胆囊三角,使胆囊管和胆总管在视野中完全暴露,胆囊管和胆囊动脉被识别和分离并离断。分离胆囊床,剥离胆囊。从腹部穿刺切口取出胆囊,胆囊床电凝止血。用生理盐水反复冲洗腹腔,再次检查出血和胆漏,留置引流管,缝合各个穿刺孔。
1.4 评价指标 记录手术时间、胃肠功能恢复、床外活动时间、住院时间。用Romer组合生化分析仪测定血清总胆红素、直接胆红素、丙氨酸转氨酶和碱性磷酸酶,并进行比较。比较2组预后及结石残留率。

2 结果
2.1 观察指标比较 试验组手术时间高于对照组,差异有统计学意义(P<0.05)。与对照组比较,试验组胃肠功能恢复时间、床外活动时间、住院时间均低于对照组。2组间差异有统计学意义(P<0.05)。见图1~4,表1。

图1 2组手术时间比较图2 2组胃肠道功能恢复时间比较图3 2组下床活动时间比较图4 2组住院时间比较
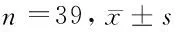
表1 观察指标比较
2.2 2组患者应激指标比较 2组术前皮质醇、肾上腺素、HAMA评分差异无统计学意义,试验组术后皮质醇、肾上腺素、HAMA评分均显著低于对照组,2组比较差异有统计学意义(P<0.05)。见表2。
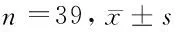
表2 2组患者应激指标比较
2.3 治疗后胆功能指标比较 治疗后,试验组血清总胆红素(TBIL)、直接胆红素(DBIL)、丙氨酸氨基转移酶(ALT)、碱性磷酸酶(ALP)和谷氨酰转肽酶(GGT)均明显低于对照组,2组比较差异有统计学意义(P<0.05)。见表3。
2.4 并发症发生情况比较 试验组胆瘘、胆道出血、急性胰腺炎等并发症的发生率低于对照组,2组比较差异有统计学意义(P<0.05)。见表4。
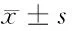
表3 治疗前后胆功能指标比较
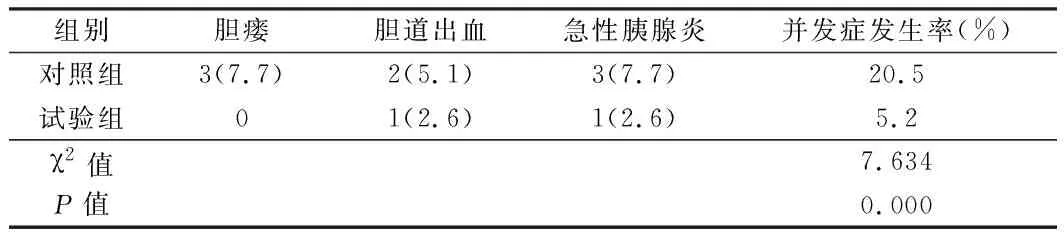
表4 并发症发生情况比较 n=39,例(%)
3 讨论
胆石病包括发生在胆囊和胆管的结石,胆石病是我国外科常见病、多发病。胆石病在世界范围内发病率仍然很高,欧洲10%~15%的成年人有胆囊结石,10%~20%的胆囊结石合并胆总管结石[3,4]。美国每年大约有2000个新的胆石症病例。症状性胆石症18%~33%与急性胆源性胰腺炎有关[5]。胆石种类根据红外光谱的化学分析或从其他剖面结构来判断胆固醇和胆色素的含量,将其分为胆固醇结石、胆色素结石、混合性结石。我国西北地区胆囊结石以胆固醇结石为主。东南沿海地区胆石病发病率较高,主要为胆色素结石。由于诊疗水平的提高和人们健康意识的增强,早期临床病例增多,肝内感染和肝实质破坏较少。研究表明胆石病发病率在8%到10%之间[6]。胆囊结石和胆总管结石的发病率逐年上升,严重影响人们的生活质量和健康。胆囊储存的胆汁中含有多种促进食物消化的消化酶,有助消化的作用,而结石的出现阻碍了消化功能,影响自身的气动功能[7,8]。
胆系结石的临床治疗方法很多,包括溶石、碎石、中医药治疗和外科治疗。如果胆系结石很小,可以保守治疗。然而,如果胆系结石很大,就会阻塞胆道,不断刺激胆道系统,甚至导致癌症[9,10]。胆囊切除术虽有一定疗效,但胆囊是重要的消化器官和免疫器官。胆囊切除术后可能出现多种并发症,内脏也很脆弱[11,12]。目前,胆囊合并胆总管结石的两种主要手术选择是内镜逆行胰胆管造影(ERCP)联合腹腔镜胆囊切除术和腹腔镜胆囊切除术+胆道探查/经胆囊产品探查。传统的开腹胆囊切除术伴胆道探查不是首选,而是腹腔镜下困难切除胆囊手术或上腹部多次手术的替代方法。对于胆囊结石合并胆总管结石和并急性炎症需要紧急治疗的患者,如全身麻醉或手术不耐受、术后上消化道重建、服用抗凝药物、ERCP失败等,可考虑手术辅助治疗[13,14]。胆管结石的辅助治疗:根据急性炎症源,经皮穿刺+胆道镜、经皮穿刺+胆管球囊、内镜超声+胆道穿刺+结石等,ERCP +胆囊切开/胆囊管引流、EUS +胆囊穿刺+取石等。(胆囊或胆管)选择不同的手术组合,往往能取得良好的效果[15]。ERCP失败后胆管结石可采用EUS+胆管穿刺+取石术,上消化道重建后胆管结石可采用经皮胆管穿刺+选择性胆道镜,经皮胆管穿刺+选择性球囊结石可用于胆总管吻合术后胆管结石的治疗。对于不能耐受手术的急性胆囊炎,可采用经皮胆囊穿刺置管术,二期可选择手术治疗,或采用ERCP+胆囊穿刺置管引流术。如果ERCP失败,可采用EUS+胆囊穿刺+双蘑菇头支架清除结石。
研究显示,多镜联合可提高结石清除率,降低结石复发率,提高手术效果。腹腔镜胆道镜是指腹腔镜胆囊切除术后取石术。在胆道镜下取石,取石钳取石,加压冲洗,挤压胆总管,T管引流或胆总管Ⅰ缝合[16]。LCBDE技术是针对LC过程中偶然发现的胆总管结石而发展起来的,其技术已经比较成熟。在一般人群中,两个LCBDE荟萃分析显示LCBDE的平均结石清除率分别为80%和95.6%。英国上消化道内窥镜外科医生协会的指南显示LC联合LCBDE具有住院时间短、成本低的优点。对于本手术适应证,LCBDE主要用于胆总管结石,胆总管直径≥8 mm,并报道了急性胆管炎的治疗。本手术避免了Oddi括约肌EST切口的缺点。同时,由于其取石成功率高、适应证广等优点,其临床应用逐渐增多。但手术中存在一些问题,胆汁流失量大,易引起水电解质紊乱;T管逆行感染;影响消化功能术后恢复缓慢;T管切除后可能出现胆道功能不全和胆汁性腹膜炎。为此,一位术者先尝试胆总管第一期缝合,以避免上述问题,但由于缺乏T管引流和支持,带来以下问题:增加术后胆瘘和胆管狭窄的发生率,同时,由于术后胆道并发症的局限性,T管探查及术后路径治疗残石困难[17]。所以我们应该严格选择适应症。一期缝合指征为:(1)重度胆管炎,无胆管引流减压;(2)胆总管直径>9 mm;(3)术中明确清除结石;(4)胆总管通畅;胆总管末端无狭窄。手术取石是一期缝合的重要前提。对于胆总管未加宽,不能明确是否有结石残留,胆管炎症水肿较严重或怀疑出血,远端胆管可能有狭窄的病人,不宜一期缝合胆总管。
腹腔镜联合十二指肠镜是一种微创手术方法,具有手术创伤小、机体应激反应低、疼痛小、治疗范围广、术后恢复快等优点[18]。手术入路是内镜下括约肌切开术(EST)和腹腔镜胆囊切除术(LC)的结合。根据手术顺序的不同,临床应用分为术前、术中和术后联合应用EST。ERCP+EST于20世纪70年代开始应用,以缓解急性化脓性胆管炎和梗阻的症状,降低死亡率和手术风险。时至今日,他仍然是治疗此病的首选,尤其是对重病患者。Sarli等[19]人研究显示EST的成功率为96%,Gupta和Bhartia的成功率为93%。手术指征方面,多数文献报道ERCP+EST主要用于胆总管结石直径≤1.5 cm的患者。胆总管结石合并重症胆管炎或胆源性胰腺炎是EST的绝对指征。腹腔镜的主要功能是直接观察胆囊壁及周围组织中血管的分布,判断缝合后是否有胆汁渗出[19]。在腹腔镜胆总管探查术的治疗中,不仅要有丰富的开腹经验,还要掌握腹腔镜和纤维胆道镜探查联合技术。胆囊暂时不能切除牵引,最好在胆总管第一段切开。由于胆总管第一段张力大,提起胆囊管时容易切口,可用电凝钩切开,防止胆总管壁小血管渗血,结石大小可根据结石大小确定[20]。胆道镜不仅可以扩张,而且可以随意弯曲,这样可以更清晰细致地观察胆道内膜及管腔结构,保证胆管结石完全清除,避免残留[21]。目前,越来越多的医生开始在腹腔镜的基础上将十二指肠镜和腹腔镜结合起来。研究表明,腹腔镜和十二指肠镜联合治疗的患者临床有效率明显高于单腹腔镜治疗的患者[22]。对照组行腹腔镜联合胆道镜检查,实验组行腹腔镜联合十二指肠镜检查。结果表明,腹腔镜和十二指肠镜手术时间虽长,但手术效果较好,对胃肠功能的损害较小。同时,实验组胆瘘、胆道出血、急性胰腺炎等并发症的发生率均低于对照组。结果表明,腹腔镜联合十二指肠镜治疗胆囊结石合并胆总管结石可改善预后,减少并发症的发生,提高患者的生活质量[23,24]。
综上所述,腹腔镜联合十二指肠镜治疗胆囊结石合并胆总管结石治疗效果更优,同时有避免胆总管切开,成功率高,创伤小,恢复快的优点的临床价值较高,值得推广。

