维持性血液透析出现肝素诱导血小板减少症1 例
马 力 阎 军 王培红 张 强 何毅刚 刘 龙 闫 盛
1 太原市中心医院心胸血管外科,山西 太原 030000
2 太原市中心医院肾内科,山西 太原 030000
3 山西医科大学附属第二医院血管外科,山西 太原 030000
维持性血液透析目前是肾功能衰竭终末期患者的主要治疗方法。在血液透析过程中,肝素药物是主要的抗凝药物,而在使用过程中肝素诱导血小板减少症(heparininduced thrombocytopenia,HIT)是其严重的不良反应之一,对患者的预后造成严重的影响,严重者甚至导致死亡。目前研究显示10%血液透析患者血浆中存在HIT 抗体,而HIT 发生率为0.5%~5.0%[1-2]。本研究探讨1 例维持性血液透析过程中出现HIT 患者治疗过程,现报道如下。
1 临床资料
患者,女,73 岁,于2017 年9 月无明显诱因出现纳差,伴恶心、呕吐,呕吐物为食糜,无发热、腹痛、腹泻等症状,就诊于当地医院诊断为“慢性肾功能不全”,给予海昆肾喜胶囊、尿毒清颗粒、利尿等对症治疗后上述症状缓解。2018 年2 月再次出现上述症状,就诊当地医院,诊断为慢性肾衰竭(chronic renal failure,CKD)5 期、肾性贫血、2 型糖尿病、糖尿病肾病(V 期)。2018 年3 月7 日于当地医院行右股静脉插管开始规律有肝素血液透析(3 次/周),当日查血常规显示红细胞:2.68×1012/L,血红蛋白:65 g/L,血小板:215×109/L;透析过程中右下肢逐渐出现肿胀,考虑股静脉插管阻碍回流,未予诊疗;在首次接触肝素第10 天(3 月17 日)时,再次进行有肝素的血液透析过程中,患者突发寒战、发热、大汗淋漓、呼吸困难等急性全身反应不适,及时停止血液透析,给予吸氧、补液、地塞米松等对症治疗,上述症状有所好转;急查血常规显示红细胞: 2.25×1012/L,血红蛋白:65 g/L,血小板: 23×109/L,D-二聚体:10.59 ng/ml。双下肢深静脉超声提示右侧股总、股浅静脉、股深静脉、腘静脉及肌间静脉血栓形成。当时考虑导管相关下肢深静脉血栓形成,给予依诺肝素6 000 IU,每12 h 抗凝。因患者贫血、血小板明显降低,给予输注悬浮红细胞4 IU和血小板4 IU,监测血常规、凝血变化,继续规律有肝素血液透析,在此过程患者右下肢肿胀进行性加重,并出现精神萎靡症状。3 月22 日拔除股静脉鞘管,停止血液透析出院,3 月24 日就诊于太原市中心医院肾内科进一步治疗。追溯病史:既往患有高血压20 年,血压最高200/120 mmHg(1 mmHg =0.133 kPa),目前口服降压药血压控制尚可;2 型糖尿病10 余年,胰岛素控制血糖尚可,余无殊。入院查体,血压:155/97 mmHg,心率:89 次/分,贫血貌、睑结膜苍白、心肺腹无殊,双下肢可凹性水肿,右下肢为著,左、右膝上15 cm 腿围分别为38 cm 和42 cm,左、右膝下10 cm 腿围分别为29 cm 和32 cm,四肢肌力正常,右肌张力略高。入院诊断: CKD5 期、肾性贫血、2 型糖尿病、糖尿病肾病(V期)、糖尿病视网膜病变、高血压3 级(极高危)、右下肢深静脉血栓形成。
入院后完善相关检查、检验,给予降血压、补液、保肾等对症治疗,未给予抗凝治疗。于3 月26 日因下肢深静脉血栓形成转心胸血管外科行下腔静脉滤器植入术。分析患者整体治疗过程,发现患者透析前血小板正常,有肝素抗凝透析10 天后急剧下降;停用肝素药物,血小板有上升趋势,考虑HIT 发生可能。根据血小板减少的数量特征(thromboeytopenia)、血小板减少的时间特征(timing of platelet count fall)、血栓形成类型(thrombosis)及其他导致血小板减少的原因(other cause of thrombocytopenia)四个要素构成的验前概率评分(4Ts评分),4 项评分相加,根据评分诊断HIT 可能性:6~8分,高度怀疑;4~5 分,中度怀疑;0~3 分,轻度怀疑,见表1。临床诊断为Ⅱ型HIT。3 月27 日开始阿加曲班抗凝(0.9%氯化钠注射液100 ml+阿加曲班注射液10 mg,每隔12 h,3 小时静脉滴注完成),期间定期监测血常规、凝血变化。使用阿加曲班1 周后患者右下肢肿胀明显缓解,可下地活动。因考虑血液透析使用肝素类药物的风险,肾内科采取腹膜透析。待血小板上升至168×109/L,置入腹膜透析管,同时术后桥接华法林抗凝至国际标准化比值在2.0~3.0 之间停止使用阿加曲班使用,出院前行右下肢静脉超声提示血栓呈中高回声,考虑为陈旧性血栓,部分管腔再通,D-二聚体恢复已正常范围,患者出院后继续行腹膜透析,定期监测血常规、凝血、下肢深静脉超声,随访2 年,未见血栓复发。
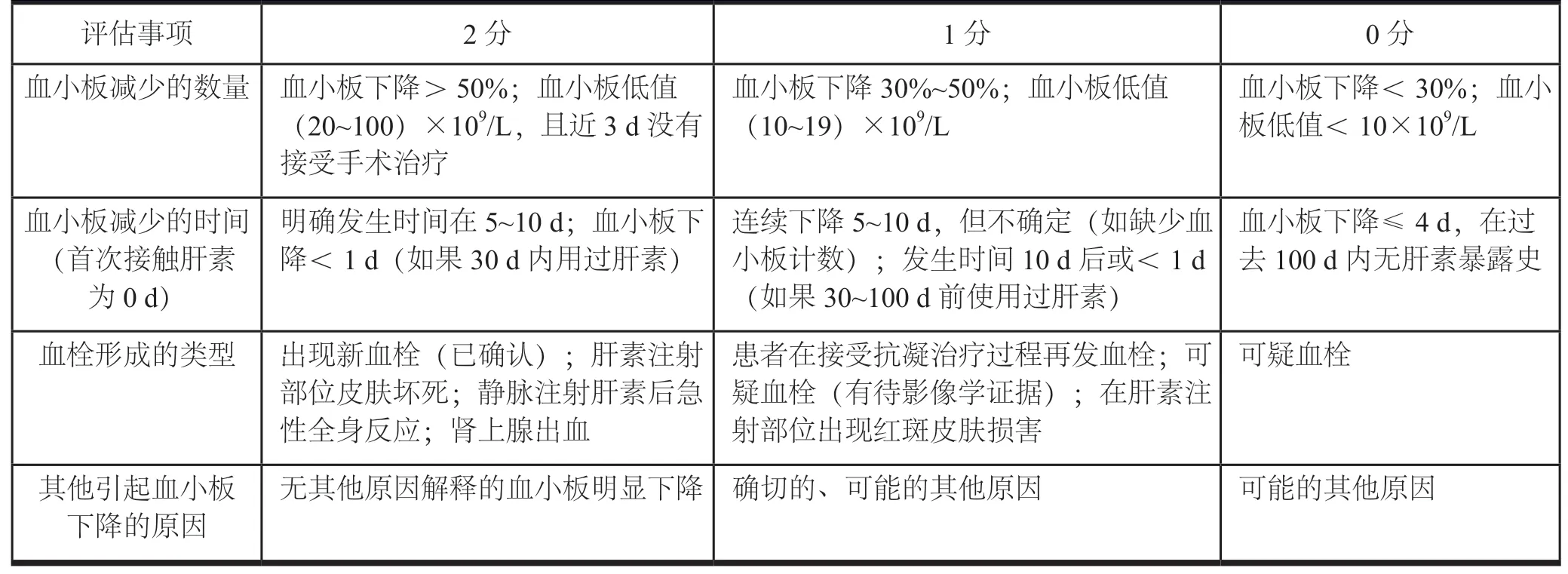
表1 4Ts 评分系统
2 讨论
HIT 发生与肝素药物剂量、给药方案无关,主要与肝素类型有关,普通肝素发生率较低分子肝素高[3]。根据发生机制不同,临床上将HIT 分为两型,Ⅰ型为良性反应型,为非免疫介导型发生率为10%~20%,一般血小板下降不低于100×109/L,不会发生出血和血栓形成的风险,无需停用肝素动态观察患者病情变化;Ⅱ型为免疫介导型,具体机制为血小板释放的PF4 与肝素分子结合形成PF4-肝素复合物,刺激免疫细胞释放抗PF4-肝素复合物抗体,即HIT 抗体,随着抗体浓,不断升高,其不断结合血小板HIT 抗体受体,激活血小板形成微栓子;另一方面刺激单核细胞释放组织因子激活凝血途径形成凝血酶,从而导致血栓形成。临床表现为在使用肝素5~14 d 后血小板降低,且血小板下降幅度常大于50%,血小板计数绝对值一般不低于20×109/L,部分HIT 患者合并动、静脉血栓形成称为肝素诱导血小板减少症和血栓形成(heparin-induced thrombocytopenia and thrombosis,HITT)[1]。
实验室检测方法常用5-羟色胺释放试验和肝素诱导的血小板活化试验,因上述两种试验敏感性和特异性高,被认为是临床检验的“金标准”[4]。 但因其检测过程复杂、技术要求高、成本高、耗时长等劣势,目前国内临床开展较少;另一类为HIT 抗体检测,目前有多种基于不同原理的抗体检测试剂盒,临床多采用标准酶联免疫吸附测定,其检测敏感性较高,抗体检测阴性预测值近100%,可作为HIT 疑似患者的排除诊断工具[5]。一项研究将上述使用PIFA®肝素/PF4 快速检测试剂盒与酶联免疫吸附测定进行比较显示,两者血清抗体测量的特异度为98.1%,敏感度为91.3%,检测结果类似[6],但该试剂盒与酶联免疫吸附测定检测方法比较,为床旁检测,更简单操作,能够快速诊断HIT 抗体存在,用于指导临床诊断,尤其是排除诊断。但因其抗体检测受免疫球蛋白A和M 抗体的影响,特异性相对差一些[7],如单纯依靠抗体检测诊断为HIT,可能导致过度诊断。一项meta 分析4Ts 评分为6~8 分时,HIT 发生可能性为64%(95%CI:40%~82%)[8]。因此,在无功能分析实验的情况下,应联合临床症状、4Ts 评分和HIT 抗体检测综合考虑,来有效识别和指导临床治疗,其准确率达90%以上[9]。
因该患者抗体阳性,无法排除HIT 诊断。虽无进行功能分析实验检测,但结合患者4Ts 评分为7 分、HIT 抗体阳性及肝素使用前后血小板变化和血栓变化情况,从临床上诊断Ⅱ型HIT[10]。临床上高度怀疑HIT 时,停用肝素类药物而采取非肝素类抗凝药物治疗[10]。替代抗凝药物包括达那肝素、比伐卢定、阿加曲班、磺达肝癸钠、新型口服抗凝药物、华法林等[1,3,11]。该患者因合并CKD5 期,新型口服抗凝药物、磺达肝癸钠、达那肝素,通过肾脏代谢而不被推荐使用;比伐卢定在肾功能衰竭患者中,出血风险增加,因而未被使用。最后根据美国胸内科医师学会发布的第 9 版《抗栓治疗及预防血栓形成指南》(ACCP-9)南,建议使用阿加曲班作为抗凝治疗,且血小板计数未恢复正常之前不应使用华法林,如已使用华法林,应停用并给予维生素K 输注拮抗其效应;当患者HIT 病情得到控制,血小板数量恢复正常时,可以考虑重新使用华法林[3],故本患者采用阿加曲班至血小板150×109/L 以上桥接华法林长期抗凝治疗,避免早期使用华法林至血小板继续下降。
综上所述,对于在长期维持血液透析的患者,应该动态监测血小板计数变化,早期识别HIT 的发生;对于疑似HIT 患者应该进行4Ts 评分;如评分中、高度患者,建议行HIT 抗体检测,进一步明确诊断;高危或者确诊患者停止肝素使用,阿加曲班可作为替代抗凝药物使用。

