老年尿脓毒血症患者的临床特征分析
李亚男 章隽 连雪梅 吕芳 高永红
尿路感染(urinary tract infection,UTI)是老年患者的常见疾病,与中青年患者不同,老年UTI 患者并发菌血症、脓毒血症的概率更大,治疗周期更长,病死率更高,可达30%左右[1]。因此,早期发现、准确评估病情和及时有效的治疗,对于合并脓毒血症的老年UTI 患者具有非常重要的临床意义。本研究回顾性分析2018 年2 月~2019 年5 月就诊于我科的老年UTI 患者,探讨老年尿脓毒血症患者的临床特点,旨在为临床工作提供参考。
1 材料与方法
1.1 一般资料选择2018 年2 月~2019 年5 月就诊于我院干部医疗科诊断为尿路感染的老年患者,入选标准:年龄≥65 岁;尿路感染诊断符合EAU 指南:泌尿系感染(2016 版);均于入院后即刻抽取血液标本送检;均有血、尿培养结果。排除标准:同时合并有其他部位感染者;入院前已进行抗感染治疗者。脓毒血症的诊断标准:血培养阳性。尿脓毒血症的诊断标准:尿路感染出现临床感染症状并且伴有全身炎症反应征象。根据以上标准将67 例患者分为尿脓毒血症组和非尿脓毒血症组。尿脓毒血症组28 例,男11 例,女17 例,年龄6~95 岁,平均(82.3±4.21)岁。尿脓毒血症患者中伴有尿路梗阻者15 例(53.6%),伴有糖尿病者17 例(60.7%),伴有慢性肾功能不全者9 例(32.1%),长期留置尿管者7 例(25.0%),伴有自身免疫性疾病需长期口服激素类药物者3 例(10.7%),肾移植术后1 例(3.6%)。15 例尿路梗阻疾病包括前列腺增生10 例,尿路结石6 例,输尿管狭窄2 例,前列腺癌1 例。患者就诊时均有发热,平均最高体温(38.8±0.26)℃,首发症状中10 例(35.7%)表现为单纯发热,11 例(39.3%)表现为发热伴尿路刺激症状,其中伴畏寒、寒战9 例(32.1%)。非尿脓毒血症组39 例,男21 例,女18 例。两组在性别、年龄、最高体温等方面比较,差异无统计学意义(P>0.05),是否伴有糖尿病在两组间差异有统计学意义(P<0.05)。见表1。
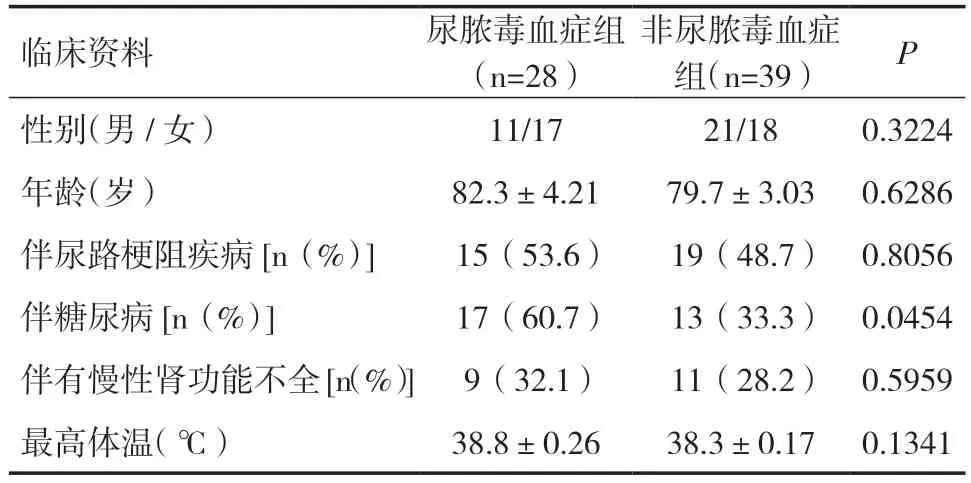
表1 两组一般资料比较
1.2 方法回顾分析所有入组病例的临床资料,包括年龄、性别、基础疾病、体温、白细胞计数(WBC)、血小板计数(PLT)、C 反应蛋白(CRP)、降钙素原(PCT)、血尿培养结果。
1.3 统计学方法采用SPSS 23.0 软件对数据进行统计分析,计量资料先行正态检验,符合正态分布者以均数±标准差表示,比较采用t检验;不符合正态分布者以中位数(四分位数间距)[M(QR)]表示,比较用秩和检验;计数资料采用χ2检验。P<0.05 为差异有统计学意义。对于P<0.05的因素再绘制受试者工作特征(receiver operating characteristic,ROC)曲线,计算曲线下面积(area under the curve,AUC),确定最佳工作位点及相应的特异度、敏感度、阳性预测值、阴性预测值,评估因素对尿脓毒血症诊断及治疗的价值。
2 结果
2.1 实验室资料28 例尿脓毒血症组患者血培养结果分别为:革兰氏阴性菌23 例,包括大肠埃希氏菌17 例,肺炎克雷伯氏菌4 例,铜绿假单胞菌、产气肠杆菌、奇异变形杆菌各1 例(其中1 例血培养结果为大肠埃希氏菌和肺炎克雷伯氏菌);革兰阳性菌5 例,包括粪肠球菌2 例,屎肠球菌2 例,表皮葡萄球菌1 例。患者均行尿培养,15 例阳性,均与血培养结果一致,其余13 例尿培养阴性。两组白细胞计数、血小板计数、C 反应蛋白比较差异无统计学意义(P>0.05),降钙素原差异有统计学意义(P<0.05)。见表2。
表2 两组实验室资料比较()
2.2 降钙素原诊断尿脓毒血症的ROC 曲线尿脓毒血症PCT 的平均水平为(3.6±1.67)ng/ml [(0.05~33.10)ng/ml],高于非尿脓毒血症组的(1.1±0.31)ng/ml[(0.05~4.20)ng/ml](P<0.05)。PCT 诊断尿脓毒血症的AUC 为0.70(95%CI:0.5331~0.8709),在最佳工作位点1.89ng/ml 时,敏感度、特异度、阳性预测值和阴性预测值分别为80.3%、70.5%、53.6%和86.3%。见图1。
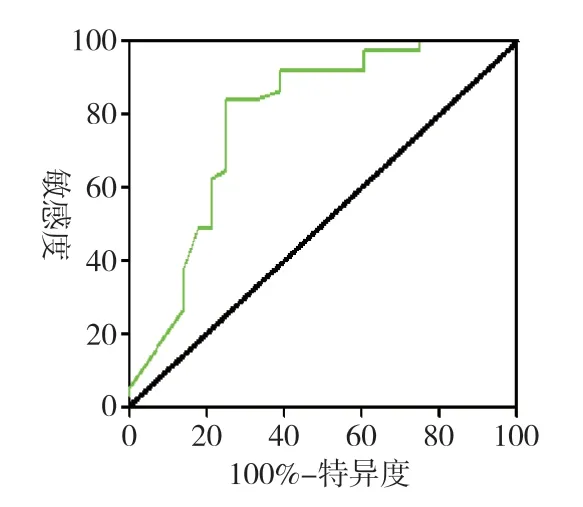
图1 PCT 诊断尿脓毒血症的ROC 曲线
3 讨论
尿路感染是临床常见的感染性疾病,尤其是伴有复杂因素的患者,其尿路感染的发生率较正常者高12 倍。老年患者基础疾病多、抵抗力差,尿路感染发生率高,并且易出现细菌入血,引起脓毒血症,进而引发感染性休克。其病情重、进展快、病死率高,早期发现、诊断和及时治疗是预后的关键。血培养是诊断尿脓毒血症的金标准,但花费时间较长,难以及时有效的为临床治疗提供依据。因此,更快速、特异性强、敏感度高的指标有待研究。
随着年龄的增长,人体免疫系统功能也随之退化。有研究表明,高龄是尿路感染细菌入血的高危因素之一,但并不能单纯的认为高龄是尿脓毒血症的独立危险因素[2]。本研究也未发现年龄在两组间的差异。临床上应结合患者的基础状况总体评估。
本研究表明性别在尿脓毒血症的发生中并无统计学差异。对于不同性别的尿脓毒血症患者的患病率或病死率是否有差异一直存在争议。有研究认为,由于女性泌尿系统解剖结构特殊,女性尿脓毒血症发病率更高。也有学者认为,严重的男性尿脓毒血症患者的患病率、病死率均高于女性,其解释为在抵抗炎症时雌激素优于雄激素[2]。性别对于尿脓毒血症的影响还应进一步研究分析。
老年患者多并存多种基础疾病。本研究发现,伴有糖尿病的老年患者更易出现尿脓毒血症,预后差。这与糖尿病患者,尤其是血糖控制不佳的患者机体自身抗病力、免疫力降低,为细菌入侵提供了便利条件有关,这个观点已基本达成共识。但Yoshimura 等[3]和Lee 等[4]研究发现,糖尿病等免疫受抑制的疾病并不是尿脓毒性休克的危险因素。因此,将糖尿病等免疫受抑制疾病作为尿源性菌血症的预警或影响预后的因素还应排除多种基础疾病与多种危险因素共同作用的情况下进行大样本研究。
目前,临床判断细菌感染的实验室指标较多,如白细胞计数、中性粒细胞、C 反应蛋白等,然而它们对于脓毒血症的诊断缺乏特异性、准确性[5]。有研究发现,降钙素原(PCT)是一个对感染具有高特异性和敏感性的新指标,并可用于判断感染的严重程度及预后[6]。本研究也发现,尿脓毒血症组患者的PCT 明显高于非尿脓毒血症组,差异具有统计学意义(P<0.05)。PCT 在健康人体内含量极低,而当病原体感染、多器官功能损害时,机体分泌PCT,血中PCT 水平迅速升高。PCT 在细菌感染后4h 开始升高,6h 可达峰值,而当发生病毒感染、自身免疫性疾病及变态反应时,PCT 水平的变化则不明显,这有利于辨别感染病原的类型。与CRP 相比,PCT 具有以下优点:①PCT 生成快且早,比CRP 早24~48h;②PCT 水平与全身炎症反应的程度呈正相关;③PCT 在循环中的半衰期长,易于检测;④PCT可用于鉴别是否为细菌感染,特异性强;⑤PCT 经肾脏排泄很少,在严重肾衰的患者中,PCT 并未大幅度升高[7]。因此PCT 在早期诊断尿脓毒血症、评估病情及指导治疗方面具有较高的临床价值,与相关研究一致[8]。分析本研究ROC 曲线发现,PCT 在最佳工作位点1.89ng/ml 时诊断尿脓毒血症的价值最佳,若 PCT 值超过截断值应考虑发生尿脓毒血症风险可能,及时进行临床干预。
有研究表明,血小板计数的减少程度与尿脓毒血症患者的病死率及预后密切相关,虽然敏感度不如PCT,但一旦明显下降,提示病情危重,可提出警示[7]。KAMEI 等[9]提出,血小板可能是尿脓毒血症发生的独立危险因素。本研究虽未证实该结论,但回顾分析本研究病情危重的患者资料,血小板计数均有明显减少。结论有差异可能与本研究分组方法及病例数相对不足有关。
研究表明,尿源性菌血症中,大约60%为大肠埃希氏菌[10],一旦发生脓毒血症,极易出现感染性休克。本研究中,尿脓毒血症组中感染大肠埃希氏菌17 例(60.7%),与上述研究结果相似。因此,疑似尿脓毒血症的患者应首选针对革兰氏阴性菌,尤其是大肠埃希氏菌敏感的抗菌素。
本研究为回顾性分析,按照纳入与排除标准,并未纳入同时期所有尿路感染患者,临床资料分析可能存在偏倚。本研究样本量较小,为单中心研究,应进一步扩大样本量、多中心研究,验证结论。
综上所述,老年患者,尤其伴有糖尿病的患者,尿路感染易并发菌血症,甚至尿脓毒血症,危及生命。血清降钙素原水平可以较好地反映老年尿路感染患者的病情,对于早期诊断尿脓毒血症具有重要的临床参考价值。

