胸腔镜下肺叶切除术治疗非小细胞肺癌的临床疗效观察
河南省濮阳市人民医院(457000)王江波
非小细胞肺癌(NSCLC)是肺癌中最为常见的一种类型,虽然目前临床用于NSCLC治疗的药物种类在不断增多,但外科手术在早期NSCLC治疗中仍有极为重要的作用,尽早切除病症可有效延缓病情发展,延长患者生存期限。而随着微创外科的不断发展,胸腔镜技术在NSCLC治疗中的作用也受到越来越多临床工作者的认可[1]。此次研究进一步对比了传统开放性手术与胸腔镜下肺叶切除术治疗NSCLC临床疗效的差异性,现结果如下。
1 资料与方法
1.1 一般资料 使用随机数表法将2014年10月~2018年10月在我院治疗的80例NSCLC患者分为A、B两组(A=40,B=40)。A组男24例,女16例,年龄48~74岁,平均年龄(60.15±3.49)岁。B组男23例,女17例,年龄49~72岁,平均年龄(60.31±3.58)岁。两组基本资料无组间差异(P>0.05)。
1.2 纳入及排除标准 纳入标准:经病理学、影像学诊断确诊为NSCLC;TNM病理分期为Ⅰ~Ⅱ期;术前无化疗、放疗史;签署知情同意书。排除标准:重要脏器功能不全;胸腔手术史;凝血功能、免疫功能紊乱;精神障碍。
1.3 手术方法 A组行常规开放性手术,做标准后外侧切口(20cm左右),切口位置位于第5或6肋间隙,切开、分离皮下组织,牵开肋骨。直视下做常规肺叶切除,并清扫淋巴结,术后常规缝合。B组行胸腔镜手术,在7、8肋间腋中线做切口(1cm左右),置入胸腔镜,并在8、9肋间和4、5肋间做主、辅操作孔,胸腔镜辅助下仔细探查胸腔、病灶情况,而后切除肺叶,清除淋巴结,确认无活动性出血后常规缝合。
1.4 观察指标 对比两组手术时间、出血量、淋巴结清扫数目、住院时间;统计术后并发症发生率。
1.5 统计学方法 使用SPSS22.0进行数据分析,定量资料以±s表示,行t检验;定性资料以n%表示,行χ2检验,P<0.05表示差异显著。
2 结果
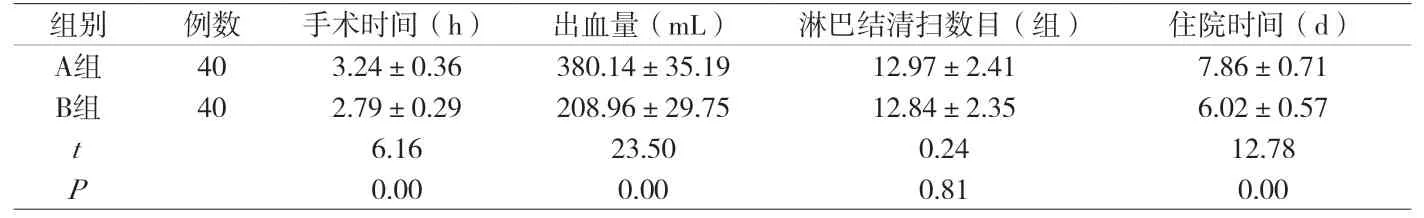
2.1 两组手术及术后恢复指标水平比较两组淋巴结清扫数目无统计学差异(P>0.05),但B组手术时间、出血量、住院时间水平均低于A组(P<0.05),详见附表。
附表 两组手术及术后恢复指标水平比较(±s)
附表 两组手术及术后恢复指标水平比较(±s)
组别 例数 手术时间(h)出血量(mL)淋巴结清扫数目(组)住院时间(d)A组 40 3.24±0.36 380.14±35.19 12.97±2.41 7.86±0.71 B组 40 2.79±0.29 208.96±29.75 12.84±2.35 6.02±0.57 t 6.16 23.50 0.24 12.78 P 0.00 0.00 0.81 0.00
2.2 两组术后并发症发生率比较 B组术后并发症发生率5.41%(2/37)低于A组24.32%(9/37),差异显著(P<0.05)。
3 讨论
开放性手术是临床治疗NSCLC的传统手术方案,其已在临床应用多年,具有手术视野良好、操作难度低等特点,但其局限性已较为明显,手术切口较大,患者术中失血量较大,且术后恢复较慢。而开胸器过度牵拉肋骨还会破坏胸腔完整性,从而进一步提高患者术后并发症发生风险[2]。而胸腔镜手术则是微创手术的一种,相较于传统开放性手术其引发的二次创伤有显著下降。此次研究对比了两种手术方案临床疗效的差异性,研究结果显示B组手术时间、出血量、住院时间水平均低于A组(P<0.05),这表明胸腔镜手术创伤较小,有利于患者术后快速康复,且B组术后并发症发生率较低。但两组淋巴结清扫数目无显著差异,这表明两种手术效果基本相当,虽然胸腔镜手术切口小,但在腔镜辅助下手术医生可获得清晰的局部解剖结构,故手术效果并不弱于开放性手术[3]。而清晰的解剖图像还能有效提高手术医生操作精细度,从而减少手术操作对正常结构、组织的损伤,进一步降低术后并发症发生率。
综上所述,胸腔镜下肺叶切除术对NSCLC患者创伤较小,利于患者术后快速康复,具有临床推广价值。

