血液透析患者带隧道带涤纶套导管功能不良的影响因素分析
陈芳 邹荣 陈丹 张璜 何达 程力 熊飞
430022 武汉,武汉市中西医结合医院肾病内科
血液透析是迄今为止最主要的肾脏替代治疗方法,而血管通路则是血液透析患者的生命线。《中国血液透析用血管通路专家共识(第2版)》明确建议我国未来血管通路的目标是:自体动静脉内瘘>80%,带隧道和涤纶套的透析导管(tunneled cuffed catheter,TCC)<10%[1]。但随着社会老龄化的进展、疾病谱的变化以及透析时间的延长,TCC成为部分血液透析患者的首选[2]。美国使用深静脉TCC透析的患者比例约14%~17.5%[3],而本中心使用TCC比例高达19%,TCC的留置可能出现一系列并发症,包括导管功能不良、感染及中心静脉狭窄等[4],其中导管功能不良是其常见并发症,《中国血液透析用血管通路专家共识(第2版)》认为导管血流量小于200 mL/min,无法达到充分透析即可诊断为导管功能不良,血栓形成、纤维蛋白鞘是导管功能不良的最常见原因。该并发症可导致透析中断、失败、透析不充分甚至中心静脉狭窄[5-6],严重影响血液透析患者的透析质量甚至生命安全。为了尽量降低导管功能不良的发生率,改善血液透析患者的透析质量及生活质量,本研究拟寻找血液透析患者TCC导管功能不良的可能影响因素,以便于更好地指导临床工作,给血液透析患者带来福音。
资料与方法
一、病例资料
选取2016年1月至2018年6月在武汉市中西医结合医院行TCC导管置入术患者70例,均为第一次留置TCC,均采用Palindrome带涤纶套双腔导管,置管位置均在右颈内静脉,每周透析3次,导管留置时间均超过12个月。
二、方法
1.置管方法 采用美国Quinton公司生产的Palindrome带涤纶套双腔导管,术前胸片预判导管尖端位置,目标为右心房中上段,超声定位右颈内静脉,所有导管均通过Seldinger技术用撕脱型扩张导管置管法置入,置管后以20 mL注射器反复抽吸动静脉端,调整至回血通畅为止。导管腔以25 mg/mL肝素盐水封管。术后常规拍胸片了解导管尖端位置。
2.血液透析导管护理方法 透析上机前抽出导管动静脉腔内留置的肝素和部分残余血液或少许血凝块,透析结束后导管腔以25 mg/mL肝素盐水封管。普通患者每月予以尿激酶50 000U/侧由动、静脉端缓慢泵入预防性溶栓;对于有出血风险者仅每2周尿激酶20 000~50 000U/侧进行动、静脉端封管,甚至不使用尿激酶。
3.导管尖端位置的判断 胸部正位片上将纵隔右缘与右心缘凸面形成的凹面夹角处作为参照点,根据导管尖端在胸片上的位置大致分为3个解剖学区域[7]:(1)参照点以上区域,代表上腔静脉;(2)参照点以下1个椎体内的区域,代表腔房交界处;(3)参照点以下1个椎体以外的区域,代表右心房(图1)。
4.分组方法 根据置管后3个月及12个月内是否发生导管功能不良(透析血流量低于200 mL/min,需要调整患者体位或反接透析管路、甚至溶栓治疗等干预措施)分为通畅组和非通畅组。记录患者的年龄、性别、原发病、身体质量指数(body mass index,BMI)、导管尖端位置等一般资料,并记录患者的血红蛋白(Hb)、血小板(PLT)、白蛋白(Alb)、血清总胆固醇(total cholesterol,TC)、三酰甘油(triacylglycerol,TG)、纤维蛋白原(fibrinogen,Fib)等实验室指标。分别计算3个月及12个月内的初级通畅率(从置管到第一次干预)。
三、统计学方法
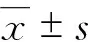
结 果
一、置管后3个月及12个月不同导管尖端位置初级通畅率比较
本研究纳入的70例行TCC导管置入术的患者中,导管尖端位于右心房34例(48.6%),腔房交界处29例(41.4%),上腔静脉7例(10%)。3个月及12个月的导管初级通畅率分别为77.1%和62.9%。置管后3个月时,导管尖端位于右心房的初级通畅率(91.2%)明显高于上腔静脉(42.8%)及腔房交界处(68.9%)(P<0.05),置管后12个月时,导管尖端位于右心房的初级通畅率有所下降(79.4%),仍明显高于上腔静脉(42.8%)及腔房交界处(48.3%)(P<0.05)。(表1、2)
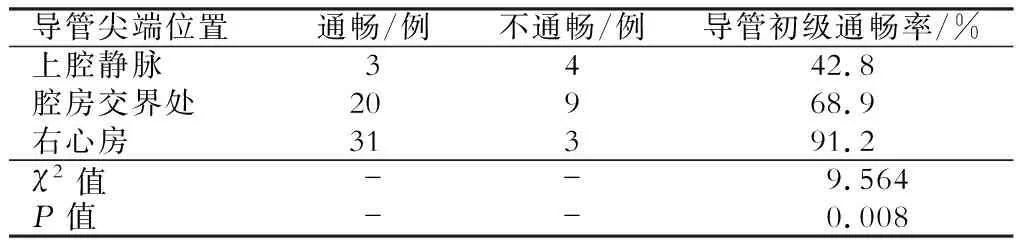
表1 置管后3个月位于不同导管尖端位置的初级通畅率比较
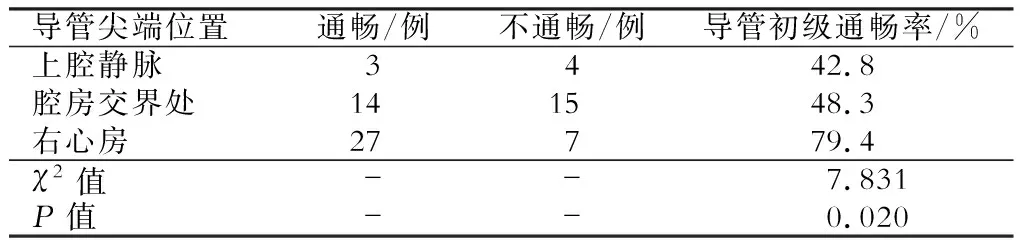
表2 置管后12个月位于不同导管尖端位置的初级通畅率比较
二、置管后3个月及12个月通畅组和非通畅组各临床指标比较
置管后3个月及12个月通畅组及非通畅组之间,年龄、性别、BMI、Hb、PLT、ALB、TG、Fib及原发病分布等均无统计学差异(P>0.05),而TC及导管尖端位置存在统计学差异(P<0.05)。(表3)
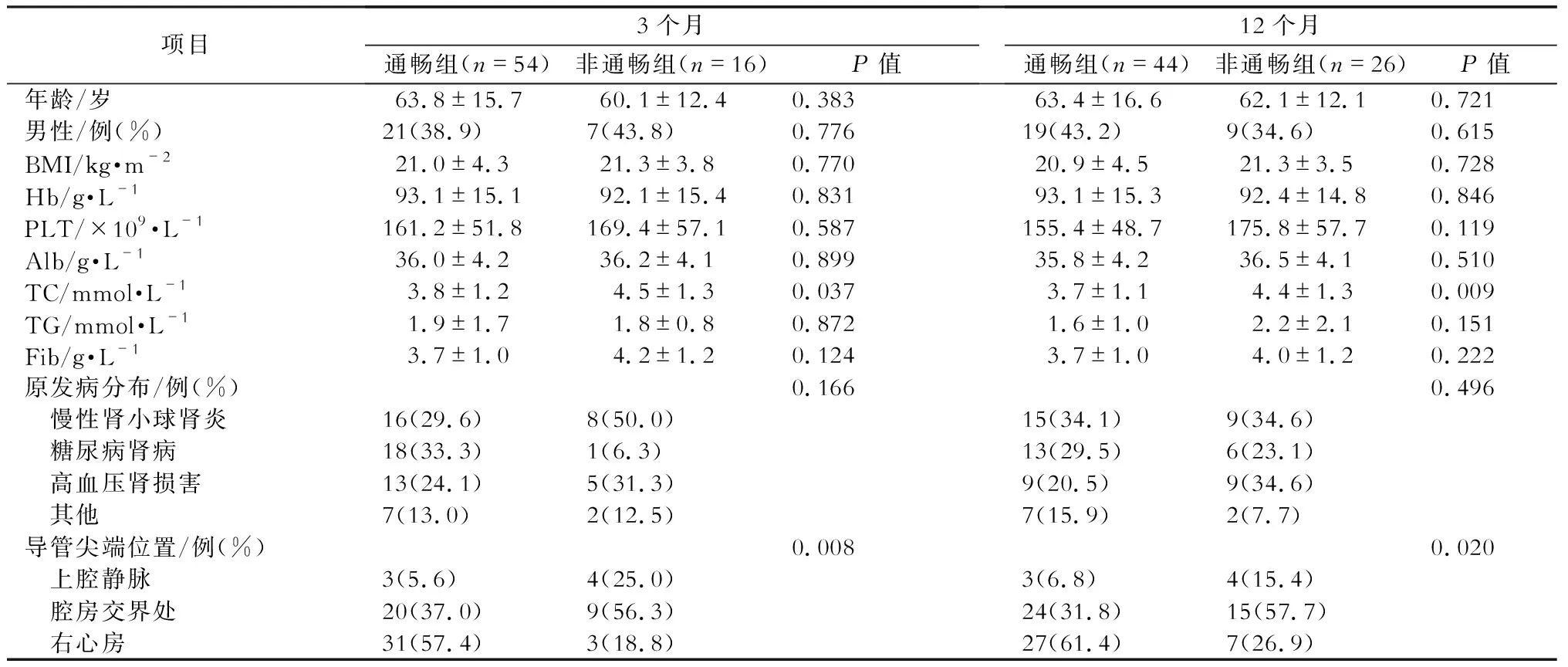
表3 置管后3个月与12个月通畅组和非通畅组各临床指标比较
三、置管后3个月及12个月导管通畅性与各变量的Logistic回归分析
置管后3个月导管尖端位置(OR=0.279,95%CI0.098~0.794,P<0.05)及TC(OR=2.015,95%CI1.092~3.718,P<0.05)对导管功能不良有独立预测意义,置管后12个月导管尖端位置(OR=0.378,95%CI0.156~0.919,P<0.05)及TC(OR=1.675,95%CI0.986~2.843,P<0.05)亦对导管功能不良有独立预测意义,与导管通畅性明显相关。(表4、5)
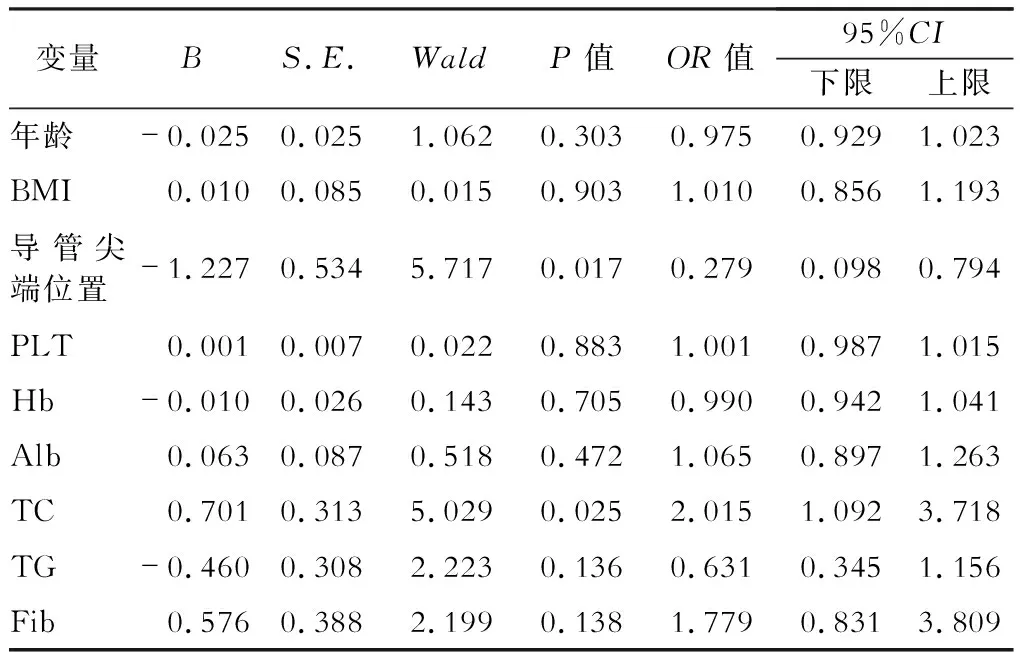
表4 置管后3个月导管通畅性与各变量的Logistic回归分析

表5 置管后12个月导管通畅性与各变量的Logistic回归分析
讨 论
TCC是目前维持性血液透析患者血管通路的重要组成部分,而通畅的血管通路是血液透析顺利进行的前提。导管功能不良是TCC导管的常见并发症之一,可分为早期导管功能不良和晚期导管功能不良,前者通常在插管1周内出现,一般与机械因素相关,如患者体位不良、导管扭曲、不合适的导管尖端位置等[8-9],也可见于高凝患者的早期血栓形成,而晚期导管功能不良可发生于插管后数周、数月或数年,多与血栓形成、纤维蛋白鞘包裹相关,其后甚至导致中心静脉狭窄,最终影响今后血管通路的建立[2]。有观察发现约1/3的TCC拔除是由于干预失败的导管功能不良[10]。鉴于TCC功能不良对维持性血液透析患者的多重严重影响,分析该并发症发生的可能影响因素并指导临床成为了本研究的重点。
我们分别统计了本中心置管后3个月及12个月的导管初级通畅率,并对相关因素进行了分析,发现患者年龄、性别、原发病、BMI、PLT、Alb、Hb、TG、Fib等因素均与导管功能不良无明显相关性,仅TC和导管尖端位置与导管通畅性明显相关。
TC在目前的研究中主要集中在与心脑血管疾病的关联性方面,认为随着TC水平的增高,该类疾病的发病率会随之上升[11-12],考虑主要与TC促进动脉粥样硬化的发生相关,而动脉粥样斑块的存在可能会激活体内的凝血系统[13],从而增加血液黏滞度。在TCC置入患者中,血管损伤、炎症反应的存在是非常常见的,加之TC水平的增高可能进一步增加血液黏滞度,导管功能不良的发生率也会随之升高。
良好的置管位置可大大降低导管功能不良的发生率,2006年KDOQI指南推荐导管尖端位于右心房或腔房交界处,而《中国血液透析用血管通路专家共识(第2版)》推荐颈部留置导管的尖端应该在右心房中上部,二者的推荐意见存在差异。Premuzic等[14]对152例患者(156根导管)进行了24个月的观察发现,与上腔静脉的导管开放率(53%)相比,导管尖端在腔房交界处(91%)与右心房(90%)有更好的导管开放率,而后两者之间差异无统计学意义。Engstrom等[7]比较了左侧与右侧颈内静脉TCC置管时导管功能不良的发生率,发现导管尖端在上腔静脉或腔房交界处时,左侧置管导管功能不良的发生率明显增加,而导管尖端在右心房时,左侧及右侧置管导管功能不良的发生率无明显变化。我们的研究发现无论观察点在置管后3个月还是12个月,导管尖端位于右心房时(3个月初级通畅率91.2%,12个月初级通畅率79.4%),其初级通畅率均明显高于上腔静脉(3个月初级通畅率42.8%,12个月初级通畅率42.8%)及腔房交界处(3个月初级通畅率68.9%,12个月初级通畅率48.3%),与中国专家共识推荐相符合;其中,导管尖端位于上腔静脉时,3个月内即有57.2%的导管出现导管功能不良,而位于腔房交界处时,导管功能不良比例由3个月的31.1%增长至12个月的51.7%,考虑可能与导管尖端活动空间较小、导管贴壁、血管内膜损伤,继而刺激凝血及炎症瀑布效应等相关。
虽然中国血管通路专家共识推荐颈部留置导管的尖端应该在右心房中上部,但本中心的观察结果发现,导管尖端到达右心房的仅有48.6%,腔房交界处占41.4%,上腔静脉处占10%,考虑原因可能有:(1)解剖部位不同造成术前体表定位与术中实际导管深度的差异,由于胸廓及前胸壁肌肉、皮下组织等的存在,患者前胸壁与上腔静脉并非平行,而是有一定的夹角(图2);胸廓前后径与横径比例越大,肌肉与皮下组织越厚,该夹角越大,导管尖端体表定位与体内实际深度差异可能越大,另外纵隔偏移、血管迂曲、拍片时的体位等亦有可能增加误差;为避免导管置入过深,而增加今后导管更换难度,本中心经验,体表定位时需较术前胸片目标尖端位置上移1~2 cm,但由于手术医生经验不同,有可能存在术前胸片预判不准确、术前体表定位误差增大等情况而造成导管位置不良。(2)术中导管到达目标位置后出现明显的贴壁现象,无法保证透析流量,从而调整导管位置。故为进一步提高TCC的到位率,需加强手术医生对于交叉学科的学习,提升手术相关解剖学及放射学科知识的了解,术前全面评估患者情况,做好术前体表定位,如术前有临时导管留置的患者,可借助临时导管尖端位置协助TCC定位。
目前TCC仍为终末期肾病患者的重要血管通路之一,我们的研究认为,良好的导管位置和较低的总胆固醇水平可明显延长TCC的使用寿命,从而为建立自体或移植物动静脉内瘘争取宝贵的时间,更好地改善血液透析患者的生存质量。

