胸腔镜下肺癌根治术对老年肺癌患者血小板参数及血流变指标的影响分析
夏晓露 肖玉玲 邱 培 孙黎明 马红萍 张清峰 夏 芬
随着社会老龄化加剧、环境污染加重以及生活方式越来越不健康,肺癌的发病率及死亡率也在每年递增[1]。肺癌根治术是治疗早期肺癌比较理想的方法,传统肺癌根治术需要通过开胸来切除病灶,手术很容易引起严重的损伤[2]。随着科技的飞速发展,胸腔镜下肺癌根治术已经成为了临床的研究热门[3],其具有创伤性小、并发症少以及出血量少等优点。本文旨在探究胸腔镜肺癌根治术对老年肺癌患者的治疗效果及相关指标的变化,现报告如下。
1 资料与方法
1.1 一般资料
将75例2014年1月至2017年1月我院收治的肺癌患者的资料,按照手术方法的不同分为观察组(胸腔镜下肺癌根治术治疗)37例和对照组(传统开胸肺癌根治术治疗)38例。观察组中,男性20例,女性17例;年龄43~72(63.17±3.45)岁;病程(20.27±4.56)周;TNM分期:Ⅰ期23例,Ⅱ期14例。对照组中,男性22例,女性16例;年龄45~70(62.57±3.24)岁;病程(20.89±4.87)周;TNM分期:Ⅰ期20例,Ⅱ期18例。经比较,2组患者的一般资料差异无统计学意义(P>0.05)。纳入标准:①经病理检查确诊为非小细胞肺癌(NSCLC),TNM分期Ⅰ~Ⅱ期;②无任何精神疾病;③无淋巴结转移;④手术前没有化疗放疗。排除标准:①伴有其他肺部疾病者;②病灶已发生远处转移;③伴有其他严重的器官疾病;④伴有血压异常、心律失常者。
1.2 手术方法
1.2.1 观察组 取健侧卧位,于双腔上插管且进行全身麻醉,在无需手术侧进行单肺通气。在腋中线第7或第8肋间处取1.5 cm切口作辅助操作孔,于腋中线第4或腋后线第5肋间处取4 cm小切口作操作孔。在胸腔镜下行肺叶切除术以及清扫淋巴结。
1.2.2 对照组 取健侧卧位,切小口做开胸手术,麻醉全身,切10.0~20.0 cm小口于标准后外侧,从第5与第6肋的间隙中进胸,在第6后肋断开以后行肺叶切除术以及清扫淋巴结。
1.3 观察指标
比较2组患者的术中出血量、引流管放置时间、手术时间、NRS评分、住院时间和淋巴结清扫个数。NRS评分标准[4]:0:无疼痛,10:剧烈疼痛;比较2组患者手术前后PLT、PCT、PDW、MPV参数;比较2组患者手术前后高切全血黏度、低切全血黏度、血浆黏度、血沉K值;比较2组患者术后出现的并发症;比较2组患者2年内生存率。
1.4 随访
在手术结束后,随访方式都用电话联系,第一年每3个月随访一次,第二年每6个月随访一次,总随访时间2年。
1.5 统计方法
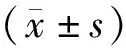
2 结果
2.1 2组患者围手术期相关指标比较
观察组患者术中出血量、留置引流管时间、住院时间和NRS评分均明显低于对照组患者(P<0.05);手术时间高于对照组(P<0.05);2组患者淋巴结清扫数的差异无统计学意义(P>0.05),见表1。

表1 2组患者围手术期相关指标比较
2.2 2组患者手术前后血小板参数比较
手术后,观察组患者PLT、PCT、PDW比对照组患者明显降低,观察组患者MPV比对照组明显升高(P<0.05),见表2。

表2 2组患者手术前后血小板参数比较
2.3 2组患者手术前后血流变指标比较
手术后,观察组患者高切全血黏度、低切全血黏度、血浆黏度、血沉K值比对照组患者明显降低(P<0.05),见表3。

表3 2组患者手术前后血流变指标比较
2.4 2组患者手术后并发症发生情况比较
观察组患者手术后并发症的总发生率[10.81%(4/37)]低于对照组患者总发生率[34.21%(13/38)](P<0.05),见表4。
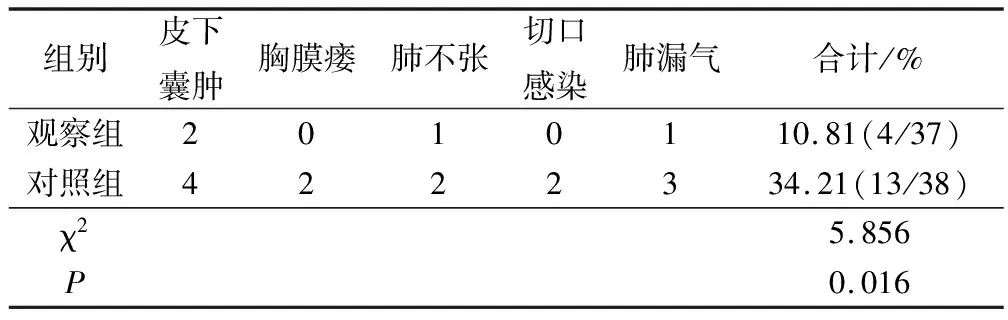
表4 2组患者手术后并发症发生情况比较/例
2.5 2组患者生存率比较
2组患者手术后1年、2年生存率差异均无统计学意义(P>0.05),见表5、图1。

图1 2组患者生存曲线图
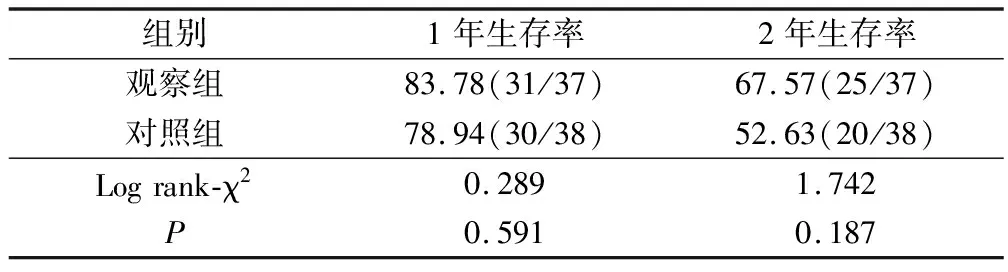
表5 2组患者生存率比较/%
3 讨论
肺癌与环境污染、吸烟、既往病史、职业暴露等息息相关,对于这类疾病的发病机制有一些相关的理论,包括:适应性免疫反应、炎症反应、组织氧化损伤等。肺部组织供血充足,极易出现血道转移,对患者的伤害特别大。目前根治早期肺癌的手段是通过手术切除病灶[5]。传统的开胸手术由于创口大,容易出现并发症,对后续的治疗增加了很大的难度[6-7]。胸腔镜下肺癌根治术是利用胸腔镜来进入患者肺部进行切除病变组织同时清除淋巴结的一种微创手术。与传统开胸手术比较,该手术的切口小,对患者机体造成的创伤小、术后的疼痛程度轻、发生并发症的几率低[8]。但是,胸腔镜手术由于视野受限、操作器械困难,所以对医师的水平要求较高,需要充分了解操作流程,才可以进行胸腔镜术。
本文研究发现,观察组患者留置引流管时间、术中出血量、住院时间和NRS评分均明显低于对照组患者(P<0.05),观察组患者手术后并发症的总发生率10.81%(4/37)低于对照组患者总发生率34.21%(13/38)(P<0.05),可见胸腔镜下肺癌根治术由于其手术的创伤小,可以减短患者住院的时间、缓解手术之后的疼痛、降低术中出血量以及减少手术以后出现并发症,从而提高术后恢复情况。与郝志鹏等[9]的研究一致。观察组患者手术时间高于对照组(P<0.05),说明了胸腔镜手术视野小、器械操作难度大。2组患者淋巴结清扫数差异无统计学意义(P>0.05),表示尽管胸腔镜下肺癌根治术的操作较复杂,但是对于淋巴结的清扫效果仍旧可以与传统开胸手术看齐。有研究表明淋巴结转移是影响患者术后生存率的主要因素[10]。本研究结果表示2组患者手术后1年、2年生存率差异均无统计学意义(P>0.05)。进一步证实了2种手术方式对淋巴结清扫效果相差不大。
血小板在生理状态下是静止的,活化的血小板会分泌细胞因子、趋化因子等一系列的炎症因子,这些炎症因子会促进血小板粘附、聚集以及血栓形成。受到损伤的血管内皮被血小板粘附后,会分泌一系列的因子如血小板源生长因子、白三烯等。这些因子可以增加以及放大血小板活化和血管内皮损伤的相互作用,从而出现“瀑布式”的凝血效应。本文研究结果表明,手术后,观察组患者PLT、PCT、PDW比对照组患者明显降低,观察组患者MPV比对照组明显升高(P<0.05),表明胸腔镜下肺癌根治术可以有效抑制血小板活化、聚集,从而防止手术后血栓的形成。与丁长明的报道的结果一致[11]。
有报道称,血流变指标与手术创伤有一定的关系[12]。血液成分与血管壁接触的时间会随着血液黏度的增加而延长,从而导致血液成分沉积,形成血栓。本研究发现手术后,观察组患者高切全血黏度、低切全血黏度、血浆黏度、血沉K值比对照组患者明显降低(P<0.05)。综合本文研究结果,我们认为胸腔镜组患者比传统开胸手术患者血液黏度低,术后出现血栓的几率低。胸腔镜下肺癌根治术对于患者创口微循环和血供的具有积极意义。与马健强等[13]报道的结果吻合。
综上所述,胸腔镜下肺癌根治术相比于传统开胸手术,对老年肺癌患者的治疗效果确切,可以明显减轻术后的疼痛,减少患者手术后出现并发症的机率,减短手术以后的恢复时间,改善凝血功能,降低术后血栓几率。

