口腔修复应用牙周整复术治疗疗效及对患者牙周指标周围龈沟液牙炎症因子和功能评分的影响
贺 鹏,段 莉
(1.广东省深圳恒生医院口腔科,广东 深圳 518102 2.广东省深圳市第二人民医院中心实验室,广东 深圳 518000)
口腔修复是临床改善牙列缺损或缺失、牙周病、牙体缺损等症状的主要方式[1]。修复体松动、破损不良、牙龈缘不协调、缺牙、牙槽嵴异常等则均是口腔修复后常见的不良事件,严重影响口腔义齿修复后美观性的问题[2]。牙周整复术则是临床解决上述问题的主要方式,其可通过对牙槽嵴及牙龈的整复,调整颈缘与牙龈的关系,改善牙槽嵴形态,从而达到稳固义齿的目的。因此,当前有研究建议在口腔修复术前实施牙周整复术以确保口腔修复效果[3],但仍需大量临床报道予以持续补充及完善。基于此,本研究采集样本并拟通过前瞻性对照研究方式,以治疗疗效、牙周指标、周围龈沟液牙炎症因子和功能评分为主要观察指标探究牙周整复术在口腔修复中的应用价值,以期为口腔修复的临床开展提供参考依据。
1 资料与方法
1.1一般资料:研究对象为2017年1月至2018年12月拟在本院口腔科接受口腔修复的患者。纳入标准:①符合口腔修复条件;②无口腔修复相关禁忌症;③充分知晓对应治疗方案的优劣势,自愿选择治疗方案,并配合研究相关调查随访;④自愿签署研究相关知情同意书。排除标准:①合并传染性疾病;②牙周整复术或口腔修复前1个月内有急慢性感染病史;③合并严重心脑血管疾病患者;④不能配合完成研究相关调查及随访工作患者;⑤妊娠期或近期有妊娠意愿女性。将符合纳入与排除标准的93例患者按非随机临床同期对照研究及患者自愿原则分观察组(口腔修复前行牙周整复术,n=41)、对照组(常规口腔修复,n=52)。研究通过医院伦理委员会审核。观察组男27例,女14例;年龄18~61岁,平均(40.22±12.61)岁;前牙个别牙错位25例、前牙粗糙不平10例、牙槽嵴缺损6例。B组前牙个别牙错位29例、前牙粗糙不平15例、牙槽嵴缺损8例。两组一般资料差异无统计学意义(P>0.05)。
1.2方法:对照组行常规口腔修复,术中先对牙冠进行常规修复,29例选取全瓷冠,12例选取金属烤瓷冠。观察组在对照组基础上开展牙周整复术,术前局部消毒麻醉,麻醉起效后使用涂有染色剂的探针标识需切除的牙龈位置,高频切除标识的牙龈,而后使用涡轮钻对牙颈缘、牙槽嵴进行修整,临床冠为修整完成的位置;而后在翻瓣作切口,使用涡轮钻清除金属烤瓷的间距3mm左右的牙槽嵴,修复根面,并完全清除牙周膜纤维,而后冲洗、复位、闭合,牙周塞制剂包括手术创面。对严重缺损的牙槽嵴可考虑牙槽嵴缺损位置放置转移的颏部骨后再人工骨-羟基磷灰石填充缝隙部分,多轻度缺损则仅需予以人口骨填塞及口腔修复膜覆盖即可。嘱患者在牙周整复术后每日漱口,确保口腔卫生,术后1周复查恢复情况;并依据恢复情况决定口腔修复时间,口腔修复方式参照对照组。其中35例选择全瓷冠修复,17例选择金属烤瓷冠修复。
1.3观察指标:①疗效:依据患牙修复、视觉及功能恢复情况将临床疗效分显效(完全修复,视觉及功能上与正常牙齿无明显差异)、有效(基本修复,视觉及功能上与正常牙齿有一定差异,但不对视觉及功能造成明显影响)、(修复效果不佳,视觉及功能上与正常牙齿存在较大差异,并影响口腔活动)三个等级;总有效率为显效、有效所占比例。②牙周指标:应用Williams牙周探针检查每颗牙齿6个位点的探针深度(PD)及牙周附着水平(AL),取均值,分别计算菌斑百分比(PLI,有菌斑牙面总数/受检牙面总数×100%)、探针出血百分率(BOP,出血位点数/受检位点数×100%)。③周围龈沟液牙炎症因子:分别于口腔修复治疗前、治疗结束后采用吸潮纸收集集患者空腹龈沟液(GCF),收集前需去除牙面菌斑、嘱患者清水漱口,收集GCF时吸潮纸条需在龈沟内停留30s,重量为吸取后试纸重量与原试纸重量的差值;将吸潮纸尖用200μL PBS缓冲液浸泡30min后离心10min收集洗脱液,-20℃保存,应用酶联免疫吸附法(ELISA)检测肿瘤坏死因子(TNF-α)、白介素-6(IL-6)、超敏-C反应蛋白(hs-CRP),ELISA试剂盒购自上海恒远生物科技有限公司。④功能评分:分别于治疗前、治疗后采用T-scan Ⅲ7.0数字咬合分析系统测试患者从下颌姿势位到牙尖交错为的咬合分离过程,选取最稳定的牙尖交错位咬合曲线,测3次取均值,分别记录咬合时间(OT)、咬合力占最大咬合力的百分比(MABF/MMF)、左右侧咬合力平衡度(BFDB);另取绿箭牌绿茶益达蓝莓味口香糖分别截呈30mm×20mm×2mm大小后叠放制成咀嚼物;嘱患者取坐位,随意咀嚼口香糖20次后将咀嚼物吐在透明自封袋内,应用圆木棍将咀嚼物压成1mm厚度的圆饼状物,在同一暗室、光源及白色背景下应用单反相机拍摄圆饼状咀嚼物的正反面,将拍摄图导入View Gum软件中计算,以右下方框Gh0 st.Dev所示数值代表口香糖各像素点色调值标准化后的标准差(SDHue)大小,SDHue越大,咀嚼物混合越不均匀,提示咀嚼效率越低。

2 结 果
2.1疗效比较:两组口腔修复疗效等级差异有统计学意义,且观察组总有效率显著高于对照组,差异有统计学意义,见表1。

表1 疗效比较n(%)
2.2牙周指标比较:治疗前,两组PD、AL、BOP、PLI差异无统计学意义(P>0.05);治疗后PD、AL、BOP、PLI均显著下降(P<0.05),且观察组PD、AL、BOP、PLI显著低于对照组,差异有统计学意义(P<0.05),见表2。
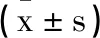
表2 牙周指标比较
2.3周围龈沟液牙炎症因子:治疗前,两组GCF牙炎症因子TNF-α、IL-6、hs-CRP差异无统计学意义(P>0.05);治疗后上述GCF牙炎症因子均显著下降(P<0.05),但观察组上述GCF牙炎症因子水平显著低于对照组,差异有统计学意义(P<0.05),见表3。
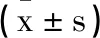
表3 周围龈沟液牙炎症因子比较
2.4功能评分比较:治疗前两组OT、MABF/MMF、BFDB、SDHue值差异无统计学意义(P>0.05);治疗后OT、BFDB、SDHue值下降(P<0.05),MABF/MMF上升(P<0.05),但观察组OT、BFDB、SDHue值低于对照组,MABF/MMF高于对照组,差异有统计学意义(P<0.05),见表4。
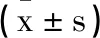
表4 功能评分比较
2.5并发症:两组治疗期间未见任意并发症发生。
3 讨 论
口腔健康问题所引起的牙周损伤不仅严重影响患者日常生活,也极大程度上影响颌面部整体美观性。口腔修复则是修复受损牙周、改善口腔健康、协调颌面部及牙齿协调失衡的重要方式[4]。但受牙槽嵴形态异常、牙错位等因素影响,临床在口腔修复过程中也会出现意外事件,并已成为影响修复效果的重要原因。而牙周整复术则能对上述问题进行改善,可为口腔修复效果提供基础,确保修复体的美观性、稳固性,在协调义齿与牙周关系上有重要价值。但牙周整复术也属有创操作,临床并未广泛开展。基于牙周整复术对口腔修复效果的有利影响,本研究依据非随机临床同期对照研究及患者自愿原则采集样本进行前瞻性对照研究。结果显示,在口腔修复前应用牙周整复术治疗的观察组总有效率显著高于对照组,提示在口腔修复基础上联合牙周整复术可进一步提升口腔修复有效率。这与昊媛媛等[5]的报道结论相似。为进一步明确牙周整复术对口腔修复的影响,本研究也对两组牙周指标、GCF牙炎症因子及功能情况进行了比较。
在牙周指标的比较上,结果显示治疗后两组PD、AL、BOP、PLI较治疗前均显著下降),且观察组PD、AL、BOP、PLI显著低于对照组。提示在口腔修复基础上联合牙周整复术对牙周指标的改善更显著。这与同时,GCF来源于龈下菌斑、细菌及宿主的各种代谢产物及血清,GCF内炎症因子水平,如TNF-α、IL-6、hs-CRP均是反映牙周局部健康的敏感指标[6]。其中TNF-α主要促进趋化因子、黏附分子及炎症介质产生,不仅启动牙周炎,也参与牙周炎的发展[7]。而IL-6可促进肝脏合成CRP,作为多功能细胞因子,还可聚集炎性细胞,活化并促进炎性介质的释放,加重牙周炎症,破坏牙周局部健康[8]。hs-CRP则是反映全身炎症状态、牙周基础治疗效果的重要指标,是机体对不利刺激所产生的急性反应蛋白。本研究显示治疗后两组GCF牙炎症因子TNF-α、IL-6、hs-CRP较治疗前均显著下降,但观察组上述GCF牙炎症因子水平显著低于对照组,提示在口腔修复前开展牙周整复术更利于牙周炎症状态的改善,于牙周局部健康、全身炎性状态的改善更有益。
在功能评分上,本研究显示治疗后两组OT、BFDB、SDHue值较治疗前均显著下降,MABF/MMF较治疗前显著上升,但观察组OT、BFDB、SDHue值低于对照组,MABF/MMF高于对照组。提示口腔修复前开展牙周整复术对咬合力、咀嚼效率的改善更为显著。分析或因牙周整复术修整后,左右侧咬点接触数目及咬合面积均衡性更佳、牙合力中心点(COF)咬合力力矩平衡点趋于中央有关。既往也有报道指出[9],牙周整复术还可改善龈缘的连贯性,从而改善口腔整体及局部完整性及协调性,这也是咬合力及咀嚼效率改善的关键。而在并发症上,两组均未见并发症发生。但牙周整复术也有一定局限性,如操作切口不宜过大,过大的手术切口可能增加牙龈萎缩风险,在术后尤其应加强口腔健康教育,指导患者正确的刷牙方式,并制定定期口腔检查计划,指导患者按摩牙龈、叩齿运动,从而降低牙龈萎缩风险。
综上所述:对进行口腔修复的患者,在口腔修复前开展牙周整复术可进一步提升口腔修复效果,对牙龈、牙周局部健康及功能的改善更显著,且不增加并发症风险。但本研究也存在一定局限性,如样本量相对较小,受随访时间影响未能对两组远期牙周健康进行观察分析,拟在下阶段研究中持续补充及完善。

