冷刀锥切术诊治高级别宫颈上皮内瘤变296 例临床分析
宋洁洁,张晓晓
(焦作市第二人民医院,河南 焦作 454000)
宫颈癌是常见的妇科恶性肿瘤,发病率逐年递增,且年轻女性发病率明显上升[1]。据报道,我国每年有12.23万名妇女罹患宫颈癌,严重威胁中国女性的健康[2]。近年来,随着宫颈癌筛查的普遍推广及筛查技术的科学应用,宫颈上皮内瘤变(CIN)的检出率逐年上升。宫颈上皮内瘤变是宫颈浸润癌的癌前病变,分为CINⅠ,CINⅡ和CINⅢ。CINⅠ为低级别宫颈上皮内瘤变(LSIL),CINⅡ和CINⅢ统称为高级别宫颈上皮内瘤变(HSIL)。绝大部分的CINⅠ可能自然消退,而20%~50%的高级别上皮内瘤变可进展为宫颈癌[3]。为了降低宫颈癌的发病率和死亡率,对于高级别上皮内瘤变应给予积极治疗。高级别上皮内瘤变的治疗方式主要是手术治疗,有宫颈电环切除术、宫颈冷刀锥切术和全子宫切除术三种。本文主要探讨宫颈冷刀锥切术在临床治疗中的意义和价值。报告如下。
1 资料与方法
1.1 一般资料
选取2016年4月—2019年4月就诊于焦作市第二人民医院,术前经电子阴道镜下宫颈活组织检查术或宫颈活组织检查术诊断为高级别上皮内瘤变(即CINⅡ和CINⅢ)的296 例患者作为研究对象,收集临床资料,包括年龄、生育史、新柏氏液基细胞学(TCT)、人乳头瘤病毒(HPV)检查、阴道镜活组织检查病理结果、锥切病理结果、术后切缘情况等,对其进行回顾性分析。患者年龄24~68 岁,其中<30 岁17 例,30~39 岁89 例,40~49 岁120 例,50~59 岁56 例,≥60 岁14 例。
1.2 纳入及排除标准
纳入标准:行冷刀锥切术;术前及术后病理结果均为病理科诊断证实;术前均经HPV分型及TCT检查;临床资料完整。排除标准:锥切方式为宫颈电环切除术或直接行全子宫切除术;术前未行HPV及TCT检查;临床资料不完整。
1.3 研究方法
采用自身对照法统计分析术前活组织检查病理结果和锥切术后病理结果,并分析绝经与否、HPV分型检测结果、宫颈病变级别、术后病理提示宫颈上皮内瘤变是否累及腺体等与宫颈锥切术后切缘阳性的相关性。
1.3.1 冷刀锥切
取膀胱截石位,麻醉成功后常规消毒,暴露宫颈,宫颈表面碘染后,用尖刀在宫颈表面碘不着色区外0.3~0.5 cm处以30~50°斜向宫颈管做锥形切除,锥底宽20~30 mm,锥高20~25 mm。1号可吸收线缝合剩余宫颈,碘伏纱布于阴道内填塞压迫宫颈创面,48 h后取出。锥切宫颈组织标记后常规送病理检查。
1.3.2 最终诊断
以术前活组织检查病理诊断及锥切术后病理诊断中病变级别最高者为最终诊断。
1.3.3 诊断标准
宫颈病变分类及分级标准参照2014版WHO宫颈癌及癌前病变组织学分类及分级。
1.4 统计学方法
采用SPSS20.0统计学软件分析收集的临床数据,计数资料以百分率(%)表示,用χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 术前和术后病理诊断结果对比
术前病理诊断结果与锥切术后病理诊断结果完全符合率为64.19%,不符合率为35.81%,其中锥切术后病理升级者占11.82%,术后病理降级者占23.99%。详见表1。
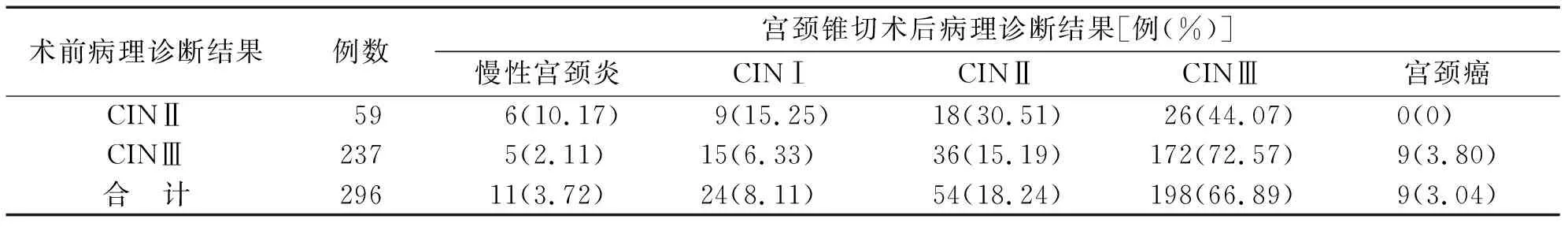
表1 术前病理诊断结果与锥切术后病理诊断结果对比
2.2 术后切缘阳性的情况
296 例高级别宫颈上皮内瘤变患者中冷刀锥切术后切缘阳性者69 例,其中术后病理诊断结果为高级别上皮内瘤变切缘阳性者53 例,宫颈早期浸润癌切缘阳性者16 例。经单因素分析显示,患者绝经与否、HPV的感染、宫颈上皮内瘤变级别及宫颈上皮腺体受累与锥切术后切缘阳性有关(P<0.05)(见表2)。

表2 296 例高级别宫颈上皮内病变患者宫颈锥切术后切缘阳性的单因素分析
3 讨 论
3.1 宫颈冷刀锥切术的临床意义及价值
通过及时的人为干预和处理可以降低宫颈癌的患病率和死亡率[4]。宫颈癌的发生发展过程即是宫颈上皮内瘤变的发生、发展、消退及转归过程。在此过程中,高级别上皮内瘤变发展成为宫颈癌的风险相对较高。因此,积极治疗高级别上皮内瘤变已成为预防宫颈癌发生的核心所在[5]。近年来,随着宫颈癌筛查的普遍推广以及三阶梯技术的科学应用,阴道镜下宫颈活组织检查已成为诊断宫颈上皮内瘤变的一种简单有效的诊断方法。但据报道[6],经阴道镜下宫颈活组织检查后病理诊断结果与宫颈锥切术后的病理诊断结果符合率为40.7%。说明在诊治高级别宫颈上皮内瘤变中宫颈锥切术具有重要作用。另有研究表明[7],电子阴道镜下宫颈活组织检查的病理诊断结果与冷刀锥切术后的病理结果符合率为43.4%~74.7%。本研究对比术前与术后的病理诊断结果,发现符合率为64.19%,不符合率为35.81%,锥切术后宫颈癌9 例,占3.80%。推测可能是因为宫颈上皮内瘤变为多中心的病变,即不同部位可有不同级别的病变,阴道镜下宫颈活组织检查主要是在可见病变部位进行取材,故取材的范围及深度是有局限性的,无法准确判断病变的程度以及有无浸润,特别是内生型病变或绝经后宫颈萎缩的患者。本研究结果显示锥切术后病理升级者占11.82%,而病理降级者占23.99%,故对于阴道镜下宫颈活组织检查病理结果显示高级别病变者,需先行宫颈锥切术排除宫颈浸润癌,以免出现因诊断级别过低,使部分宫颈癌患者被遗漏,从而延误治疗。另外,张伟等[8]认为宫颈颈锥切术采用冷刀切除,对切缘组织不会造成影响,可提高病理诊断准确性,保证病变组织被完全切除,降低复发率。唐晓容等[9]提出:宫颈锥切术治疗宫颈上皮内瘤变患者,可有效降低术后并发症发生率和术后复发率。
3.2 切缘阳性的相关分析
本研究显示,296 例患者冷刀锥切术后切缘阳性占23.3%。一项纳入97个研究结果的Meta分析表明,44 446 例行宫颈锥切术的患者,术后切缘阳性占23.1%,而其中冷刀锥切术后切缘阳性发生率为20.2%[10]。疾病的复发及进展与术后切缘阳性密切相关[11]。据研究锥切深度超过18~20 mm,可避免95%的切缘阳性发生[12]。本研究患者的锥切深度均超过18 mm。由此可见引起切缘阳性发生的因素不仅仅是锥切深度,还有其他因素[13]。经纳入的临床资料分析,绝经、HPV感染、CIN病变级别以及宫颈上皮腺体是否受累与锥切 术后切缘阳性有相关性(P<0.05)。Kim等[14]对287 例高级别上皮内瘤变患者冷刀锥切术后2年内随访显示,持续感染HR-HPV的患者有17 例复发,而HR-HPV多重感染及持续感染是锥切术后疾病复发及进展的高危因素[15]。1 359 例行宫颈锥切术后的研究发现绝经后切缘阳性的风险性相应增加[16]。可能是因为绝经后宫颈转化区向宫颈管内移行,增加了将病灶从转化区内完全切除的手术难度,从而导致术后切缘阳性[8]。有文献[17]报道病变累及腺体是标本切缘阳性的危险因素,但不是疾病复发及病情进展的危险因素。
综上所述,冷刀锥切术在高级别上皮内瘤变诊治中具有重要意义和价值。绝经、HPV感染、CIN病变级别是术后切缘阳性的危险因素,也是术后复发及病变进展的危险因素,术前应予以重视,术后应定期复查。

