康复新液治疗中毒性表皮坏死松解型药疹17例临床分析
李刚刚,赵文伟
(1.陕西省铜川市人民医院,陕西铜川721031;2.西安交通大学医学院第二附属医院,陕西西安710004)
中毒性表皮坏死松解型药疹(Drug-induced toxic epidermal necrolysis,TEN),又称大疱性表皮松解型药疹(Drug-induced bullosa epidermolysis)。其为重症药疹,起病急,部分患者皮损在发病之初可为其他类型,迅速发展为弥漫性紫红色或者暗红色斑片,并迅速波及全身,红斑处出现大小不等的松弛型水疱,尼氏征阳性。常累及口、眼、呼吸道、胃肠道黏膜,可因肝肾衰竭、电解质紊乱、继发感染等导致死亡,病情凶险。局部治疗为消炎、收敛、预防感染[1]。康复新液有抗炎抑菌、促进创面迅速愈合[2]、保护创面新生上皮、消肿、减轻炎性创面疼痛作用[3]。但应用于TEN的治疗尚未报道。本研究在内科治疗方案相同的基础上,联合口服及外用康复新液口服治疗TEN患者17例,取得较好疗效,现报道如下。
1 资料与方法
1.1 一般资料
1.1.1 临床资料 收集2014年11月—2018年12月在铜川市人民医院皮肤科收治的中毒性表皮坏死松解型药疹患者17例,其中女11例,男6例,年龄(32.6±11.0)岁。上述患者发病前均有明确的服用药物史,其中服用卡马西平6例、头孢类抗生素3例、解热镇痛药3例(其主要成分是乙酰氨基酚、阿司匹林)、别嘌呤醇2例、磺胺甲恶唑1例、丙戊酸钠l例、中草药1例(具体成分不详)。
1.1.2 临床表现 潜伏期1 h~13 d,其中首次用药后过敏患者11例,潜伏期为2~13 d,平均(455±3.95)d,再次用药后过敏患者6例,潜伏期1~22 h,平均(8.83±7.76)h。大部分患者(14例)首发症状为不同程度发热,体温37.8℃~41.2℃,伴畏寒,其余患者伴有不同程度咽部不适、上腹不适、纳差、恶心、呕吐、乏力等症状。上述症状后,逐渐出现颜面、睑结膜、口腔黏膜、躯干近端大小不等之水肿性红斑,部分融合,红斑中央逐渐出现水疱及不典型靶形损害,伴瘙痒,皮损逐渐蔓延至四肢及手足,轻搓皮损可出现表皮分离,皮损处可有触痛。颜面、口唇水肿,眼结膜充血并有分泌物,见图1。
1.1.3 实验室检查 血常规检查提示白细胞计数降低3例,白细胞总数升高或中性粒细胞数升高12例,单核细胞升高2例,嗜酸性粒细胞计数升高5例。肝功检查谷氨酸转氨酶、天冬氨酸转氨酶升高8例,乳酸脱氢酶、肌酸激酶同工酶升高6例。肾功检查尿素氮、肌酐升高1例。
本研究通过铜川市人民医院伦理委员会审批,入选患者本人及代理人均知情同意。
1.2 纳入标准及排除标准 纳入标准:①符合中毒性表皮坏死松解型药疹的诊断标准[4];②治疗前未外用其他药物;③入院后24 h病情加重。
排除标准:①在本院治疗前外用过其他药物;②不能完成治疗观察者;③中途改用其他治疗方法者;④不能配合随访者;⑤妊娠或哺乳期妇女。
1.3 方法
1.3.1 治疗方案 患者在治疗期间给予康复新液(国药准字Z53020054,昆明赛诺制药股份有限公司)用8层纱布浸湿后外敷皮肤及口鼻及会阴黏膜破损处皮损每次15 min,平均8 h外敷1次,3次/d,并使用康复新液10 mL口服3次/d。每例患者均甲泼尼龙静脉滴注(激素静脉冲击效不佳者静脉输注大剂量丙种球蛋白)、纠正水电解质紊乱、维持酸碱平衡、保肝、营养支持、抗感染等治疗,眼部滴用妥布霉素地塞米松滴眼液。
1.3.2 疗效观察指标及判定标准[5]在治疗第5天后进行疗效评估,经治疗患者皮损原皮损面积消退达30%以上,干燥、结痂,为治疗有效;原皮损消退不足30%,并且新皮疹不断出现、死亡、转院为治疗无效,换用其他外用药物治疗方案的病例退出本研究。为避免对患者病情判断误差,由科室1位主任医师进行判定。在观察患者治疗过程中须记录患者治疗中的不良反应、治疗时间。在患者治疗前,治疗中及治疗停止后分别进行评判。
1.4 安全性评价 治疗过程中患者未出现局部、胃肠道及系统严重不良反应。
2 结果
17例患者中,12例患者使用甲泼尼龙冲击治疗,起始剂量为1 mg/(kg·d),至无新发皮损及原皮损开始消退,颜色变暗红时减少激素用量,连用5 d,最早在冲击治疗开始后次日,最迟至第5天时糜烂面开始干涸,皮损面积不再扩大或者无新发皮损出现;3例患者使用上述冲击疗法3 d皮损不能得到控制,联用大剂量静脉注射人免疫球蛋白(IVIG)冲击治疗,剂量为0.4 g/(kg·d),疗程5 d,皮损面积不再扩大或无新发皮损出现;另外2例患者激素冲击及IVIG冲击治疗结束后5 d皮损仍无好转,加用甲氨蝶呤(MTX)20 mg静脉滴注1次后,次日皮肤红肿明显消退。11例发热患者在使用激素后2 d内体温恢复正常,2例3 d后体温降至正常范围,1例使用IVIG后次日体温恢复正常。血细胞成分异常均在激素治疗后7~10 d恢复正常。肝肾功异常者2周时复查恢复至正常范围。本文中患者治愈率为88.2%,均住院时间为(14.88±3.22)d。见图 2。
3 讨论

图1 治疗前患者皮损
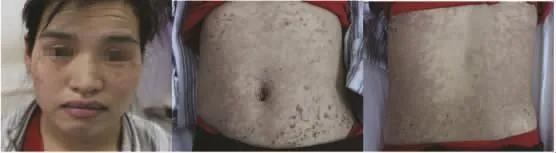
图2 治疗2周患者皮损
TEN被认为是一种迟发型药物过敏反应,导致该病的高危药物包括磺胺类抗生素、抗癫痫、非甾体类药物等,除了传统药物、草药和新的生物制剂也可诱发。该病起病急,早期明确诊断和积极有效的处理对预后有决定性作用。系统治疗以糖皮质激素及人免疫球蛋白的使用为主[5],同时要注意护理及外用药物治疗,皮损、糜烂处用药采取暴露干燥及湿敷交替的治疗[6]。既往外用3%硼酸溶液、0.1%乳酸依沙吖啶溶液有清除渗出物和抗菌的作用[7],但存在引起大面积外敷有中毒危险及对皮肤衣物的着色不良反应,且无促进皮损生长的作用。
美洲大蠊首载于《神农本草经》其“味咸、寒,生川泽,治血癖症坚、寒热,破积聚,喉咽痹,内寒无子”,为传统药用昆虫,康复新液是美洲大蠊经乙醇提取后制成,其含18种以上氨基酸、肽类、多元醇类、多种促生长因子、黏糖氨酸、黏氨酸及黏糖蛋白等多种生物活性物质,有养阴生肌,通利血脉的功效。现代药理学研究证明康复新液内服、外用有促进创面愈合、修复黏膜损伤、抗炎、镇痛、消肿、镇痛、抑制渗出、抗菌作用、增强免疫功能、抗过敏等作用[8-9]。
吴明明等[10]经临床对比研究证实康复新液不但有抗炎抑菌之功效,可使皮损的脓性分泌物迅速减少,皮损处散发的异味减轻,能减少抗生素的使用。另外其还有使创面迅速愈合、调节免疫功效,能促进糜烂面快速愈合,缩短病程,且无不良反应。杨胜群等[11]通过在小鼠烫伤模型外用康复新液的主要成分,实验表明其对鼠创面愈合有明显的促进作用,作用机制可能与早期促进转化生长因子(TGF)-β1的释放及后期抑制TGF-β1的释放有关,其既能促进修复又能抑制瘢痕形成,另外抑制炎性因子白细胞介素(IL)-6的释放,发挥抗炎作用。曾娟妮等[12]在将美洲大蠊提取液治疗慢性难愈合创面模型大鼠的对比实验中表明:美洲大蠊提取液在创面的肉芽生长期能诱导内源性血管内皮生长因子(VEGF)基因(VEGFmRNA)表达,促进细胞外基质(ECM)形成,并减少效应性T细胞在局部组织的蓄积作用,促进创面血液循坏、增强创面免疫力,从而达到促进创面修复、抑制瘢痕生长的作用。
TEN导致患者出现口腔黏膜糜烂,导致患者疼痛、进食困难,营养元素、水电解质摄入困难,加之皮损水分丢失患者易出现能量摄入不足、水电解质紊乱。肖雷等[13]联合使用康复新液治疗小儿疱疹性口腔炎的对比观察中证实:康复新液口服利用高,能促进口腔疱疹消退、促进痊愈方面优于对照组。作用机制可能康复新液中钛类成分刺激干扰素(IFN)、IL等体液活性因子及黏糖氨酸,从而加强机体巨噬细胞的吞噬功能有关,达到改善局部营养及血供,促进糜烂、溃疡坏死组织自行脱落及溃疡愈合的作用。康复新液能降低炎性因子对口腔黏膜的损害,还有止痛作用。且安全性高。谭巧云等[14]研究表明:美洲大蠊提取物能降低口腔溃疡病灶中CD3+、CD4+细胞数,升高而 CD8+细胞数,纠正免疫紊乱,升高IL-2以促进T细胞增殖,调节免疫功能、调控组织修复过程,有利于溃疡愈合。
TEN为重症药疹疾病的打击可导致患者出现消化道黏膜损伤。施彦卿等[15]在一项对比研究中发现:联合使用康复新液组的消化性溃疡治疗有效率高于对照组,证实康复新液中的氨基酸、多元醇类和肽类活性物质,有消痛、抑制疾病相关炎性因子,有助于促进疾病恢复,亦能有效增加胃黏膜中氨基己糖、前列腺素E2含量,从而促进创面愈合。
综上所述,康复新液能促进皮肤及黏膜损伤修复,减轻疼痛,加快愈合,还能修复应激导致的胃黏膜损伤,本组患者住院天数治愈率较目前文献报道时间短[11-12],因此康复新液可促进康复。其在治疗TEN中可能有显著疗效及较高安全性。但限于TEN是临床少见疾病,目前难以进行大样本、双盲对照研究,有待于更多临床资料的支持。

