TURBT术前髂内动脉灌注吉西他滨和卡铂治疗T2、T3期肌层浸润性膀胱癌的疗效观察
王 军 邓治林 张 鹏 贺 庆
膀胱癌(BC)是泌尿外科常见的发生在膀胱黏膜上的恶性肿瘤,肌层浸润性膀胱癌(MIBC)发病率较高,约占BC发病率的30%[1],开放式根治性膀胱切除同时行盆腔淋巴结清扫术是MIBC患者有效治疗方法,但该术式存在创伤较大、并发症较多以及预后不良等诸多问题[2]。经尿道膀胱肿瘤电切术(TURBT)作为1种微创手术,可全层切除MIBC的膀胱壁[3];且随着保留膀胱手术联合放化疗综合治疗方案在MIBC患者中的应用逐步广泛,有研究证实TURBT联合髂内动脉介入化疗、膀胱灌注化疗可在治疗BC患者的同时完全保留膀胱[4]。但现阶段临床有关TURBT术联合髂内动脉灌注化疗对于T2、T3期MIBC患者的治疗效果仍存在一定争议,为此,本研究以入选的100例T2、T3期MIBC患者为对象,分别为患者实施TURBT术前髂内动脉灌注吉西他滨和卡铂治疗和TURBT术治疗,展开临床前瞻性研究,具体结果现报告如下。
1 资料与方法
1.1 一般资料
病例源于2016年6月至2017年9月本院收治的MIBC患者。①入选标准:入院经泌尿系B超检查以及膀胱镜病理活检确诊为MIBC;均为初发肿瘤,TNM分期T2~3N0M0;肿瘤直径≥2 cm;术前经腹部彩超、胸部X线片以及盆腔CT等检查明确无远处转移;患者及其家属知晓本研究内容和目的,签署书面知情同意书。②排除标准:存在凝血功能障碍;存在高血压、糖尿病等基础疾病;存在尿道狭窄或有TURBT术禁忌症。参照纳入及排除标准最终纳入100例MIBC患者,按照就诊顺序编号随机分为单一组(n=50)、联合组(n=50)。单一组男性28例,女性22例,年龄36~68岁,平均年龄(49.06±3.06)岁,肿瘤直径2~6 cm,平均直径(4.02±1.05)cm,病灶数量:单发、多发各31例、19例,临床分期:T2期、T3期各32例、18例;联合组男性29例,女性21例,年龄37~67岁,平均年龄(48.97±3.04)岁,肿瘤直径2~6 cm,平均直径(4.09±1.02)cm,病灶数量:单发、多发各30例、20例,临床分期:T2期、T3期各30例、20例。两组上述基线资料比较差异无统计学意义(P>0.05),有可比性。
1.2 研究方法
入组患者麻醉方法和手术操作均由同一组外科医师完成。①单一组:TURBT术治疗[5],应用A22201A型等离子电切镜(日本奥林巴斯公司生产),输出功率:电切300 W、电凝功率80 W,取患者截石位,尿道电切镜经尿道进入膀胱后,仔细观察病灶大小以及位置和数目,明确肿瘤位置后,电切镜切除深度以彻底切除肿瘤基底部为准,在基底部采用电灼创面止血,术后采用大量生理盐水对膀胱进行反复冲洗。②联合组:TURBT术以及术前髂内动脉灌注吉西他滨和卡铂治疗,术前为患者进行髂内动脉灌注吉西他滨和卡铂治疗,术前1周经患者皮股动脉穿刺插管,置入双侧髂内动脉,将1 000 mg/m2吉西他滨+300 mg/m2卡铂注入,根据肿瘤位置以及肿瘤的大小调整患者的化疗用药剂量,选择栓塞肿瘤的滋养动脉,栓塞后予以患者水化等处理。术后两组患者均参照《中国泌尿外科疾病诊断治疗指南(2014版)》有关意见,每次应用30 mg盐酸吡柔比星行规律的膀胱灌注,同时在膀胱内保留30 min,1次/周,8次后更改为1次/月,持续做10次。
1.3 观察指标
单一组、联合组临床疗效比较,依据WHO实体瘤疗效评价标准[6],分为完全缓解(CR)(已知病灶消失且至少保持四周)、部分缓解(PR)(肿瘤上下径及前后径乘积之和减少50%,持续4周以上)、稳定(SD)(其它病灶归为SD)、疾病进展(PD)(双径乘积之和增加25%或出现新病灶),总有效率=(CR+PR)/总例数×100%。治疗前后两组肿瘤大小及预后存活质量比较,B超检查两组治疗前后肿瘤直径大小,应用SF-36评分评估两组患者的生活质量,SF-36评分满分150分,评分越高预示患者生活质量越好。两组并发症及随访复发率比较,并发症包含恶心呕吐、肝肾功能异常、血常规异常等,复发判断:首次切除后4~5个月内膀胱内肿瘤复发,随访两组术后1年复发率。两组随访生存率比较,术后2年通过电话或上门形式随访两组患者总生存时间和无进展生存时间。
1.4 统计学处理

2 结果
2.1 单一组、联合组临床疗效比较
联合组治疗的总有效率明显高于单一组,差异有统计学意义(P<0.05),见表1。
2.2 治疗前后两组肿瘤大小及SF-36评分变化
治疗前单一组、联合组肿瘤直径、SF-36评分相比较差异无统计学意义(P>0.05);与治疗前相比较,治疗后两组肿瘤直径明显减小、SF-36评分明显升高,且联合组明显小、高于单一组,差异显著(P<0.05),见表2。
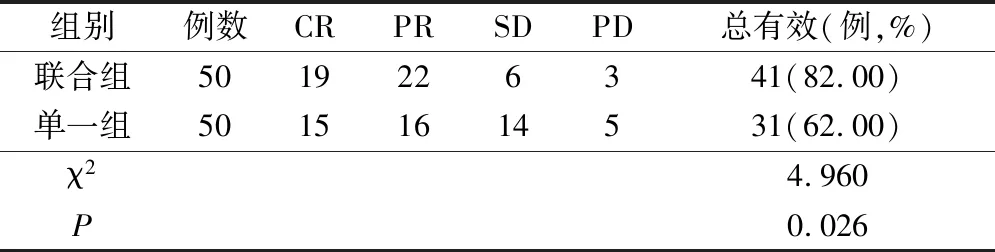
表1 两组疗效比较/例

表2 治疗前后两组肿瘤大小及SF-36评分变化
2.3 两组并发症及随访复发率比较
单一组、联合组并发症总发生率相比较差异无统计学意义(P>0.05),但联合组术后1年随访复发率明显低于单一组(P<0.05),见表3。
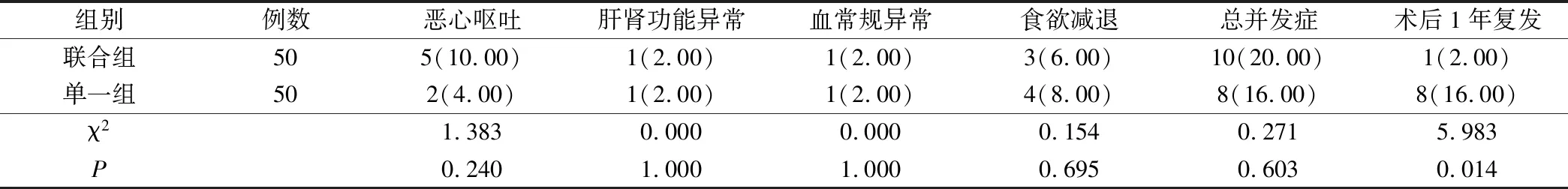
表3 两组并发症及随访复发率比较(例,%)
2.4 两组随访生存情况比较
联合组术后2年无进展生存率明显高于单一组,平均无进展生存时间明显长于单一组(P<0.05),见图1,两组术后2年总生存时间和总生存率相比较差异不显著(P>0.05),见表4。
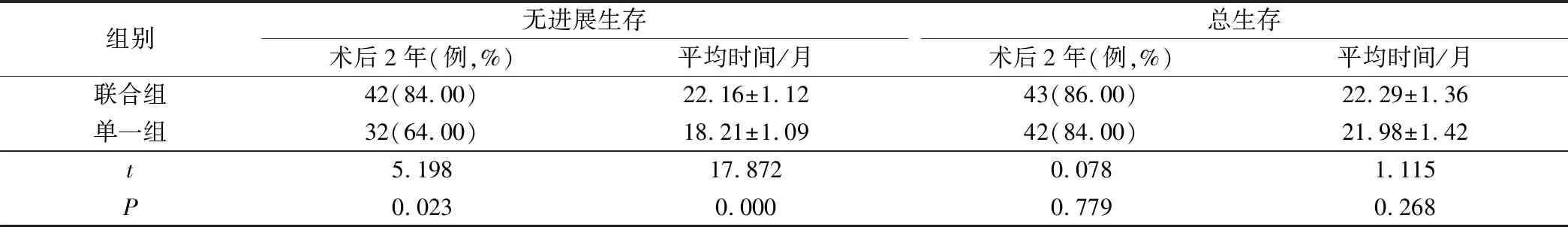
表4 两组随访生存情况比较
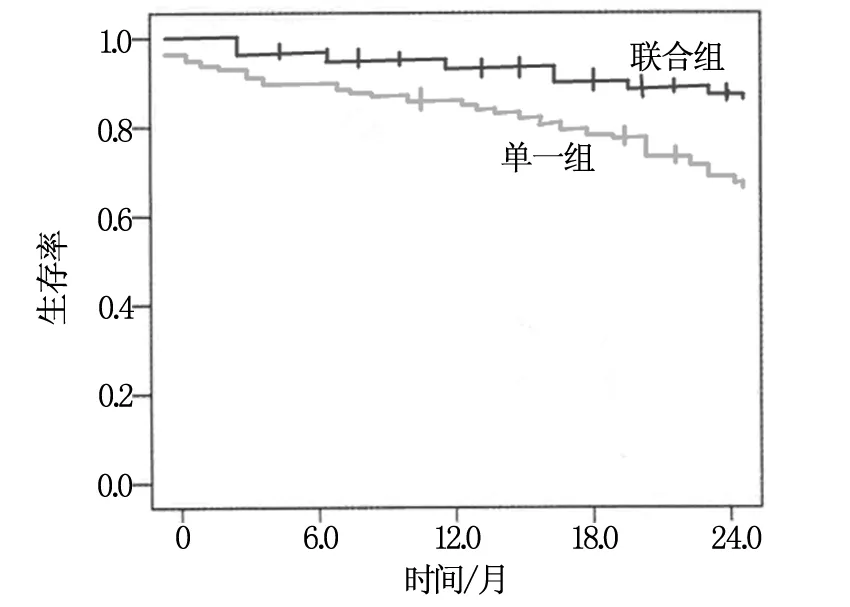
图1 两组无进展生存曲线
3 讨论
全球每年约有43万新增BC患者,2014年泌尿外科疾病诊断与治疗指南显示我国男性BC发病率位居第七位,而女性则在10位以后,BC是泌尿系统最为常见的恶性肿瘤,患者初次就诊约有30%诊断为MIBC[7],近年来MIBC发病率有逐年增长趋势,MIBC有恶性程度高以及复发转移率高等特点,2016 版欧洲泌尿外科协会(EUA)、2016版美国国家综合癌症网络(NCCN)指南均认为根治性膀胱全切除术联合盆腔淋巴结清扫是MIBC患者的标准治疗方案[8],但该手术创伤大、出血量多、术后并发症多,并且相关研究证实治疗后仍有50%患者出现转移,严重影响了患者的术后生活质量[9]。研究证实,MIBC有低分化、易复发和淋巴结转移率较高等生物学特性,单纯TURBT术、膀胱部分切除术以及全身放化疗的治疗效果均不佳[10],近年来有学者研究证实综合保留膀胱的手术结合化疗、放疗方案在降低患者的复发率、提高生存率方面取得了一定的进展,例如刘卫华等[11]学者的研究证实,保留膀胱术结合髂内动脉灌注化疗治疗MIBC患者的效果较好;王震霆等[12]研究则证实TURBt术前髂内动脉化疗栓塞治疗可降低T2~T3期MIBC患者术后2年随访复发率;国外研究也证实了保留膀胱术结合术前化疗能有效提高BC患者的临床治疗效果[13]。
虽国内外有关保留膀胱术结合术前放疗方案治疗MIBC患者的研究不少,但对TURBT术前髂内动脉灌注吉西他滨和卡铂治疗T2、T3期MIBC患者的疗效及预后情况尚未完全明确。本次研究结果显示,联合组治疗的总有效率明显高于单一组,并且治疗后联合组肿瘤直径较单一组明显小、SF-36评分较单一组明显高,两组并发症总发生率相较差异无统计学意义,但联合组术后1年随访复发率明显低于单一组,提示TURBT术前髂内动脉灌注吉西他滨和卡铂治疗T2、T3期MIBC患者的临床疗效明显优于单纯TURBT术的,联合方案在改善患者生活质量、降低近期复发率方面的积极作用也更明显;以往研究证实TURBT术虽是保留MIBC患者膀胱功能的有效术式,但单纯TURBT术切除病灶还不够彻底,易引发肿瘤转移以及膀胱穿孔等,这也是造成单纯TURBT术后MIBC患者复发率高的主要原因[14-15];而TURBT术前结合髂内动脉灌注吉西他滨和卡铂治疗T2、T3期MIBC患者,之所以能够发挥提高临床疗效、改善预后等方面的明显作用,是因为术前髂内动脉灌注吉西他滨和卡铂治疗可发挥诸多积极作用,如可降低患者术前肿瘤分期,使不少无法行手术治疗的患者实现手术切除[16],并且术前结合化疗药物治疗可有效消除患者体位转移灶、减少远处转移机会,在增加患者无进展生存率方面积极作用明显[17],而本次研究结果也证实联合组术后2年无进展生存率明显高于单一组,平均无进展生存时间明显长于单一组;此外联合方案能够彻底清除原位癌或膀胱组织残留的癌灶,可有效降低患者的复发率[18],并且TURBT术结合术前髂内动脉灌注吉西他滨和卡铂治疗,有助于术前了解患者的肿瘤组织对化疗药物的敏感性,利于术后辅助化疗方案的制定,对改善患者预后生活质量以及生存率有积极作用[19-20]。
基于以上分析,本次研究初步证实了TURBT术结合术前髂内动脉灌注吉西他滨和卡铂治疗T2、T3期MIBC患者有明确的临床效果,表现为联合方案能够明显提高患者疗效、降低复发率、改善生活质量以及提高无进展生存率。但本研究同时存在随访时间较短、样本数较少等不足,未来有待进一步开展大样本多中心的研究。

