结直肠癌术后良性吻合口狭窄的成因及治疗进展
王玉柳明 王贵玉
近年来,结直肠癌(colorectal cancer,CRC)的发病率和死亡率逐年攀升,成为威胁国民健康的重大疾病[1]。根据最新癌症统计数据,我国城市和农村人口中结直肠癌的发病率分别位居恶性肿瘤发病率的第三位和第四位。根治性切除手术是结直肠癌的首选治疗方式,但术后可能会出现吻合口漏、吻合口狭窄、腹腔感染等多种并发症。充分了解结直肠外科术后并发症的成因及治疗,及早预防和处理是围术期的重要工作。区别于结直肠癌术后吻合口肿瘤复发引起的恶性狭窄,结直肠癌术后吻合口良性狭窄(postoperative benign anastomotic stricture,PO-BAS)属术后常见并发症之一。本文将从定义、病因、分类、治疗及新进展等角度分别予以介绍。
一、定义
目前,结直肠癌术后良性吻合口狭窄的定义尚存争议,笔者结合文献报道总结为以下三种:(1)结直肠癌术后出现吻合口处肠壁增厚、瘢痕狭窄段长度超过1 cm,直径为12 mm的结肠镜不能通过的吻合口定义为吻合口狭窄;(2)不论是否可以通过结肠镜,只要患者出现排便不畅、便频、排便时腹部胀痛甚至急性闭袢性肠梗阻等临床症状且肛门指诊发现吻合口有狭窄迹象者应定义为吻合口狭窄;(3)通过肛门指诊发现吻合口有狭窄迹象,结肠镜、经肛门下消化道造影和直肠磁共振检查等影像学检查提示吻合口处狭窄者应定义为吻合口狭窄[2-4]。综合以上定义来看,结直肠癌术后良性吻合口狭窄的诊断或可归纳为以下两种情况:(1)早期狭窄未引起明确临床症状时,通过指诊、内镜检查、影像学检查等手段综合评估,明确有吻合口处良性狭窄病变者应按照吻合口狭窄给予对应处理;(2)严重狭窄引起便频、排便困难、肠梗阻等临床症状时,影像学检查和指诊一般都会有阳性发现。此时,无论直径12 mm结肠镜是否可以通过,均应定义为吻合口狭窄,给予对应处理。
二、病因
根据不同的定义,结直肠癌术后良性吻合口狭窄的发生率为3%~30%不等[3-5]。临床表现如前文所述常引起排便困难或便频(梗阻症状或刺激症状),严重者可致肠梗阻、便失禁[2-5]。综合文献报道来看,已经证实导致良性吻合口狭窄的风险因素可以归纳为三类:(1)术前因素。如术前放疗、新辅助化疗、炎症性肠病、个人史等;(2)术中因素。如消化道重建时吻合方式选择不当、吻合后肠管区段血运不佳(如高位直肠癌手术左结肠动脉未保留等)、吻合口位置过低(低位、超低位直肠癌保肛手术)等;(3)术后因素。如术后早期并发症(尤其是严重的吻合口漏)的发生和预防性造口患者扩肛治疗不及时等[3,6-8]。可见,围术期的诸多因素均会导致术后良性吻合口狭窄的发生。一方面,我们应当开展更多的临床研究来全面评估术后吻合口狭窄的风险因素;另一方面,我们应当对吻合口狭窄的预防予以足够重视,围术期尽早、有针对性地进行预防,如低位直肠癌保肛手术预防性造口者应给予适当的扩肛治疗、术中注意肠管血运及吻合方式、术后吻合口漏患者及时及早处理等。
三、分类
良性吻合口狭窄可以按照成因不同,大致分为三类:(1)膜性狭窄。对于低位或超低位直肠癌保肛手术预防性回肠造口的患者,术后主要会发生膜性狭窄。其发生率一般为20%~30%。这是由于直肠长期没有粪便通过,吻合口处形成膜状的部分或完全性狭窄[3];(2)管状狭窄。吻合方式、肠管血运不佳等诸多因素可能导致患者术后出现吻合口漏。部分患者术后发生吻合口漏、吻合口感染后,由于局部瘢痕增生常导致管状狭窄[3,6];(3)弥漫性狭窄。若吻合口漏较为严重,伴发直肠周围感染,则容易出现弥漫性狭窄。此外,术后放疗也容易导致吻合口处弥漫性狭窄,表现为吻合口及其上方和下方的直肠局部僵硬,界限不清[3]。
四、治疗
良性吻合口狭窄的治疗包括手指扩张、球囊扩张、狭窄切除术和经腹手术等,这些治疗手段并非是相互孤立的,吻合口狭窄的不同治疗手段之间是一个渐进的过程。(1)膜性狭窄患者和位置较低较窄的管状狭窄患者可以先试用手指扩张法。该方法简单、安全、价廉且可以反复进行,但对严重狭窄效果不佳,且仅限于距离肛门较近的狭窄[2-3];(2)内镜下球囊扩张法(图1)。具有微创、可以反复进行的优势,适用于直肠指诊手指不能到达的狭窄或手指扩张效果不佳者。该法是目前常用的方法,但仅限于上下宽度比较小的膜性和管状狭窄。如果单次扩张效果不佳,需反复进行结肠镜下操作,不具备持续扩张缓解的效果[4];(3)狭窄切除术。对于狭窄位置较低,宽度为1 cm左右,上下界限清楚者可行经肛切除狭窄或十字切开狭窄瘢痕的手术。术后注意要定期经肛手指扩张,防止再狭窄[3]。对于手指扩张和球囊扩张无效的患者可以试用此法。该方法的优点为对低位狭窄疗效确切,成功率高。但狭窄切除术也存在创伤较大、费用较高的问题,并且无法反复进行。此外,术后出血、感染等风险亦不可避免;(4)经腹手术。对于其他治疗方法无效的弥漫性狭窄或管状狭窄较长者,如吻合口狭窄严重影响患者的排便功能和生活质量,可考虑经腹手术切除狭窄段。此外,如果患者的盆腔及狭窄肠段周围瘢痕化明显,难以分离,或患者全身情况难以耐受较大手术,或怀疑其他部位已有转移的患者,可以仅进行简单的近端肠造口手术,解决排便问题[2-3,6]。经腹手术是在其他治疗方式无效且症状严重的情况下才进行的,往往手术复杂、难度高且术后并发症多[3]。笔者将上述治疗过程按照适用范围、优势、不足三方面总结为表1。
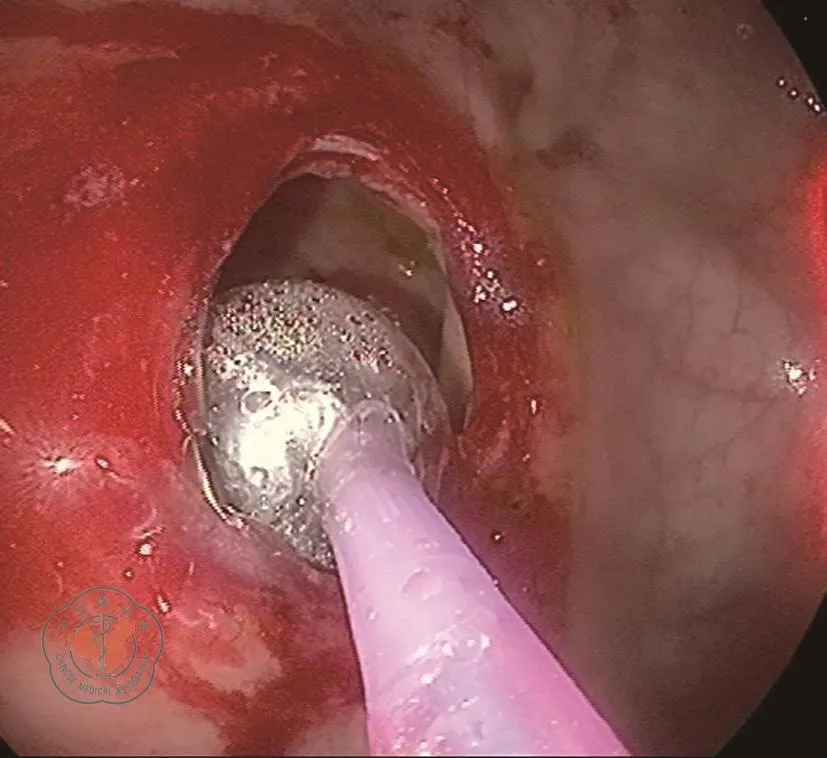
图1 内镜下球囊扩张术示意图

表1 结直肠癌术后吻合口良性狭窄的治疗方式比较
五、治疗新进展
近年来,随着外科理念和技术的进步,针对良性吻合口狭窄的干预手段也在逐渐增多。笔者结合自身经验及近年来的文献报道总结为以下三类。(1)自膨式金属支架。自膨式金属支架已在肠梗阻的治疗中得到应用,笔者所在团队进行的一项临床研究表明自膨式金属支架可用于急性癌性肠梗阻的急诊减压,持续支撑肠管的效果好,便于调整患者状态后择期手术[9]。目前已有支架应用于吻合口狭窄治疗的研究,相比于球囊扩张,支架可以持续支撑狭窄段,成功率更高。但也具有费用较高、支架移位、局部穿孔的风险和缺陷[10-11];(2)狭窄段环周切除吻合术。相当于经肛狭窄切除术的变种,是将吻合器痔上黏膜环切术技术应用于环形切除狭窄段组织,并环周吻合。相比于传统的经肛狭窄段切除或十字切开,效果更加确切。但该方法仅限于狭窄段较短、上下界限清晰且狭窄程度尚可容纳吻合器通过者[3];(3)内镜下环形电切术。如前文所述,吻合口良性狭窄的内镜下治疗具备微创优势。除球囊扩张和自膨式金属支架置入外,可于内镜下以超声探头探明狭窄段及瘢痕组织情况后,镜下采用环周放射状切口电切狭窄段瘢痕组织,之后再辅以球囊扩张[4,12]。此法适用于单纯球囊扩张无效但狭窄段位置较高,经肛手术困难、经腹手术又创伤巨大的情况,可以微创手术解决吻合口狭窄问题。但此方法由于是内镜下操作,需要进行完善的术前检查,依赖于有经验的内镜医师操作,且存在出血、穿孔和感染等风险。此外,上述治疗方案提出时间尚短,需要更多的循证医学证据予以支持。
综上所述,结直肠癌术后良性吻合口狭窄是结直肠癌术后常见并发症之一。根据其病因,可以通过围术期的及时干预来提前预防发生。一旦发现吻合口狭窄,应当早期处理,治疗方法上应由简到难,由微创、无创到有创。当传统方法治疗困难或不是最佳选择时,可在技术条件允许、患者知情同意的前提下尝试新的治疗方案。当然,我们需要开展更多的相关临床研究来不断开发更加微创、便捷的良性吻合口狭窄治疗方案,并通过多中心的大样本研究来提供循证医学证据。

