非酒精性脂肪性肝病患者病情进展与T细胞水平的相关性研究
李 阳, 杜志祥, 王牧婷, 刘璐阳, 肖 丽, 窦宇明, 庞晓鹰
(江苏省泰州市人民医院 肝病科, 江苏 泰州, 225300)
非酒精性脂肪性肝病(NAFLD)是指排除酒精和其他明确的肝损伤因素所致的肝细胞内脂肪过度沉积为主要特征的临床病理综合征,患者合并糖尿病、高脂血症的比例较高。NAFLD患者的诊断需要排除既往有过量饮酒史,但NAFLD患者与酒精性肝病(ALD)患者的肝脏病理形态无显著差异, NAFLD患者病情常依据肝脏病理改变进行评定,最轻的为单纯性脂肪性肝病,而最重的为脂肪性肝硬化[1-2]。回顾性风险预测模型[3-4]证实,不良的生活方式如酗酒、摄入过多的糖分和脂肪等均是导致NAFLD发病的危险因素。
临床上诊断NAFLD首先依据病理染色后证实弥漫性肝细胞脂肪变性,超声检查提示肝脏脂肪变性,并需要排除其他因素如酒精、病毒感染等[5]。NAFLD起病隐匿,多于患者体检后证实肝功能相关指标异常或影像学检查显示肝脂肪变性而疑似为NAFLD, 而目前尚无能够有效评估患者肝脂肪变性以及纤维化程度的指标[6-7]。有关肝细胞癌的研究[8]发现,辅助性T细胞17(Th17)与调节性T细胞(Treg)的比值(Th17/Treg)失衡参与了肝细胞损伤的过程。本研究比较不同病理类型NAFLD患者外周血中Th17、Treg及相关细胞因子水平,分析Th17、Treg水平与NAFLD患者病情严重程度的相关性,现报告如下。
1 资料与方法
1.1 一般资料
随机抽取本院2016年1月—2019年1月非酒精性脂肪性肝炎(NASH)住院患者25例,采用同样方法抽取非酒精性脂肪肝(NAFL)患者25例,同时在体检中心数据库中按年龄分层抽样法抽取25例正常体检者作为对照组。纳入标准: ① NASH及NAFL患者均符合《非酒精性脂肪性肝病防治指南》[9]中的相关诊断标准; ② 排除合并有病毒性肝炎、药物性肝炎、酒精性脂肪肝以及自身免疫性肝炎等特定疾病患者; ③ 排除合并其他慢性疾病如高血压、多器官功能障碍的患者; ④ 排除临床资料不全的患者。
1.2 观察指标
比较2组患者的临床基线资料,包括年龄、性别、糖尿病、高血压、吸烟史、肝硬化家族史、肝脏病变程度相关指标[丙氨酸转氨酶(ALT)、天门冬氨酸转氨酶(AST)、总胆红素(TBil)、直接胆红素(DBil)]、肝纤维化4项[型前胶原(PCⅢ)、Ⅳ型胶原(Ⅳ-C)、层黏连蛋白(LN)、透明质酸酶(HA)]。Fibro-touch评分通过超声引导的无创肝纤维化检测系统得出。
1.3 Th17、Treg及相关细胞因子检验方法
抽取患者晨起静脉血5 mL, 在患者静脉血标本中加入细胞刺激剂,混匀后置于37 ℃、5% CO2培养箱中培养4 h, 在细胞标本中加入磷酸盐缓冲溶液(PBS)稀释,于2 000转/min离心5 min, 弃上清液,加入抗人CD3-FITC、抗人CD4-PECy7、抗人CD8a-PE-eFluor610 单克隆抗体各2 μL, 以及人CD25-PECy5、CD4-PECy7单克隆抗体(美国eBioscience公司),室温避光孵育过夜。采用流式细胞仪检测Th17及Treg水平(美国Beckman公司),并采用Cell Quest v3.2软件分析Th17以及Treg的百分率。
采用ELISA法检测外周血白细胞介素-17(IL-17)、白细胞介素-10(IL-10)水平。抽取患者外周血2 mL, 加入合适抗凝剂,取出ELISA试剂盒备用,设置标号、标准品孔以及样本孔,每孔中加入50 μL的样本液; 封闭后于37 ℃温箱中孵育30 min, 结束后弃去液体后甩干,随后每孔中加入洗涤液并静置30 s(洗涤液由浓缩液蒸馏水稀释30倍后备用),去除液体后重复5次。除对照组孔位外,其他各孔中均加入50 μL酶标试剂,定板密封后于37 ℃温箱中孵育30 min, 再次应用洗涤液并静置30 s; 每孔中加入50 μL的A、B显色液,摇匀后于37 ℃温箱中孵育15 min, 孵育结束后每孔加入50 μL的终止液; 实验反应结束后15 min内测定分光光度值(450 nm波长)并记录各孔结果。
1.4 统计学方法
2 结 论
2.1 3组患者临床基线资料比较
3组患者年龄、性别分布、吸烟史、高血压病、肝硬化家族史比较差异无统计学意义(P>0.05); 对照组合并糖尿病者7例,显著少于NAFL组18例和NASH组19例(P<0.05)。见表1。
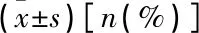
表1 3组患者临床基线资料比较
2.2 3组患者Th17、Treg水平及炎症因子水平比较
NAFL组、NASH组外周血Th17水平均显著高于对照组(P<0.05), 且NAFL组Th17水平显著低于NASH组(P<0.05)。NAFL组Treg水平显著低于对照组和NASH组,且NASH组Treg水平显著高于对照组(P<0.05)。NAFL组、NASH组患者IL-10水平显著低于对照组, IL-17水平显著高于对照组,且NAFL组IL-10、IL-17水平均显著低于NASH组(P<0.05)。见表2。
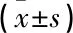
表2 3组患者Th17、Treg水平及炎症因子水平比较
2.3 3组患者肝脏病变程度相关指标比较
NASH组ALT、AST水平显著高于其他2组(P<0.05)。NAFL组ALT水平显著低于对照组(P<0.05), AST水平显著高于对照组(P<0.05)。NASH组TBil、DBil水平与NAFL组、对照组比较差异有统计学意义(P<0.05)。NASH组PCⅢ、Ⅳ-C、LN、HA水平以及Fibro-touch评分均显著高于其他2组(P<0.05), 且NAFL组HA水平显著高于对照组(P<0.05)。见表3。
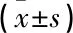
表3 3组患者肝脏病变程度相关指标比较
2.4 Th17、Treg及炎症因子与肝脏病变程度的相关性分析
相关性分析结果显示, Th17、IL-17与ALT、AST、TBil、DBil、PCⅢ、Ⅳ-C、LN、HA、Fibro-touch评分、病情程度呈显著正相关(P<0.001), Treg、IL-10与ALT、AST、TBil、DBil、PCⅢ、Ⅳ-C、LN、HA、Fibro-touch评分、病情程度呈显著负相关(P<0.001), 见表4。
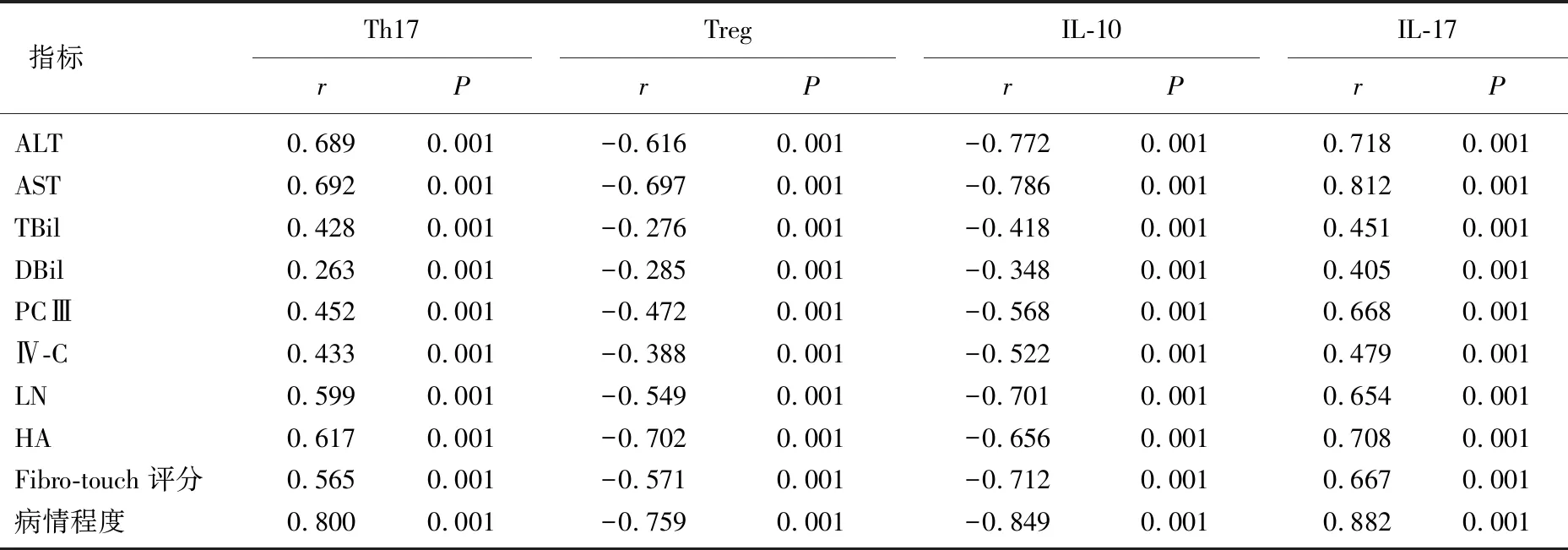
表4 Th17、Treg及炎症因子与肝脏病变程度的相关性分析
3 讨 论
研究[10]证实,肥胖、遗传因素、饮食结构异常、年龄、性别等均是影响NAFLD发病的独立危险因素。NAFLD患者病变早期通常无明显临床症状、体征,当肝脏病变进展至NASH时,发生肝细胞癌(HCC)的风险将显著增高[11-13]。
目前,临床上评估NAFLD患者病情严重程度的实验室指标包括ALT、AST、TBiL、DBil等肝功能指标, PCⅢ、Ⅳ-C、LN、HA等肝纤维化指标,以及超声Fibro-touch评分。本研究结果显示, NASH组患者ALT、AST、TBil、DBil水平显著高于其他2组(P<0.05), NASH组PCⅢ、Ⅳ-C、LN、HA水平及Fibro-touch评分均显著高于其他2组(P<0.05)。NAFL组患者PCⅢ、Ⅳ-C、LN水平及Fibro-touch评分与对照组比较,差异无统计学意义(P>0.05), 分析原因为NAFL患者肝脏仍处于代偿状态,仅伴有轻度非特异性炎症,因此肝功能指标及纤维化指标对于病变早期的NAFLD患者评估价值较小[14-15]。
Th17分泌的主要标志性细胞因子为IL-17, 而Treg分泌的特征性细胞因子为IL-10。本研究结果显示, NAFL组、NASH组患者IL-10水平显著低于对照组, IL-17水平显著高于对照组,且NAFL组IL-10、IL-17水平均显著低于NASH组(P<0.05)。相关研究[16-17]证实, NAFLD患者可表现出不同程度的淋巴细胞亚群比率紊乱,多为CD4+T细胞比率增高。T淋巴细胞是人体免疫系统的重要组成部分,其中辅助性T细胞是适应性免疫的重要组成部分,分化亚群包括Th1、Th2以及Th17。Th17被证实与肝脏组织损伤以及自身免疫促炎反应密切相关[18]。Treg在T细胞免疫反应过程中起到重要的调控作用,相关研究[19-20]证实, Th17/Treg比例失衡与肝细胞炎症反应程度密切相关,机体组织损伤过程中, Th17诱导分泌大量IL-17而促进炎症反应,而Treg则诱导分泌IL-10拮抗组织损伤。本研究相关性分析结果显示, Th17、IL-17与ALT、AST、TBil、DBil、PCⅢ、Ⅳ-C、LN、HA、Fibro-touch评分、病情程度呈显著正相关(P<0.001), Treg、IL-10与ALT、AST、TBil、DBil、PCⅢ、Ⅳ-C、LN、HA、Fibro-touch评分、病情程度呈显著负相关(P<0.001)。
综上所述, NAFLD患者外周血中Th17/Treg比例失衡, Th17、Treg表达水平与病情严重程度高度相关,可作为评估NAFLD病情进展的有效指标。

