伴免疫性血小板减少的结外NK/T细胞淋巴瘤1例
王亮何颖芝韦祁梁丹
作者单位:100730 北京 1首都医科大学附属北京同仁医院血液科;510280 广州 2南方医科大学第二临床医学院,南方医科大学珠江医院血液科;510515 广州 3南方医科大学第一临床医学院,南方医科大学南方医院血液科
结外NK/T细胞淋巴瘤(extranodal NK/T-cell lymphoma,ENKTCL)是一种与EB病毒相关的侵袭性淋巴瘤,多数患者就诊时为早期,常见于鼻腔等上呼吸道及消化道部位[1]。少数患者初诊时伴有噬血细胞综合征,此类患者预后极差。B细胞非霍奇金淋巴瘤及血管免疫母T细胞淋巴瘤可伴有免疫系统紊乱,表现为免疫性血小板减少或类似自身免疫病的症状[2-3],但ENKTCL罕见类似报道。本文报道1例以免疫性血小板减少为主要首发表现的ENKTCL,以期提高临床医师对ENKTCL免疫相关合并症的认识,在不明原因所致血小板减少的鉴别诊断中,拓宽思路,尽早明确诊断。
1 临床资料
患者,女,27岁,2019年1月23日因无明显诱因双下肢瘀点、瘀斑,口腔牙龈出血,左下肢肿痛,就诊当地医院,血常规示:白细胞5.89×109/L,血红蛋白121 g/L,血小板 6×109/L,2018年体检血常规未见异常。2019年1月26日转诊珠江医院,查体:一般状况良好,双下肢散在瘀点瘀斑,左侧大腿增粗、皮温稍高、轻度压痛,考虑血肿。实验室检查示:白细胞3.60×109/L,血红蛋白 89 g/L,血小板 3×109/L;乳酸脱氢酶743.1 IU/L,肝肾功能及血脂相关指标均未见异常;自身抗体谱及血管炎症相关指标均为阴性;凝血功能未见异常,纤维蛋白原2.6 g/L;贫血组套未见异常;铁蛋白214 ng/mL,叶酸、维生素B12、血清铁均正常。骨髓细胞学检查示:骨髓增生活跃,全片共见巨核细胞251个,分类200个,其中幼巨核细胞84个、颗粒巨核细胞114个、产板巨核细胞2个,考虑巨核细胞增多伴成熟障碍(图1A)。腹部彩超未见异常。初步考虑患者存在免疫性血小板减少症(immune thromobocytopenia,ITP),不除外原发性 ITP,同时伴左下肢血肿。次日静脉滴注地塞米松40 mg d1~4;1月30日间断发热,最高体温为38.7℃,胸部X片提示双肺炎症。下肢彩超示:左大腿肿胀处皮下组织增厚并组织间隙积液,符合蜂窝织炎声像表现,双下肢动静脉未见血栓形成。皮肤科会诊考虑局部丹毒可能;予哌拉西林钠他唑巴坦钠4.5 g(每8 h一次),体温无明显改善;改用美罗培南1 g(每8 h一次),万古霉素1 g(每 12 h一次),卡泊芬净 50 mg(每日一次),仍持续发热,体温波动于38~39℃;1月31日加用免疫球蛋白15 g d1~3,血小板逐渐恢复正常。2月10日行胸部CT检查示:两肺多发片状磨玻璃影及多发结节状、肿块状阴影,考虑炎症。调整抗生素为替加环素50 mg(每12 h一次)+头孢哌酮钠舒巴坦钠3 g(每8 h一次)+伏立康唑200 mg(每12 h一次)。症状无明显改善,同时出现咳嗽咳痰。2月21日行肺部病变穿刺活检,病理示:见部分炎性坏死组织,未见有形组织成分。实验室检查示:铁蛋白3 259.60 ng/mL;NK细胞比例下降;EBV-DNA拷贝数为1.6×105/mL。复查骨髓细胞学示:骨髓增生轻度活跃,可见幼稚淋巴细胞占1%,形状不规则;浆网细胞易见,可见个别噬血现象(图1B)。综合考虑不除外NK/T细胞淋巴瘤伴噬血细胞综合征可能。PET-CT检查示:双上臂、胸腹壁、双侧臀部(图1C)和双下肢皮下及肌肉(图1D)见多发结节状、斑片状、条状和块状异常浓聚影,SUVmax为11.7,SUVave为4.2;双肺内见多发斑片状和类结节状阴影,代谢不同程度增高,考虑为淋巴瘤侵犯双肺(图1E);全身骨髓放射性分布弥漫性增高,考虑为淋巴瘤浸润可能。患者症状进一步加重,同时出现进行性贫血伴有重度呼吸衰竭,转入ICU后行右颈部及左侧大腿皮肤及肌肉活检,病理检查示:右侧颈部肌肉、左侧大腿内侧肌肉及皮肤组织中见大量异型淋巴细胞浸润,局部可见大量坏死及出血;免疫组化检查示:CD3(浆+)、CD4(-)、CD8(-)、CD5(-)、CD56(++)、Ki67(+,约 70%)、P53(+,约 80%,突变型)、Pax-5(-)、CD20(-)、TIA-1(+)、GZB(+)、EBER(+);考虑为ENKTCL,累及皮肤及骨骼肌,骨骼肌组织溶解性坏死。抗球蛋白试验(Coombs试验)示:直接Coombs试验(2+),间接Coombs试验(-)。3月7日采用P-GemOX方案(培门冬酶2 500 IU/m2,吉西他滨1 g/m2,奥沙利铂100 mg/m2,d1)化疗,同时加强抗感染及对症治疗,精神状况一度好转,双下肢肿痛消退,但体温下降不明显,最终因多脏器功能衰竭于3月12日死亡。
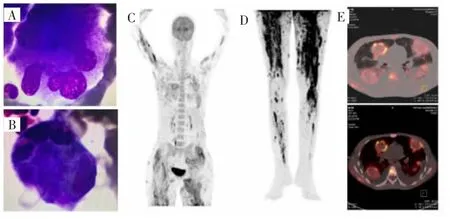
图1 骨髓涂片及PET-CT检查结果Fig.1 The bone marrow smears and PET-CT scan imaging
2 讨论
ENKTCL是我国最常见的一种EBV相关性T细胞淋巴瘤,多数患者因鼻腔病变导致鼻塞或鼻部外形改变得以早期确诊。仅少数患者初诊时以噬血细胞综合征表现为主,因此此类患者难以早期诊断,确诊时往往已为晚期,预后极差。本例患者主要表现为身体多部位瘀斑及出血,血常规提示血小板减少。进一步行骨髓涂片及流式细胞学检查未见明显恶性肿瘤细胞浸润,且无发热、脾大、吞噬血细胞现象,初步诊断为ITP,给予地塞米松和免疫球蛋白治疗,血小板计数恢复,但反复高热,抗感染效果不佳,考虑恶性肿瘤可能。因此,临床上针对此类年轻女性患者,首先需除外原发性ITP。B细胞性非霍奇金淋巴瘤,如小淋巴细胞淋巴瘤/慢性淋巴细胞白血病或血管免疫母T细胞淋巴瘤,免疫性血细胞减少常见[2-3]。而淋巴瘤患者伴血小板减少的可能原因有以下几方面:⑴淋巴瘤细胞浸润骨髓导致造血障碍;⑵伴噬血细胞综合征导致血小板被吞噬破坏;⑶免疫紊乱导致免疫性血小板减少。但目前未见以ITP为首发表现的ENKTCL报道。本例患者经PET-CT检查见多发结外鼻外病变受累,以全身多发骨骼肌、肺部广泛浸润为著,最终确诊为ENKTCL。同时患者后续出现进行性贫血,Coombs试验阳性,可见ENKTCL患者可能伴ITP。因此,临床上对ITP鉴别诊断时,应拓宽思路,积极完善影像学检查,除外恶性肿瘤的可能。同时建议将EB病毒筛查作为常规,若EBV-DNA为阳性,则需高度警惕ENKTCL的可能。
本例患者最终根据皮肤肌肉组织活检病理得以确诊,其中肺部穿刺活检可见大量坏死及出血坏死组织而难以确诊。ENKTCL病理上常表现为嗜血管性,多伴血管破坏和组织坏死,可疑情况下需多次、多部位活检,结合免疫组化 CD3(浆+)、CD56(+)、TIA-1(+)、GZB(+)及 EBER(+)可确诊 ENKTCL[1]。多数淋巴瘤对激素敏感,应用激素后数天肿瘤即可缩小甚至消失,因此在病理活检前应避免应用激素。本例患者前期因治疗ITP,活检前应用了大量激素,因此可能进一步影响病理诊断。
既往研究表明,晚期ENKTCL对门冬酰胺酶为基础的化疗方案效果不理想[4],易表现为原发或继发耐药;尤其伴噬血细胞综合征的晚期ENKTCL预后极差[5],以门冬酰胺酶为基础的方案不能显著改善预后,亟需探索新的治疗策略。本例患者确诊为ENKTCL且伴有噬血细胞综合征,给予P-GemOX(培门冬酶+吉西他滨+奥沙利铂)方案化疗,同时加强抗感染及对症治疗,但疾病迅速进展,最终因多脏器功能衰竭死亡。近年来,研究表明ENKTCL患者高表达PD-L1[6],因此靶向PD-1/PD-L1的免疫治疗对复发难治ENKTCL具有良好的抗肿瘤活性[7]。LIU等[8]研究亦报道纳武单抗(PD-1单抗)单药治疗复发/难治EB病毒相关性噬血细胞综合征可取得良好效果,但能否将PD-1单抗作为一线治疗,联合门冬酰胺酶为基础的化疗方案来进一步改善伴噬血细胞综合征ENKTCL患者预后,有待前瞻性临床研究证实。
综上,ENKTCL患者可伴有免疫紊乱所致免疫性血细胞减少,对此类隐匿表现的患者应尽早寻找原发灶的病理活检来明确诊断。对于伴有噬血细胞综合征的晚期ENKTCL患者,或可尝试以门冬酰胺酶为基础的免疫治疗联合方案。

