第二产程转侧卧位对母婴结局的影响
孙雪梅,沈艳萍
(台州恩泽医疗中心(集团)恩泽医院妇产科,浙江 台州 318050)
顺产是人类自然分娩现象,是一种女性本能,虽然剖宫产技术早已成熟运用,但其对身体损伤大,产妇术后恢复较慢,对无明显剖宫产指征的产妇应多鼓励顺产。顺产虽然疼痛剧烈,但无剖宫产手术创伤,产后恢复较容易,新生儿抵抗力及适应能力更强[1]。仰卧膀胱截石位是最常见的顺产体位,随着妇产科学的进步,多数学者认为分娩体位的选择与母婴结局具有紧密联系[2]。有研究发现第二产程科学合理的分娩体位是保障分娩顺利进行的关键,认为手膝俯卧、侧卧位等非仰卧体位有助于增加骨盆径线,降低会阴损伤,但国内相关系统性研究较为缺乏[3]。为进一步研究第二产程非常规体位对母婴结局的影响,本研究比较了侧卧位与常规仰卧膀胱截石位的效果,现报道如下。
1资料与方法
1.1研究对象
研究对象为2016年6月~2017年6月于台州恩泽医疗中心(集团)恩泽医院分娩的80例初产产妇,入选标准:①年龄21~36岁的初产单胎妊娠产妇;②孕周为37~41周;③孕期无妊娠高血压疾病、妊娠期糖尿病等严重并发症;④产妇及家属对分娩方式知情同意;⑤产前检查胎儿无明显异常。排除标准:①非足月分娩者;②经产产妇或多胞胎;③产道狭窄、头盆不称者;④胎儿宫内窘迫、发育异常。研究对象采用随机数字表法分为观察组与对照组,对照组产妇采用常规仰卧膀胱截石位,观察组第二产程转侧卧位。观察组产妇年龄23~34岁,平均(28.43±4.56)岁;孕周37~41周,平均(39.87±0.65)周。对照组产妇年龄23~33岁,平均(28.50±4.70)岁;孕周37~41周,平均(39.84±0.68)周。两组孕周、年龄差异无统计学意义(P>0.05),具有比较意义。本研究获院内伦理委员会批准。
1.2方法
两组产妇第一产程均采用常规仰卧膀胱截石位,观察组第二产程转侧卧位,即产妇宫口开全后转向侧卧位,产妇躺于产床并将产床倾斜约30°,产妇后背与产床平面保持垂直,上半身适当前倾,宫缩时嘱咐产妇一只腿蹬于产床脚部支撑架,另一只腿由助产护士辅助支撑,嘱咐产妇双手紧拉产床一侧围栏,指导产妇宫缩时常规屏气用力,宫缩间隙指导产妇双腿并拢且尽可能放松身体,以产妇喜好选择右侧或左侧卧位,侧卧位下直至胎儿娩出。对照组产妇全程采用常规仰卧膀胱截石位,第二产程时产妇常规屏气用力至胎儿娩出,期间不做体位变化。第三产程时待胎儿娩出后进行延迟断脐,即待脐带停止搏动后断脐,根据会阴损伤情况进行缝合。给予20单位缩宫素静脉滴注预防产后出血。
1.3观察指标
产后出血:产后2h、24h采用容积法、称重法测量出血量[4];产程:记录第一产程(宫颈扩张期)、第二产程(子宫口开全至胎儿成功娩出时间)、第三产程(胎儿成功娩出至胎盘娩出时间);第二产程情况:包括羊水粪染、肩难产[5](胎儿头部娩出,肩膀卡顿于骨盆出口处,无法正常娩出)、产程延长(第二产程时间>120min);多普勒胎心监护仪检测胎心,比较胎心减速、心动过速发生情况[6],经血气分析、临床表现判定新生儿窒息发生情况[7]。
1.4统计学分析

2结果
2.1两组产妇产后出血比较
观察组产后2h、产后24h出血量均显著低于对照组,差异具有统计学意义(均P<0.05),见表1。

表1两组产妇产后出血比较Table 1 Comparison of postpartum hemorrhage between the two groups
2.2两组产妇会阴损伤及剖宫产率比较
观察组会阴裂伤程度优于对照组,会阴侧切率显著低于对照组,差异具有统计学意义(P<0.05),剖宫产率差异无统计学意义(P>0.05),见表2。
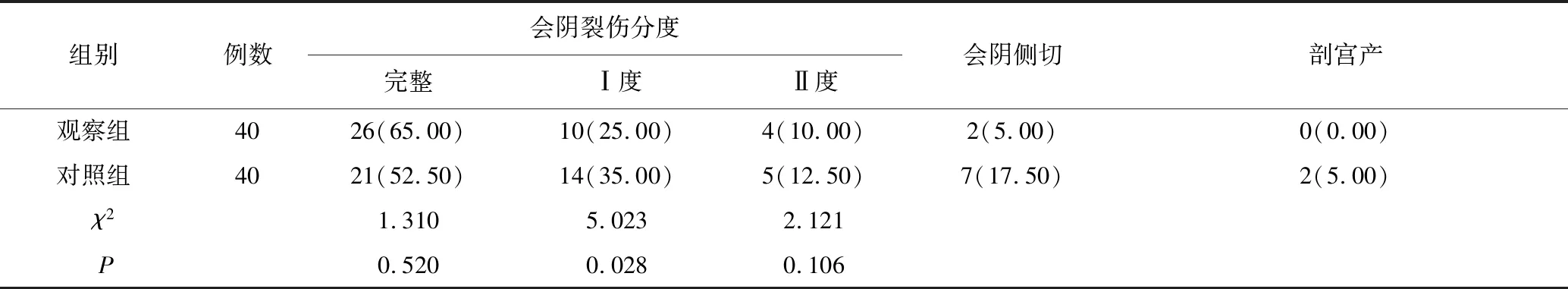
表2 两组产妇会阴损伤比较[n(%)]Table 2 Comparison of perineum injury between the two groups[n(%)]
2.3两组产妇产程比较
两组各产程时间差异均无统计学意义(P>0.05);观察组第二产程羊水粪染发生率显著低于对照组,差异具有统计学意义(P<0.05),见表3。

表3 两组产妇产程比较 Table 3 Comparison of labor process between the two
2.4两组产妇第二产程情况比较
观察组第二产程羊水粪染发生率显著低于对照组,差异具有统计学意义(P<0.05);肩难产、产程延长差异无统计学意义(P>0.05),见表4。
2.5两组新生儿窒息及胎心情况比较
观察组胎心减速发生率显著低于对照组,差异具有统计学意义(P<0.05);新生儿窒息、心动过速差异无统计学意义(P>0.05),见表5。
3讨论
3.1第二产程对产妇的影响
宫口开全至成功娩出胎儿的时间被称为第二产程,初产妇耗时长,通常超过1小时。第二产程主要通过屏气用力增大腹压,配合子宫收缩娩出胎儿。有报道称常规仰卧膀胱截石位时第二产程可能引起产妇低血压,因同时腰椎曲度增加,子宫压迫髂动脉造成与下腔静脉导致血流受阻,进而回心血量降低,因胎盘循环障碍引起胎儿缺氧、胎心异常、窒息等[8]。同时,平卧位下骨盆径线变短可出现头盆不称,影响胎儿娩出,增加会阴侧切与肩难产的发生。随着妇产医学的进步,俯卧、坐位、侧卧等非常规体位受到了妇产科医师及产妇的认可,在第二产程分娩中合理的非常规体位有助于控制会阴侧切率,降低会阴裂伤,降低胎心减速率,对顺产分娩质量的提升具有十分重要的意义[9]。
3.2第二产程对胎儿的影响
既往报道第二产程非常规体位在控制会阴损伤方面具有一定优势,张晓丽等[10]报道第二产程转为手膝俯卧、侧卧位产妇会阴完整率显著高于常规体位,会阴裂伤分度中多为I度裂伤,产后恢复更快。本研究观察组会阴裂伤程度优于对照组,会阴侧切率显著低于对照组 (P<0.05),与既往报道结果一致。虽然会阴损伤并不是产后出血的直接原因,本研究观察组产后出血低于对照组,与会阴损伤较轻,缝合少有关。我们认为侧卧位相较于常规平卧位延长了骨盆径线,头盆具有对称性,胎儿正常下降,减少会阴损伤。侧卧位分娩使胎儿受到的重力在母体中央,因此该体位具有抗重力作用,能防止娩出胎头时下降过猛、过快,降低会阴扩张速度,助产人员也能给予及时的保护措施,因此侧卧位时会阴损伤更轻,保护产妇盆底功能以及会阴完整性[11]。Pätynen等[12]报道宫口开全后转侧卧位能放松产妇会阴,使胎头压迫会阴的力度降低,降低会阴切开率,减轻会阴撕裂程度。
3.3分析产妇卧位在第二产程中对胎儿的影响
本研究两组产程比较差异无统计学意义(P>0.05),但既往有报道显示第二产程转侧卧位时产程会有一定程度增加[13],本研究第二产程并无明显延长,与我院该体位分娩已成熟运用有关,同时纳入产妇人数对试验数据也存在一定影响。本研究观察组胎儿胎心减速发生率显著低于对照组 (P<0.05),表明第二产程转侧卧位胎儿胎心更加稳定。胎心变异减速主要与宫缩时压迫脐带导致迷走神经兴奋有关,晚期减速原因为胎盘功能不良、胎儿缺氧等[14]。侧卧位相较于常规平卧位髂动脉、下腔静脉压迫程度更低,下腔静脉血流更顺畅,回心血量增加,循环血量与子宫血液增加,减少胎儿窘迫风险。转侧卧减少胎心减速与该体位下子宫对下腔静脉、腹主动脉压迫力度更低有关,避免仰卧位分娩时脐带受压与低血压,改善胎盘血供,胎儿血氧饱和度改善,纠正酸碱状态[15]。观察组第二产程羊水粪染发生率低于对照组 (P<0.05),与侧卧位下胎盘血供改善,血氧饱和度提高具有直接关系。
本研究不足之处在于未对母婴进行更长时间的随访,未明确第二产程转侧卧位对母婴远期生存的影响,待后期增大样本量,延长随访时间再做深入研究。综上所述,第二产程转侧卧位能显著降低会阴裂伤、产后出血,降低胎儿胎心减速、羊水粪染发生率,能改善母婴结局。

