腰方肌阻滞联合腰硬联合麻醉在老年性髋关节手术中的应用研究
李靖,王淼,唐丽,齐敦益,羊黎晔
1.徐州医科大学江苏省麻醉学重点实验室,江苏徐州221004;2.东南大学附属中大医院无锡分院(无锡市锡山人民医院)麻醉科,江苏无锡214000;3.徐州医科大学附属医院麻醉科,江苏徐州221000;4.上海长征医院麻醉科,上海200003
髋关节置换术是老年骨折患者常用的治疗方式[1]。髋关节置换术创伤性大,手术时间较长,常引起患者术后疼痛,不仅患者的身心健康,还容易影响髋关节术后的恢复[2]。髋关节置换术患者临床一般采用全身麻醉,老年患者本身合并有心脑血管疾病,髋关节置换术创伤大、术中出血多,因此老年患者对手术及麻醉耐受力差。术中及术后容易出现血压波动、术后一些老年患者出现认知功能障碍等诸多局限[3]。鉴于此,笔者一直探索寻找一种适合于老年患者髋关节置换术的麻醉方法,既能达到镇痛的效果,又对患者血压及认知功能影响较小的麻醉方式。研究指出,老年全髋关节置换患者行腰方肌阻滞具有良好的镇痛效果[4]。这种麻醉方式是将局部麻醉药注射于腰方肌外侧缘或浅层,麻药沿胸腰筋膜扩散,阻滞相应节段的神经纤维,从而达到对下肢手术的镇痛效果。笔者为探究腰方肌阻滞联合腰硬联合麻醉对老年髋关节术后认知功能及血压的影响,对2018年7月至2019年12月期间我院行髋关节置换术的老年患者进行了对比研究,现将具体内容汇报如下。
1 资料与方法
1.1 一般资料 回顾性分析2018年7月—2019年12月在无锡市锡山人民医院麻醉科行髋关节置换术的老年患者80 例的临床资料,根据不同麻醉方式分为观察组和对照组,每组40 例。对照组男性23 例,女性17 例,年龄为65~79 岁,平均年龄为(68.6±2.7)岁,手术位置左侧26 例,右侧14 例;观察组男性27 例,女性13 例,年龄67~82 岁,平均年龄(67.4±3.9)岁,手术位置左18 例,右侧22 例。2 组患者在性别、年龄和手术部位等基础资料的比较,差异均无统计学意义(>0.05),具有可比性。
1.2 纳入和排除标准 纳入标准:(1)年龄≥65 岁;(2)行髋关节置换术;(3)患者签署知情同意书。符合以上3 项标准的患者纳入本研究。排除标准:(1)并发严重心肺疾病;(2)有精神疾病不能配合或者对麻药过敏;(3)长期服用镇痛药物的;(4)凝血功能异常。具备以上任意1 项标准的患者不纳入本研究。
1.3 方法 患者术前进行常规宣教,禁食禁水,术前并无任何特殊用药。入室后开放静脉通路,心电监护,为患者摆好体位呈侧卧位,腰方肌阻滞方法:将探头放置于髂嵴上方腋中线的位置,横向扫描找到腹外斜肌、腹内斜肌、腹横肌三层肌肉后,将探头向后方缓慢移动,在腹横肌腱膜处可见一椭圆形肌肉为腰方肌,选择探头前方1 cm 处为穿刺点,以2%利多卡因(山西双鹤药业有限责任公司,产品批号:D31911081) 2 mL局部麻醉后,在超声引导下采用长轴平面内技术从前侧向腹侧进针,当穿刺针抵达腰方肌前外侧,与腹横筋膜交界处回抽无气体和液体后予2 mL 生理盐水,位置正确后予0.375%罗哌卡因(河北一品制药股份有限公司,产品批号:C009190908) 20 mL。腰硬联合阻滞方法:在L2/3 间隙行硬膜外穿刺,穿刺成功后经硬膜外置入腰麻穿刺针,见脑脊液流出后注入局部麻醉药品重比重为0.5%布比卡因(上海朝晖药业有限公司,产品批号:1002T02) 3 mL,缓慢注射,注射完毕后退出腰椎穿刺针,硬膜外腔向头端置管3 cm,调节麻醉平面达T10。所有入组患者使用同一批次的麻醉药保证本次研究的准确性。对照组患者施行腰硬联合麻醉,观察组患者施行腰方肌阻滞联合腰硬联合麻醉。
1.4 观察指标 (1)VAS 评分[5]:观察2 组患者术后0.5 h、2 h、6 h、12 h、24 h、48 h 时静息的VAS 评分,分数越高疼痛感越强;(2)平均动脉血压(MAP)检测:比较2 组患者手术前(T1)、麻醉成功后15 min( T2)、手术开始后30 min ( T3)、手术结束时( T4)和术后2 h (T5) 的MAP;(3)认知功能评分:用简易精神状态评价量表(MMSE)[6]和Ram-say 镇静评分[7]分别在术前1 天(T0)、手术结束时(T1)、手术结束后1 天(T2)、手术结束后1 周(T3) 评分,若术后评分相较术前降低1 分以上,则认为发生POCD[8](手术后认知功能障碍)。
1.5 统计学分析 应用SPSS19.0 统计软件进行数据处理。计量资料以均数±标准差(±s)表示,采用独立样本 检验;计数资料以例数和百分率表示,采用2检验。<0.05 为差异有统计学意义。
2 结果
2.1 2 组患者术后静息状态VAS 评分比较观察组患者各时间段静息时VAS 评分均低于对照组患者,差异均有统计学意义(<0.05)。见表1。
2.2 2 组患者不同时间MAP 比较 手术前(T1)、麻醉成功后15 min (T2)、手术开始后30 min (T3)、手术结束时(T4) 和术后2 h (T5)。对照组与观察组患者各时间段MAP 均无差异,没有统计学意义(>0.05)。见表2。
表1 2 组患者术后静息状态VAS 评分的比较(±s,分)

表1 2 组患者术后静息状态VAS 评分的比较(±s,分)
组别 4 0.5 h 2 h 6 h 12 h 24 h 48 h观察组( =40)对照组( =40)images/BZ_60_311_3069_333_3093.png1.43±0.47 2.59±0.73-8.45 0.000 1.63±0.89 3.82±0.83-11.38 0.000 1.45±0.84 3.78±0.76-13.01 0.000 1.36±0.65 3.53±0.57-15.88 0.000 1.24±0.75 3.47±0.63-14.39 0.000 1.25±0.86 3.23±0.56-12.20 0.000
2.3 2 组患者认知功能评分比较 2 组患者在手术结束时与术后1d 认知功能降低,2 组比较,观察组患者在手术结束时(T1) 与术后1d (T2) 认知功能明显优于对照组患者(<0.05)。观察组患者与对照组患者在术前(T0)与术后1 周(T3)认知功能无明显差异(>0.05)。见表3。
3 讨论
髋关节置换术后存在一系列并发症,主要有下肢静脉血栓,肺栓塞,肺部感染关节功能受损等[9]。良好的镇痛效果不仅有利于缓解患者术后的不良情绪,还有助于患者早期进行康复锻炼,早期的康复锻炼减少髋关节置换术后并发症的发生,促进机体的恢复[10-11]。随着生活质量的提高,人们对于术后镇痛的要求也越来越高[12]。在以往的临床实践中,术后的患者常使用静脉镇痛的方法,镇痛效果不佳,疼痛常难以忍受,不良反应的发生率比较高,主要有恶心呕吐,皮肤瘙痒,尿潴留等[13]。连续硬膜外麻醉的镇痛效果虽然已经得到了肯定,但是术后患者需要使用抗凝药物,进一步增加了硬膜外血肿的发生率[14]。老年患者常合并有心脑血管、肺部及内分泌等基础疾病,其脏器功能及代偿能力减退,麻醉和髋关节等大型手术对老年患者的影响较大,因此维持术中生命体征平稳及术后认知功能具有重要的意义。
因此针对这类人群,突破以往常规的麻醉方式,探讨镇痛效果好,并发症少的麻醉方式,一直是我们努力的方向。
从解剖学层面看,髋关节由股神经、闭孔神经和坐骨神经的部分支配,腰方肌阻滞可以完全覆盖T12~L3 神经根,可以阻滞控制髋关节的神经,因此具有良好的镇痛效果[15]。腰硬联合醉是在硬膜外麻醉的基础上演变而来,大量研究证实可以有效地减少术中渗血降低术后并发症的发生,同时可以减少疼痛刺激向中枢传导,可使全麻处用药量少,具有起效快,麻醉效果好的优势,它综合了蛛网膜下隙阻滞麻醉和硬膜外阻滞麻醉的优点,减少两种麻醉方法各自的劣势[16]。本次研究结果显示,对照组患者采取腰硬联合麻醉的方式,患者术后的VAS 评分较低,证明腰硬联合麻醉的效果良好,观察组患者采取腰方肌阻滞联合腰硬联合麻醉的方式,该组患者各时间段静息时VAS 评分均低于对照组患者,表明两种方式联合镇痛效果较单独使用显著,也肯定了腰方肌阻滞的镇痛效果,腰方肌阻滞麻醉除了发挥较好的镇痛作用外,同时不会影响下肢运动功能。
术后躁动是麻醉恢复期最为常见的不良反应之一,患者常表现为血压升高,并表现出兴奋、躁动等[17]。术后躁动发作严重时,可引起意外伤害等不良后果。本次实验对各个时间段患者的MAP 进行了记录,结果显示对照组与观察组患者在术前、术中各时间段及术后2h 的MAP 没有差异,无统计学意义(>0.05),证明腰方肌阻滞并未加重患者围术期血压的波动,保证了患者术中血压的稳定,增加患者对手术的耐受。
POCD 是指在多种因素的作用下,联合诱发或加重神经功能退行性改变而引起的术后并发症[18]。这是一种急性精神异常状态,患者主要表现为对外界刺激无法做出正常的认知,同时还合并焦虑、抑郁等不良情绪,病情严重的患者甚至会出现人格改变,对患者的生活和家庭都会造成严重影响。目前,此病的发病机制医学界尚无确切的说法。由于行髋关节置换术的患者大多为老年人,老年患者身体机能退化,其中大部分患者还合并高血压、糖尿病、冠心病等各类慢性消耗性疾病,这进一步增加了术后认知功能障碍发生的概率[19]。腰方肌阻滞联合腰硬麻醉镇痛效果佳,可能与脑组织稳定的供血供氧有关,这样避免因脑组织缺血缺氧而影响患者认知功能,其具体的作用机制有待后续进一步深入研究。本次研究结果指出,2 组患者在手术结束时与术后1 天认知功能降低,观察组患者与对照组患者在术前与术后1 周认知功能无明显差异,但在手术结束时与术后1 天观察组患者认知功能明显优于对照组患者(꺼<0.05),分析原因与上述结果一致。
表2 2 组患者不同时间段MAP 比较(±s,mmHg)

表2 2 组患者不同时间段MAP 比较(±s,mmHg)
组别 T1 T2 T3 T4 T5观察组( =40)对照组( =40)images/BZ_61_288_2537_310_2561.png104.34±11.35 103.28±10.23 0.422 0.674 85.51±9.34 84.19±10.56 0.592 0.556 91.34±12.35 90.85±11.56 0.183 0.855 93.52±11.56 94.76±12.47-0.461 0.646 102.45±9.75 101.16±8.47 0.632 0.529
表3 2 组患者认知功能评分比较(±s,分)
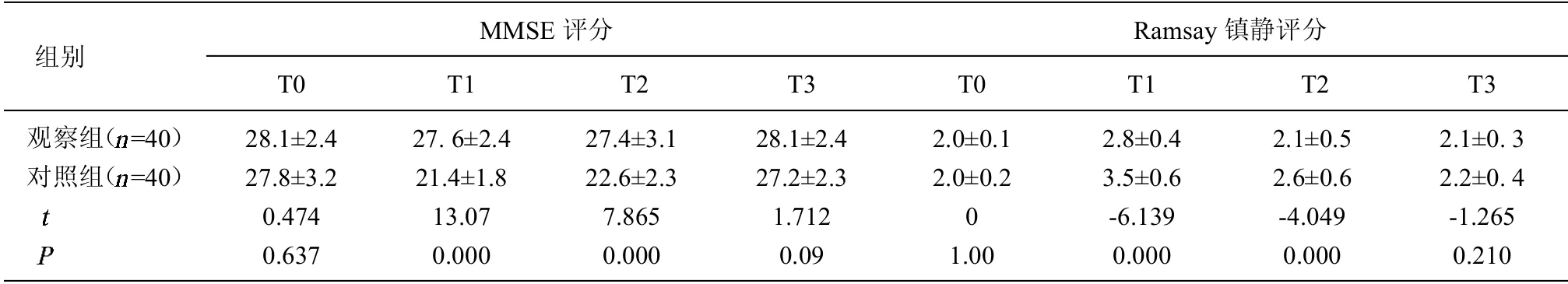
表3 2 组患者认知功能评分比较(±s,分)
组别MMSE 评分T0 T1 T2 T3 Ramsay 镇静评分T0 T1 T2 T3观察组( =40)对照组( =40)images/BZ_61_279_3003_301_3027.png28.1±2.4 27.8±3.2 0.474 0.637 27.6±2.4 21.4±1.8 13.07 0.000 27.4±3.1 22.6±2.3 7.865 0.000 28.1±2.4 27.2±2.3 1.712 0.09 2.0±0.1 2.0±0.2 0 1.00 2.8±0.4 3.5±0.6-6.139 0.000 2.1±0.5 2.6±0.6-4.049 0.000 2.1±0.3 2.2±0.4-1.265 0.210
综上所述,本研究将腰方肌阻滞联合腰硬联合麻醉应用于老年性髋关节手术中,国内在这个的领域研究很少,两种麻醉联合,镇痛效果确切,对老年患者血压的响很小,术中血压平稳,减少心脑血管事件的发生,减少患者的躁动,降低POCD 的发生率,值得在临床推广。但本次研究样本量较少,且随访时间较短,需要更长的随访时间,而且基于基层医院样本量的局限,后期且还有待于大量的临床随机对照研究进行验证。

