局部晚期喉癌手术与非手术综合治疗的远期疗效分析
杨蓉,叶贝贝,闫云飞,张文超
喉癌是头颈部常见的恶性肿瘤,据2018年全球肿瘤流行病统计数据显示,喉癌每年发病率约为1.7/10万,死亡率约为0.9/10万[1]。对于局部晚期喉癌(T3~4N0~3M0)[2],既往有研究主张全喉切除术(TL)后辅助放疗,但存在术后发音、吞咽功能丧失问题,严重影响患者生活质量[3]。自1991年国外尝试应用诱导化疗后放疗(IC+RT)替代TL[4],近年来放化疗(CRT)和同步放化疗(CCRT)在头颈部鳞癌中的应用发展较快[5-6]。部分医疗中心局部晚期喉癌的治疗模式逐渐由手术治疗向保留喉功能的非手术治疗转变[6]。但也有回顾性研究认为T3/T4 期喉癌经保留喉功能的非手术治疗后生存率呈下降趋势[7],同时伴随较高的复发转移率[8]。因此,患者是否能从非手术治疗中长期获益仍存争议。本研究旨在比较手术与非手术综合治疗局部晚期喉癌的疗效,探讨晚期喉癌的治疗方式选择,以期为临床提供参考。
1 对象与方法
1.1 研究对象 选取天津医科大学肿瘤医院2010年1月—2014年7月首诊为T3~4N0~3M0的晚期喉癌患者190例,病理类型为鳞状细胞癌,其中男170 例,女20 例;中位年龄59 岁(41~78 岁)。根据2010 年美国癌症联合委员会(American Joint Committee on Cancer,AJCC)TNM 分期指南[9],T3N0~1M057 例,T3N2M025 例,T4N0~2M0101 例,T3~4N3M07 例,根据治疗方式,将患者分为手术组和非手术组。
1.2 治疗方法 治疗分为以手术切除为主辅助放化疗的综合治疗(手术组)和以CRT/CCRT 治疗为主的非手术综合治疗(非手术组)。根据中国抗癌协会发布的头颈部肿瘤综合治疗专家共识[10],对T3期及肿瘤负荷较大的T4期患者予以诱导化疗,根据实体瘤的疗效评价标准1.1 版本(response evaluation criteria in solid tumors 1.1,RECIST 1.1)[11]对化疗效果进行评价。完全缓解(complete remission,CR)和部分缓解(partial remission,PR)的患者行非手术治疗,疾病稳定(stable disease,SD)和疾病进展(progression disease,PD)的患者行手术治疗。对可手术切除的T4 期喉癌患者行TL,肿瘤局限且强烈要求保喉手术患者行部分喉切除(partial laryngectomy,PL)。手术切除包括原发灶切除、淋巴结清扫,部分病例需适当的组织瓣修复重建。
诱导化疗采用TPF 方案[多西他赛(docetaxel,DTX)+顺铂(cisplatin,DDP)+5-氟尿嘧啶(5-FU)]2 个周期。具体方案:DTX 120 mg/m2(第1天,静脉滴注),DDP 80 mg/m2(第2~3天,静脉滴注),5-FU 750~1 000 mg/m2(第 1~5 天,静脉灌注),化疗后4周行喉镜及CT检查评估化疗效果。
手术组病理存在高危因素的患者(切缘阳性、淋巴结转移、淋巴结外侵犯)实施术后放疗,非手术组经诱导化疗后实施根治性放疗或CCRT。术后放疗:原发灶或转移淋巴结剂量60~66 Gy,可疑亚临床扩散部位剂量44~50 Gy,2.0 Gy/次,每周5次,共6~6.5周。根治性放疗:原发灶和转移淋巴结剂量66~70 Gy,可疑亚临床扩散部位剂量44~50 Gy,2~2.2 Gy/次,每周5次,共6~7周。CCRT为放疗每周第1天同步顺铂40 mg/m2。
1.3 随访 随访始于治疗结束后,截至2019年8月。通过门诊预约复查、电话等方式每6 个月对患者进行随访,结合喉镜、CT 等检查,明确患者疾病复发、进展、死亡等状态,其中患者失访或拒绝访问记为删失。根据随访数据,统计手术组与非手术组患者临床特点、保喉率,并进行生存分析,不同治疗亚组生存结果及分析远期生存的影响因素等。
1.4 统计学方法 采用SPSS 25.0进行数据分析。计数资料以例或例(%)表示,组间比较采用χ2检验或Fisher精确检验。生存分析采用Kaplan-Meier 法,采用Log-rankχ2检验分析不同治疗方法的生存率差异。采用Cox比例风险模型进行影响预后的多因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 共126例(66.3%)患者行诱导化疗,CR 15 例,PR 56 例,SD 47 例,PD 8 例,化疗有效率(CR+PR)为56.3%(71/126)。其中25 例PR 患者要求手术,8例PD/SD患者因肿瘤侵犯颈动脉(T4b期)行非手术治疗。126例诱导化疗患者中54例行非手术治疗,72例行手术治疗。64例患者未诱导化疗直接手术治疗。最终非手术组54 例(CRT 42 例,CCRT 12 例),手术组 136 例(TL 100 例,PL 36 例)。135 例行颈部淋巴结清扫术。2 组基线资料比较差异无统计学意义,见表1。随访期间死亡103 例(54.2%),复发60 例(31.6%),其中手术组复发37 例(27.2%),非手术组23 例(42.6%);15 例患者行挽救性TL,其中非手术组11 例,手术组4 例。非手术组43例(79.6%)保留喉功能,手术组32例(23.5%)保留喉功能,总体保喉率39.5%(75/190),非手术组保喉率高于手术组(χ2=50.916,P<0.01)。
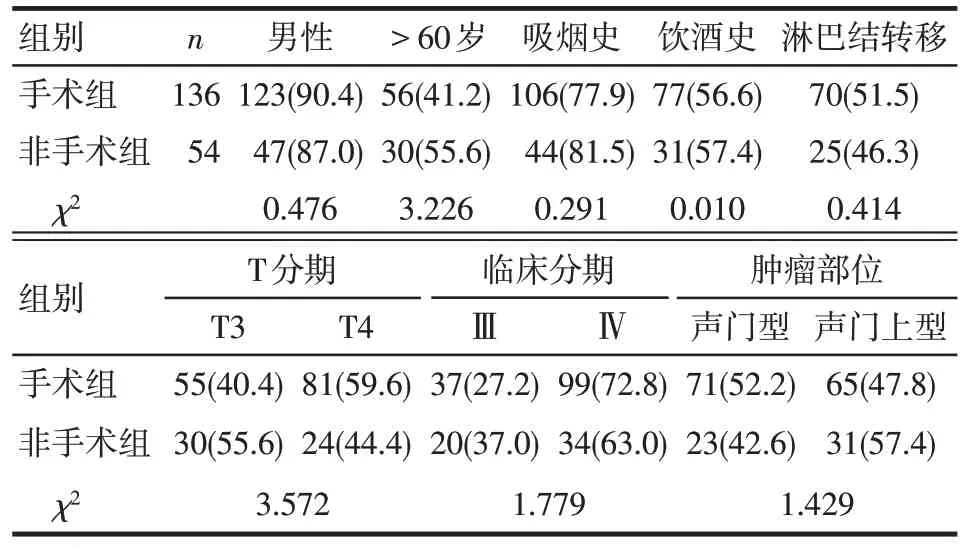
Tab.1 Comparison of basic data between the surgical group and the non-surgical group表1 手术组与非手术组基线资料比较 例(%)
2.2 生存分析结果 190 例患者5 年总生存率(overall survival,OS)和 5 年 无 进 展 生 存 率(progression-free survival,PFS)分 别 为 45.8% 和39.5%。手术组与非手术组5 年OS 分别为50.7%和33.3%(Log-rankχ2=9.116,P<0.01),见图 1A;5 年PFS分别为46.3%和22.2%(Log-rankχ2=13.927,P<0.01),见图1B。中位生存时间手术组为60个月,非手术组为32个月。非手术组54例患者中8例T4b期患者5 年内全部死亡,中位生存时间11 个月;46 例诱导化疗有效患者5 年OS 为39.1%,与手术组(50.7%)比较差异无统计学意义(Log-rankχ2=1.855,P>0.05);11 例患者行挽救性TL,5 年 OS 为45.5%,与手术组(50.7%)比较差异无统计学意义(Log-rankχ2=0.114,P>0.05)。
2.3 手术组与非手术组亚组生存结果 亚组分析显示声门上型、T4 期、有淋巴结转移、临床Ⅳ期喉癌手术组5 年OS 优于非手术组(均P<0.01);声门型、T3期、无淋巴结转移、临床Ⅲ期喉癌手术组与非手术组5 年OS 差异无统计学意义(均P>0.05),见表2。
2.4 局部晚期喉癌远期生存的影响因素 使用Kaplan-Meier 法对临床变量进行单因素分析,结果显示吸烟、肿瘤部位、T分期、有淋巴结转移、临床分期和肿瘤复发对患者生存率有影响(Log-rankχ2分别为 5.289、8.247、6.016、7.374、14.336 和 23.434,均P<0.05)。将以上因素纳入到Cox 分析模型中进行校正,不吸烟、声门型喉癌、T3期、无淋巴结转移、临床Ⅲ期、手术治疗、未复发赋值为0,吸烟、声门上型喉癌、T4期、有淋巴结转移、临床Ⅳ期、非手术治疗、复发赋值为1。结果显示非手术组死亡风险是手术组的2.580 倍,吸烟、淋巴结转移、临床Ⅳ期、肿瘤复发均是影响晚期喉癌OS 的独立危险因素(均P<0.05),见表3。
3 讨论
局部晚期喉癌(T3~4N0~3M0)累及范围较大,手术切除易造成功能缺失。近年来为保留喉功能,逐渐开展了保留喉功能的手术治疗和以放化疗为主的非手术治疗,逐渐形成了手术(TL/PL)和非手术(CRT/CCRT)治疗模式[12]。虽然Tang等[13]荟萃分析显示,对T3/T4 期肿瘤实施TL 有利于生存,非手术治疗未能使患者生存获益。然而,近年来保留喉功能的非手术治疗呈逐渐增多趋势[14]。Patel 等[12]回顾国家癌症数据库(National cancer data base,NCDB)2003—2011 年晚期喉癌数据显示,喉癌患者5 年生存率呈下降趋势,提示初始治疗方案的选择对远期生存的重要性。目前,局部晚期喉癌的治疗模式仍存在争议,研究者仍面临以下问题:非手术治疗远期疗效不确切;诱导化疗的作用尚存异议;非手术治疗失败后挽救性手术能否改善患者的远期生存。
本研究结果显示,手术治疗与非手术治疗5 年OS 分别为50.7%和33.3%,非手术组明显低于手术组,中位生存时间较手术组明显缩短(32 个月vs.60个月)。手术治疗的生存优势在临床Ⅳ期、T4期、淋巴结转移的喉癌中表现明显,Cox 多因素分析提示非手术治疗相对手术治疗死亡风险增加(HR=2.580),表明非手术治疗并不能改善局部晚期喉癌患者的远期预后,甚至可能降低了生存率,与部分文献报道一致[13]。对于T3期喉癌,手术治疗与非手术治疗5年OS差异无统计学意义,推测对于T3期原发喉癌而言,手术与非手术综合治疗均可尝试。对于原发灶T4期喉癌,国内外临床指南大多建议行全喉切除(1类推荐)[10,15]。虽然Dyckhoff等[3]认为对于低肿瘤负荷、甲状软骨侵犯局限的T4期喉癌可选择非手术治疗方案,但本研究中非手术组却呈现出较差的生存结果,提示对于T4 期喉癌,手术切除仍是首选的治疗方式。此外,N 分期在喉癌的治疗中占据决定性地位,Patel 等[12]报道对于高淋巴结负荷的N2/N3 期喉癌患者,手术治疗有更好的生存率。本研究结果显示,对伴有颈部淋巴结转移的喉癌患者实施手术治疗的预后明显优于非手术治疗,同样的结果在临床Ⅳ期(T3N2~3M0及T4N0~3M0)喉癌中得到验证,而在临床Ⅲ期(T3N0~1M0)中并不明显。因此,笔者建议对低肿瘤负荷的T3 期、N1 期喉癌患者可考虑选择非手术治疗方案,而对T4期、N2/N3期喉癌患者,应考虑手术联合放化疗的综合治疗。
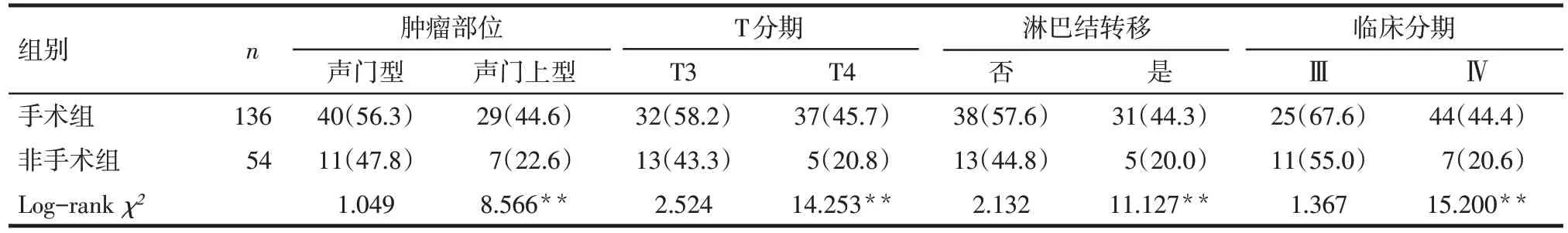
Tab.2 Subgroup analysis of 5-year survival results in the surgical group and the non-surgical group表2 手术组与非手术组5年生存结果亚组分析 例(生存率)
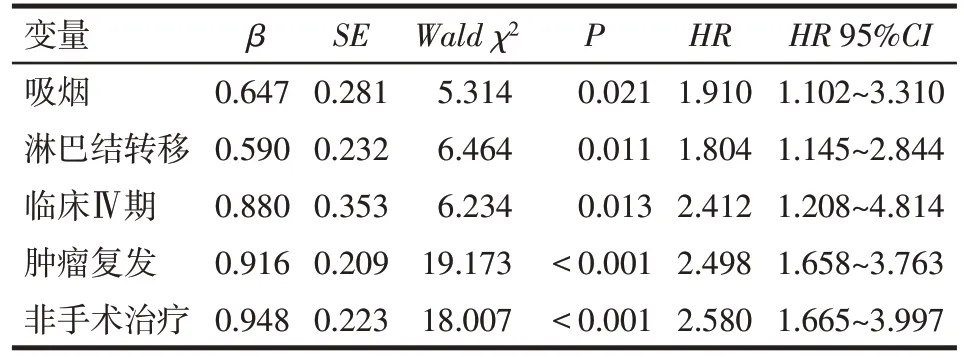
Tab.3 Multivariate Cox regression analysis of the overall survival of patients with locally advanced laryngeal cancer表3 影响局部晚期喉癌总生存的多因素Cox回归分析
退伍军人事务所(veterans affairs,VA)试验为诱导化疗在局部晚期喉癌中应用提供了证据。虽然研究报道诱导化疗可在短期内缩小肿瘤原发灶,但远期疗效尚不确切[16]。Spector 等[17]认为,肿瘤对诱导化疗的敏感性较高,诱导化疗可预测疗效,合理地应用诱导化疗可提高保喉率。虽然本研究中非手术组保喉率高达79.6%,但生存结果却并不理想,分析原因可能与本组包含非有效应答的T4b 期肿瘤有关。Sittitrai 等[16]报道,经诱导化疗后瘤灶仍无法切除的喉癌患者2年生存率可低至10.7%,中位生存时间仅9.5个月。排除T4b期喉癌患者,本研究诱导化疗有效患者5年生存率有所提高(39.1%),与手术组差异无统计学意义,表明喉癌的初始治疗方案或许可参照诱导化疗结果进行选择,但诱导化疗有效的患者远期生存结果尚有待前瞻性观察。
局部晚期喉癌的治疗除充分考虑肿瘤的临床特点外,还应结合患者的意愿,考虑到喉功能丧失,部分患者始终强烈排斥手术治疗。因此,非手术治疗在一定条件限制下是可行的,但随访中较高的复发率是不容忽视的。值得一提的是本组研究数据显示非手术治疗失败后,挽救性全喉切除术的患者仍获得了45.5%的5年累积生存率,提示非手术治疗失败后积极的挽救性手术或许可改善远期生存。对局部晚期喉癌患者实施非手术治疗方案时,应该让其了解挽救性手术是非手术治疗的一部分,在治疗过程中,需要患者充分配合临床治疗及随访,确保准确的评估治疗效果和及时发现疾病进展情况,积极开展挽救性手术,尽可能改善患者的远期预后。

