新型冠状病毒肺炎死亡病例临床特征分析
陆婧,雷宇,顾佳颖,卢桥发
湖北省武汉市以及全球范围内自2019 年12 月以来陆续发现了多例不明原因肺炎[1],现已证实为2019 新型冠状病毒肺炎(coronavirus disease 2019,COVID-19),简称“新冠肺炎”,该肺炎是由2019 新型冠状病毒(severe acute respiratory syndrome coronavirus 2,SARS-CoV-2)感染人体导致的[2]。新冠肺炎具有传染性强、潜伏期长、病情变化快的特点,目前尚无特效治疗方法,是尚未被完全认识的法定传染病[3-4]。本研究旨在探索新冠肺炎死亡患者的临床特征,以提高对其认识,为指导临床治疗和预测预后提供可借鉴的经验。
1 对象与方法
1.1 研究对象 选取的73 例新冠肺炎死亡患者均为武汉市第四医院2020年1月—3月的住院患者。诊断标准参照国家卫健委办公厅发布的《新型冠状病毒肺炎诊疗方案(试行第六版)》[5]。
1.2 研究方法 收集新冠肺炎死亡患者的临床资料,详细记录患者的性别、年龄、有无基础性疾病、从发病到入院时间、从入院到死亡时间、入院时主要症状、有无并发症、实验室检查、胸部CT表现、治疗措施等资料,回顾性分析此类患者的临床特征,其中发病是指患者出现发热、咳嗽、乏力或腹泻等与主诉相关的首发症状。本研究已通过华中科技大学同济医学院附属普爱医院伦理委员会批准。
1.3 实验室检查与影像学检查 乳酸脱氢酶(LDH)、C-反应蛋白(CRP)、丙氨酸转氨酶(ALT)、天冬氨酸转氨酶(AST)、尿素氮(BUN)、肌酐(Cr)采用全自动生化仪器ADVIA2400X 检测;D-二聚体(D-Dimer)采用全自动血凝仪sysmex2000i;动脉血气分析采用美国雷度ABL80 检测;白细胞计数(WBC)、淋巴细胞计数(N)、中性粒细胞计数(L)采用sysmex 血球仪XN10 检测;影像学检查采用Philips Brilliance 64排CT,所有检查项目严格按照说明书操作。
1.4 统计学方法 采用Excel 进行数据录入和数据整理,统计分析应用SPSS 25.0软件包进行,计量资料正态性检验使用K-S 检验,符合正态分布的计量资料使用表示,不符合正态分布的计量资料使用中位数(四分位数间距)[M(Q)]表示,方差齐性检验使用Levene 检验,符合正态分布且方差齐的2样本均数的比较使用配对t检验,不符合正态分布或方差不齐的2 样本比较使用Mann-Whitney 检验。P<0.05为差异有统计学意义。
2 结果
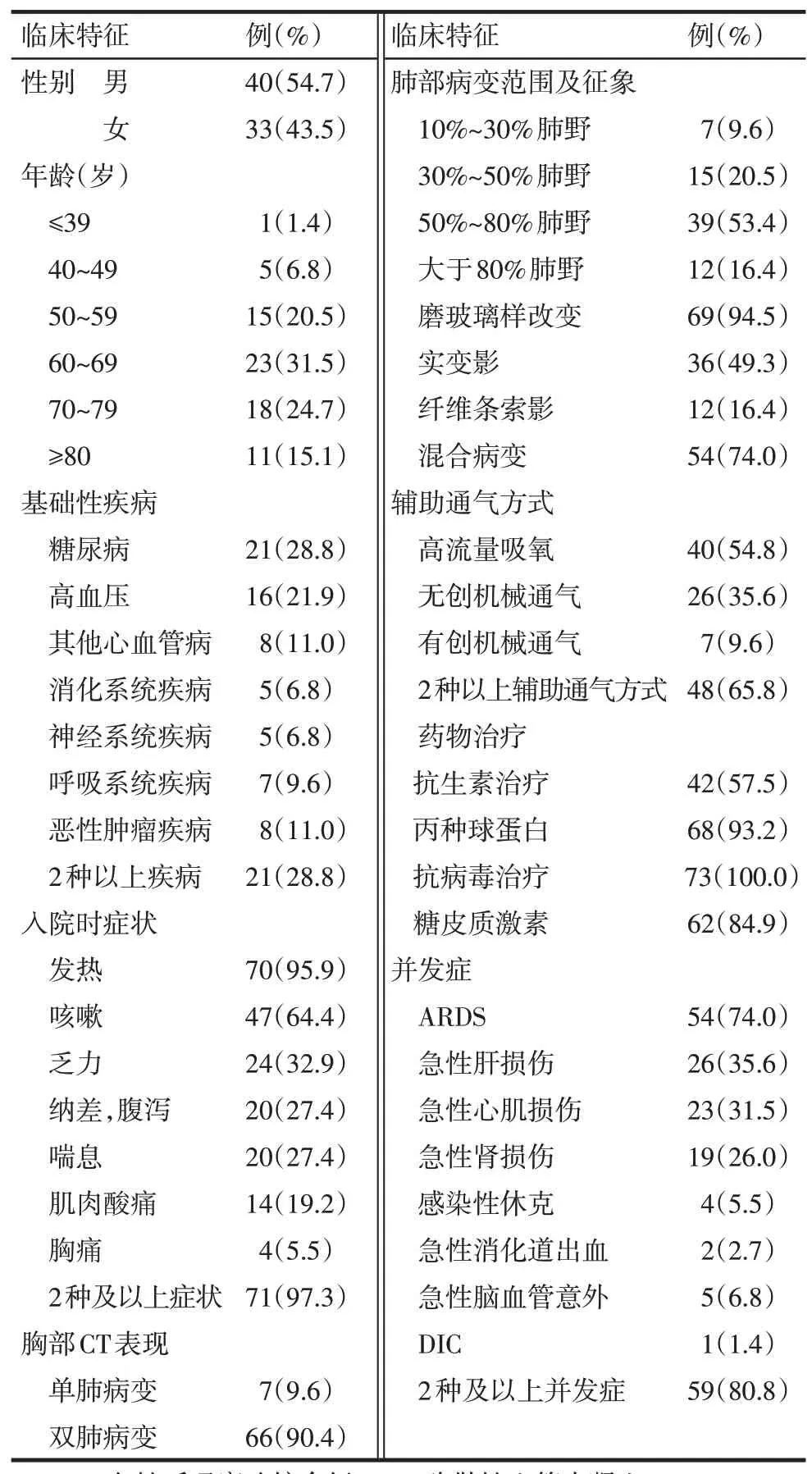
2.1 一般资料 73 例新冠肺炎死亡患者中男40例,女33 例,年龄39~91 岁,平均(58.4±11.5)岁;其中≥60 岁者52 例(71.2%);部分患者有潜伏期;发病到住院时间平均(8.10±4.84)d;入院到死亡时间平均(13.8±5.5)d,合并有基础疾病患者 47 例(64.4%),其中糖尿病21 例(28.8%),居首位,其次是高血压及其他心血管疾病,见表1。
2.2 临床症状及体征 发热为最常见的首发症状,体温多高于38.5 ℃,同时伴有呼吸道症状和全身乏力、肌肉酸痛;严重者可有气促喘息或明显呼吸困难。肺部体征可有肺实变体征或湿啰音。本研究 73 例患者中发热 70 例(95.9%),咳嗽 47 例(64.4%),喘息20例(27.4%),有2种及以上症状者71例(97.3%),见表1。
Tab.1 Clinical features of dead case of the COVID-19表1 新冠肺炎死亡患者临床特征 (n=73)
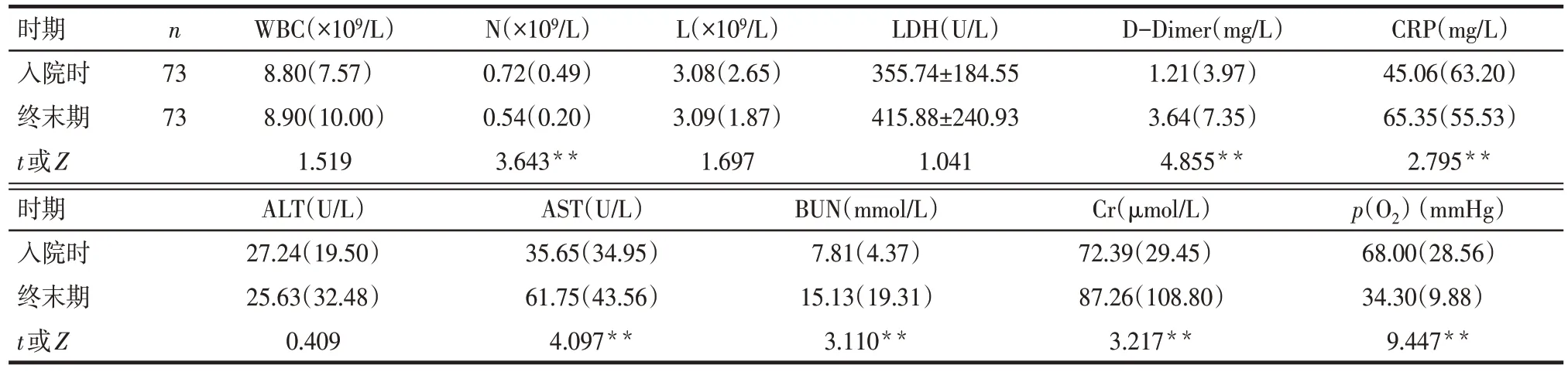
2.3 实验室检查 与入院时比较,患者终末期N、动脉氧分压[p(O2)]降低,D-Dimer、CRP、AST、BUN、Cr升高(P<0.01),WBC、L、LDH、ALT 比较差异无统计学意义(P>0.05),见表2。患者外周血WBC和L在合并肺部细菌感染时升高,早期感染新冠肺炎时往往不升高或降低。
2.4 胸部CT 检查 患者肺部以磨玻璃样改变、实变影、纤维条索影为显著特点,亦有3 种征象同时存在或相互演变,并伴随肺部血管增粗,支气管充气征、晕征及“铺路石”征。本研究73 例均在入院前或入院后至少行2次CT检查,其中双肺病变66例(90.4%);入院时肺部病变范围≥50%者51例(69.9%);磨玻璃样改变69 例(94.5%),混合病变54 例(74.0%),见表1。多数轻型、普通型患者经积极治疗,1 周左右磨玻璃灶逐渐缩小演变成实变影,短期内遗留少许纤维灶,见图1;而部分重型及危重型患者同样经过积极治疗,短期内症状加重同时伴随肺部病灶迅速扩大,见图2。
Tab.2 Comparison of the serum laboratory examination results between the 73 COVID-19 patients at admission and the end-stage表2 73例新冠肺炎死亡患者入院时与终末期血清实验室检查结果比较
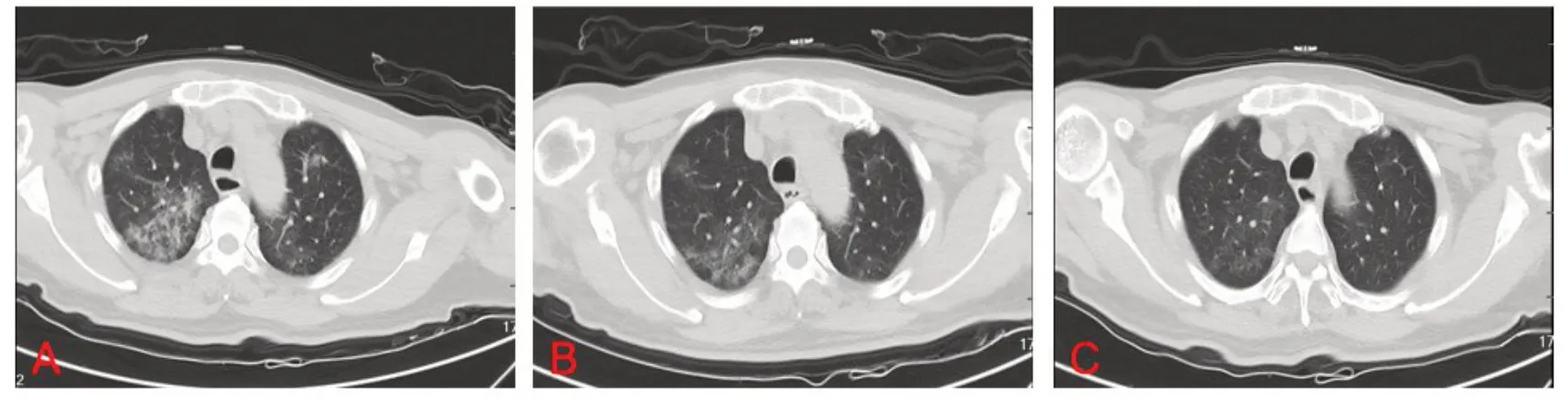
Fig.1 Changes of chest CT imaging in common type patients图1 普通型患者胸部CT影像改变
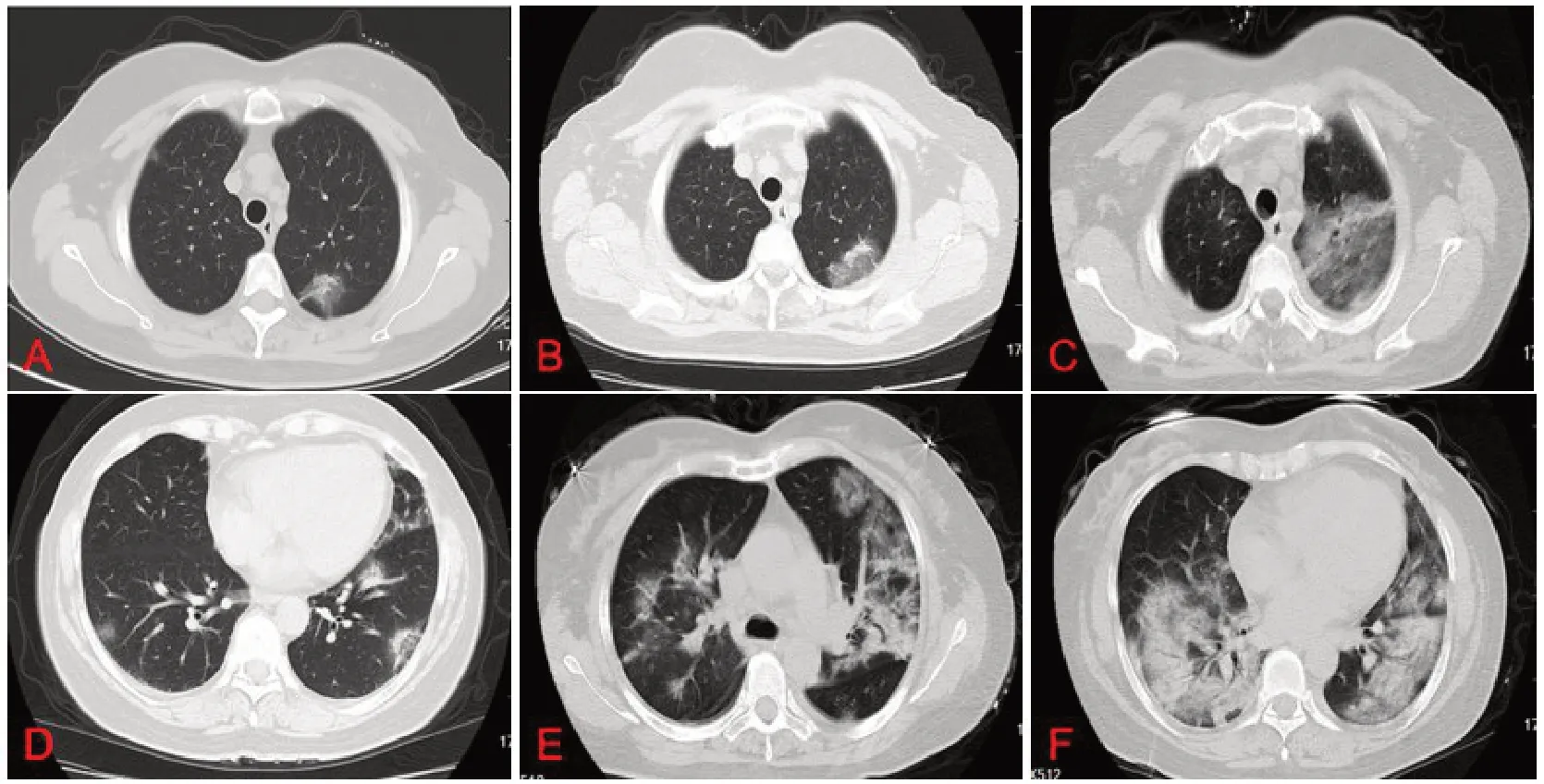
Fig.2 Changes of chest CT imaging in critical patients图2 危重型患者胸部CT影像改变
2.5 治疗措施 患者入院时伴有不同程度低氧血症,73 例患者均进行辅助通气治疗,最初给予高流量吸氧,部分患者低氧未改善后给予无创机械通气,甚至有创通气治疗,其中使用2 种以上辅助通气方式者48例(65.8%)。参照国家卫健委发布的诊疗方案,给予抗病毒治疗73 例(100%);丙种球蛋白重建免疫,糖皮质激素减轻全身炎症风暴;合并细菌感染予抗生素治疗等支持治疗,见表1。
2.6 并发症 73例患者均出现并发症,同时合并有多个器官功能的急性损伤,其中ARDS 54例(74.0%)居首位,其余依次是急性肝损伤26例(35.6%)、急性心肌损伤 23 例(31.5%)和急性肾损伤 19 例(26.0%),见表1。
3 讨论
新冠肺炎死亡患者的流行病学、临床症状、实验室检查和肺部影像学特点有其特征性表现。本研究显示死亡患者中60 岁以上者52 例(71.2%),为高峰年龄段。老年患者常伴有多种基础性疾病、组织和器官功能退化、免疫功能下降,而且这些不利因素与并发症、低氧血症和肺部弥漫性改变等可能是患者死亡的危险因素。Wang等[6]分析138例新冠肺炎患者临床特征时发现重症监护室患者合并有高血压、糖尿病、心血管疾病和脑血管疾病等基础性疾病的比例高于普通病房患者。Huang等[3-4]报道新冠肺炎患者伴有的基础性疾病中较常见的亦为糖尿病、高血压和冠心病。新冠肺炎合并糖尿病患者的血糖不易控制,这与肺部炎症使血糖应激性升高、病毒导致肠道免疫功能紊乱、进食不规律等有关,其中糖皮质激素治疗也会使血糖水平有较大波动,糖皮质激素和高血糖使肺部感染更加难以控制。本研究中的患者合并糖尿病21 例(28.8%),笔者认为应更加重视对合并糖尿病的新冠肺炎患者血糖的调控。
新冠肺炎患者肺部以及全身炎症细胞因子风暴是发展至重症的重要原因[3,7]。虽然炎症反应有利于机体清除病毒和修复自身组织,但是过度的炎症反应可能导致患者全身情况恶化,甚至死亡。对炎症反应评价需结合 WBC、N、L、CRP、降钙素原(PCT)、凝血功能等,还可结合检测外周血炎症细胞因子、淋巴细胞亚群、免疫球蛋白等进行综合分析。本研究中患者终末期CRP 与D-Dimer 持续增高、N降低均是炎症反应的表现,持续监测这些指标可预测炎症因子风暴时间,以及把控使用糖皮质激素抑制炎症反应的时机。
本研究中患者终末期出现顽固性低氧血症,多数已出现ARDS,给予充分辅助通气也难以改善。D'Journo 等[8]报道氧分压下降会增加肺炎相关并发症。然而早期急性肺损伤(ALL)所致的轻度缺氧常不易被发觉,如不能及时纠正轻型患者的缺氧状态,部分患者可能转化为危重型患者。本研究显示入院时、终末期LDH水平比较差异无统计学意义。而事实上ALL 患者在低氧等状态时乳酸明显增多,乳酸释放量与肺损伤程度呈显著正相关[9],早期血乳酸清除率和LDH 表达水平影响ALL 的预后。本研究中LDH在入院时因低氧血症偏高,在晚期时低氧无法纠正,以致LDH 持续偏高,故在入院时和终末期比较差异无统计学意义,但LDH水平仍是反映患者缺氧的重要指标。
新冠肺炎最常见并发症是ARDS,而且患者一旦伴发ARDS,其病情常常进展迅速与凶险。ARDS时有弥漫性肺泡损伤,出现肺水肿致气体交换障碍,可使患者出现顽固性低氧血症,即使机械通气、体外膜肺氧合技术(ECMO)仍然难以纠正低氧血症。本研究所有患者均行辅助通气治疗,早期均选择患者耐受好的高流量吸氧,部分终末期选择有创机械通气,最终均无法逆转死亡结局。因此笔者认为早期应个体化选择辅助通气策略,同时在炎症因子风暴期抑制炎症反应、管控液体、减少肺水肿、加强痰液引流。此外,新冠肺炎患者常常伴有肝功能、肾功能及心肌急性损伤,其原因可能为免疫反应引起的组织器官损伤、药物不良反应、全身炎症反应、ARDS及多器官缺血再灌注损伤等[10]。因此,新冠肺炎患者一旦出现多器官功能受损,应立即实行器官保护治疗。
胸部CT 影像改变与临床症状密切相关。笔者发现死亡患者肺部CT的特点为:早期呈单发或多发的斑片状磨玻璃样改变,肺内纹理可呈网格状改变;加重期表现为病灶增多、范围扩大,磨玻璃样改变与实变影或条索影共存,甚至“白肺”,胸腔积液或淋巴结肿大少见,与相关研究报道一致[11-12]。向颖等[13]指出肺部实变是新冠肺炎病情加重的指征。典型的胸部CT 影像学特征,再结合流行病学资料、发热和肺炎易感因素,有助于新冠肺炎疑似病例的诊断和初步评估病情。
新冠肺炎是威胁性较大的一种传染性疾病,本研究未与其他医院和地区的新冠肺炎患者资料进行比较,而且没有对死亡和治愈患者做对照研究,结果可能有一定的局限性,但对指导新冠肺炎患者的临床治疗及预测预后仍然有一定的参考价值。

